T.C
SELÇUK ÜNĐVERSĐTESĐ MERAM TIP FAKÜLTESĐ
ANESTEZĐYOLOJĐ VE REANĐMASYON ANABĐLĐM DALI
Prof.Dr. Şeref OTELCĐOĞLU ANABĐLĐM DALI BAŞKANI
TRANSÜRETRAL CERRAHĐDE LEVOBUPĐVAKAĐN VE
FENTANĐL ENJEKSĐYON HIZININ HEMODĐNAMĐ,
DUYUSAL VE MOTOR BLOK ÜZERĐNE ETKĐLERĐ
UZMANLIK TEZĐ Dr. Sevtap DARÇIN
TEZ DANIŞMANI Yrd.Doç.Dr. Hale BORAZAN
ĐÇĐNDEKĐLER Sayfa 1. GĐRĐŞ VE AMAÇ 2 2. GENEL BĐLGĐLER 4 2.1. Anatomi 4 2.2. Spinal Anestezi 9 2.2.1. Tarihçe 9
2.2.2. Fizyolojik Özellikler ve Sistemler Üzerine Etkisi 9
2.2.3. Teknik Özellikler 13
2.2.4. Spinal Anestezinin Komplikasyonları 14 2.2.5. Spinal Anestezi Kontrendikasyonları 16
2.3. Lokal Anestezikler 16
2.3.1. Lokal Anesteziklerin Farmakolojisi 17
2.3.2. Levobupivakain 18
2.3.3. Lokal Anesteziklerin Subaraknoid Aralıkta Dağılımını
Etkileyen Faktörler 19 2.4. Prostat ve Mesane Hastalıkları ve Cerrahisi 20
2.4.1. Benign Prostat Hipertrofisi 20
2.4.2. Transüretral Rezeksiyon 20 3. MATERYAL VE METOD 23 4. BULGULAR 26 5. TARTIŞMA 38 6. ÖZET 45 7. SUMMARY 47 8. KAYNAKLAR 49 9. TEŞEKKÜR 53
1. GĐRĐŞ VE AMAÇ
Spinal ve epidural anestezi, ilk kez yüz yıl önce cerrahi girişimlerde kullanılmaya başlanmıştır (1). Spinal, kaudal ve epidural anestezi, aynı zamanda nöroaksiyal anestezi olarak da bilinir. Bu blokların hepsi tek seferlik enjeksiyon şeklinde, kataterle aralıklı bolus veya devamlı infüzyon şeklinde uygulanabilir. Nöroaksiyal tekniklerin uygun yaklaşımla son derece güvenilir oldukları gösterilmiştir; ancak yine de komplikasyon riski vardır (1). Spinal anestezinin en önemli avantajı, basit bir enjeksiyon ile az miktarda lokal anestezik kullanarak vücudun büyük kısmında derin sinir bloğu oluşturabilmesidir. Bununla beraber, tekniğin en büyük sorunu, cerrahi için yeterli blok oluştururken gereksiz geniş yayılım göstermesi ve beyin omurilik sıvısı (BOS) içinde lokal anesteziğin yayılımının kontrol edilememesidir. Yayılımda oluşan hastalar arası geniş değişkenlik Aust Bier tarafından fark edilmiş ve yolunu bilmezlik (lauenhaft) olarak adlandırılmıştır (2).
Uzun etki süresi nedeni ile bupivakain en sık kullanılan lokal anesteziklerden birisidir. Plazma proteinine bağlanma oranının yüksek olması nedeni ile bupivakainin plazmadaki serbest kısmı uzun süre düşük düzeyde kalır. Daha sonra protein bağlanma bölgelerinin doyması ile plazma düzeyi birdenbire yükselir ve santral sinir sistemi (SSS) toksisite belitileri görülmeden kardiyovasküler kollaps gelişir. Toksisitede ikinci önemli etken, kardiyak sodyum kanallarından yavaş ayrılmasıdır. Bupivakainin kardiyotoksik etkisinin rasemik karışım olması nedeniyle olduğu, S (-) bupivakainin bu bakımdan daha güvenilir olduğu anlaşıldıktan sonra levobupivakain kullanıma girmiştir (3-7).
Lokal anestezik ilaçların subaraknoid aralığa enjeksiyonunda pek çok faktör etkilidir. Yayılımda esas faktörler BOS, enjekte edilen lokal anesteziğin özellikleri ve hastanın genel özellikleridir. Bunlardan kontrol edilebilecek faktörler, verilen ilacın volüm ve dozu, enjeksiyon sırasında iğnenin yönü gibi teknik özelliklerdir. (1,2,8,9).
Benign prostat hiperplazisi nedeni ile mesane çıkış yolu obstrüksiyonu olan hastalarda prostatın transüretral rezeksiyonu (TUR) başarı sağlamaktadır. TUR, sıklıkla kalp, solunum ve böbrek patolojileri gibi ek hastalıkları olan yaşlılara uygulanmaktadır. TUR üzerinde yapılan geniş çalışmalarda, kanama, TUR sendromu, mesane perforasyonu, hipotermi, intraoperatif ve erken postoperatif dönemde dissemine intravasküler koagülasyon (DIC) gibi patolojiler nedeniyle morbiditenin %18’ e kadar yükselebildiği bildirilmiştir. Genel anestezi, bu komplikasyonların semptomlarının tanınmasını zorlaştırabileceği gibi, daha fazla hemodinamik değişikliğe neden olduğundan, rejyonal anestezi TUR uygulamalarında en çok tercih edilen yöntemdir (4,10).
Çalışmamızda, TUR yapılacak hastalarda, düşük doz levobupivakain ve fentanil ile spinal anestezi de farklı enjeksiyon hızlarının hemodinami, duyusal ve motor blok üzerine olası etkilerini değerlendirmeyi amaçladık.
2. GENEL BĐLGĐLER 2.1. ANATOMĐ
Spinal ve epidural anestezinin iyi uygulanabilmesi, bir yandan vertebranın yüzeysel anatomisini bilirken, diğer taraftan da derindeki dokuların üç boyutlu görüntüsünü zihinde canlandırabilmeyi gerektirir (11).
Vertebra: Omurga, vertebral kemikler ve intervertebral disklerden oluşur. 7 servikal, 12 torakal, 5 lumbar vertebra vardır. Sakrum, 5 sakral vertebranın kaynaşmış şeklidir. Omurga, bütün olarak vücudun yapısal desteğini, spinal kord ve sinirlerin korunmasını sağlar. Her vertebra düzeyinde SSS’ den bir çift spinal sinir çıkar (1,11).
Spinal anestezi uygulamasında ilk basamak, girişimin yapılacağı vertebral aralığın doğru olarak tespit edilmesidir. Bu da vücut yüzeyindeki belli anatomik noktalardan yararlanarak saptanır. Örneğin:
- C2 spinöz çıkıntısı protuberans oksipitalisin hemen altındadır.
- C7 spinöz çıkıntısı diğerlerine göre daha belirgindir (vertebra prominens). - T7 skapulanın alt uç noktasını gösterir.
- T12’ nin yeri, 12. kostanın palpasyonu ile belirlenir.
- Spina iliaka superior posterior kesitlerini birleştiren hayali çizgi (Tuffier çizgisi) L4 - L5 vertebralarının spinöz çıkıntılarının arasından geçer.
Spinöz çıkıntılar servikal ve lumbar bölgelerde horizontale yakın iken, torasik bölgede dikeye yakın şekilde eğimlidir. Bu da lokalizasyon ve iğneye verilecek yön bakımından önem taşır (3,11,12).
Ligamentler: Vertebra cisimleri, beş adet ligaman tarafından dengelenmiştir. 1. Supraspinöz ligament: Sakrumdan T7’ye kadar spinöz çıkıntıların ucundan ilerler. T7’ nin yukarısında ise, kafatası tabanında oksipital protuberansa tutunur. En geniş ve
kalın olduğu yer lumbar bölgedir. Yaşlılarda kalsifiye olarak orta hattan girişi zorlaştırabilir.
2. Đnterspinöz ligament: Spinöz çıkıntılar arasında yer alır. Spinal iğneye, enjekte edilen hava veya solüsyona belirli bir direnç oluşturması ile lokalizasyonda önemli rol oynar.
3. Ligamentum flavum:Vertebraların arkusunu birleştiren, sağlam, kalın sarı fibröz bantlardan oluşur. L2-3 seviyesinde 3-5 mm kalınlığındadır ve spinal meninkslere bu seviyede 4-6 mm mesafededir. Spinal iğneye gösterdiği direnç ve geçilmesi ile hissedilen direnç kaybı lokalizasyon bakımından çok önemlidir.
4. Posterior longitudinal ligament: Vertebra cisimlerini arkadan birleştirir. Đğnenin çok itilmesi ile, bu ligament ve intervertebral disk zedelenebilir.
5. Anterior longitudinal ligament: Vertebra cisimlerini önden birleştirir.
Spinal anestezi sırasında, iğne, cilt, ciltaltı, supraspinöz, interspinöz ligament ve ligamentum flavumu geçerek epidural alana, durayı geçerek subdural aralığa, araknoid membranı geçerek de subaraknoid aralığa ulaşır (3,11-13).
Spinal Kordun Zarları: Bu zarlar üç koruyucu kattan oluşmuştur (dura mater, araknoid mater, pia mater). Bunların hepsi kraniyal bölgede de devamlılık gösterir.
Dura Mater: Spinal kordun en dışta ve en kalın olan tabakasını oluşturur. Foramen magnumdan başlar. S2 düzeyinde filum terminale ile devam eder (3,11,14). Araknoid mater ile arasında subdural aralık vardır. Nadiren epidural aralığa veya subaraknoid aralığa verilmek istenen ilaç enjeksiyonları subdural alana kaçabilir ve BOS içine diffüze olabilir (3,11,14). Epidural enjeksiyonlar sırasında yanlışlıkla subdural enjeksiyon yapılma olasılığı % 0.82’ dir (11). Literatürde subaraknoid enjeksiyon sırasında, yanlışlıkla subdural enjeksiyon yapılması olasılığının da % 10’ lara kadar yükseldiği belirtilmektedir
(15). Bu durumda tek taraflı, yamalı veya beklenmedik derecede yüksek anestezi gelişebilir (3).
Araknoid Mater: Avasküler bir dokudur. Araknoid hücreleri, epidural aralıkla spinal kord arasında ilaç geçişine karşı fizyolojik bir bariyer oluşturur (11,16).
Pia Mater: Spinal korda sıkıca tutunmuş, bağ dokusu hücreleri ve onların arasında yayılan kollajenden oluşmuş ince bir tabakadır. Araknoid ile pia mater arasındaki subaraknoid mesafede bu iki tabakayı birleştiren trabeküller, spinal sinirler ve BOS bulunur. Pia mater delikli bir yapıya sahiptir. Bu sayede spinal kord subaraknoid mesafe ile direkt ilişki içindedir. Pia mater, spinal kordun filum terminale olarak da adlandırılan en uç kısmına kadar devam eder. Burada filum terminale spinal kordun sakruma tutunmasını da sağlar (11).
Spinal subaraknoid aralık, yukarıda kraniyal ve ventriküler kaviteler ile devam eder. Aşağıda ise S2 vertebra hizasında sonlanır. Teorik olarak L2-S2 arasında herhangi bir noktadan spinal korda zarar vermeden subraknoid enjeksiyon yapılması mümkündür. Ancak bu işlem anatomik özellikler dikkate alınarak en çok L3-4 veya L4-5 aralığından yapılmaktadır (3).
Beyin Omirilik Sıvısı (BOS): BOS, lateral ve 3. ventriküllerdeki koroid fleksuslarda kanın ultrafiltrasyonu sonucu oluşur. Spinal ve kraniyal subaraknoid bölgedeki toplam miktarı 120-150 ml olup, bunun sadece 25-35 ml’ si spinal aralıktadır. Bu miktarın çoğu da kordun sonlandığı düzeyin altında bulunur. Şişmanlarda 10 ml kadar daha azdır. Manyetik rezonans (MR) gözlemleri, BOS’ un arteriyel pulsasyonla güçlü osilasyon yaptığını göstermektedir. Bu hareketler, spinal ajanların dağılması ve klirensinde önemli rol oynayabilir. BOS’ un temel görevi, genişleme olanağı olmayan kafatası içindeki beyni sıvı bir yastık gibi desteklemektir. Özgül ağırlığı 37 ºC’ de 1.006 olup, günde 500-800 ml kadar üretilir ve aynı miktarda araknoid villuslarca venöz dolaşıma geri emilir.
Yapımı serum ozmolaritesi düştükçe artar. Bu nedenle, intravenöz (iv) sıvılar verilerek dehidratasyonun önlenmesi, spinal girişim sonrası baş ağrısının önlenmesinde önemlidir. BOS basıncı oturur pozisyonda lumbar bölgede 15-20 cm H2O kadardır (3).
Spinal Kord ve Sinirler: Spinal kord, fetal hayatın ilk trimesterinde foramen magnumdan spinal kolonun sonuna kadar uzanır. Sonraki dönemde vertebra medulla spinalisten daha fazla büyüdüğünden, doğum esnasında medulla spinalisin ucu yaklaşık olarak L3 düzeyinde kalır. Yetişkinde ise, kaudal uç L1 seviyesindedir (1,3,11,14). Spinal kordun kaudal ucu populasyonun %30’ unda T12’ de sonlanırken, %10’ unda ise L3’ e kadar uzanır. Vertebranın fleksiyonu spinal kordun hafifçe baş yönünde yer değiştirmesine neden olur (11).
Spinal kord, her birisi önde motor ve arkada duyusal kökten oluşan 31 çift spinal sinir verir. Her spinal seviyede ön ve arka sinir kökleri birleşirler ve C1’ den S5’ e kadar intervertebral foramenden dışarıya çıkarlar. Sinirler, servikal seviyede karşılık gelen vertebranın üzerinden, T1’ den itibaren ise bir alttaki vertebradan çıkarlar. Sonuç olarak, 8 servikal sinir kökü, fakat 7 servikal vertebra vardır. Spinal kord normalde L1 seviyesinde sonlandığı için, alttaki sinir köklerinin intervertebral foramenden çıkmadan önce uzun bir mesafe kat etmeleri gerekir. Alt spinal sinirler, kauda ekinayı oluşturur. Bu nedenle, erişkinde L1 (çocukta L3) altından lumbar ponksiyon yapılması, kordun iğne ile travmatize olma riskini önler. Kauda ekinanın hasarlanması ise, pek mümkün değildir. Çünkü bu sinir kökleri, L1 altında dural kese içinde yüzerler ve iğnenin ilerlemesi ile uzağa itilirler (1,11).
Spinal Kordun Kanlanması: Spinal kord kan akımı serebral kan akımının yaklaşık %40’ ı kadardır. Servikal ve lumbosakral bölgeler, torasik bölgenin iki katı kadar kan alır. Otoregülasyon, 60-150 mmHg sınırları arasında mümkün olup, bunun dışında kan akımı basınca bağımlı hale gelir. Spinal kordun perfüzyon basıncı, otoregülasyon sınırının
hipokside vazodilatasyon sonucu kan akımı artar. Spinal kord kan akımını etkileyen diğer faktörler, anestezik ajanlar, travma, fokal kanama alanları, ödem varlığı ve hasarlı nöronlardan vazokonstrüktör nörotransmitterlerin salıverilmesidir (1,3,14).
Spinal kord ve sinir köklerinin beslenmesi, tek bir ön spinal arter ve bir çift arka spinal arterden sağlanır. Ön ve arka spinal arterler toraksta interkostal arterlerden, abdomende ise lumbar arterlerden ek kan akımı sağlarlar. Bu radiküler arterlerden en büyüğüne arteria radikülaris manga (Adamkiewicz) denir. Kalındır ve aortadan kaynaklanır. T8-L3 arasında genellikle sol taraftan girer ve spinal kordun ön alt 2/3 ünün major kan akımını sağlar. Beslediği bölgede tek arter olduğu için, bu arterin iğne ya da cerrahi sonrası hasar görmesi durumunda omuriliğin lumbar bölgesinin iskemisi (spinal arter sendromu) gelişir. Bu iskemi sonucu motor kayıp ortaya çıkabilir. Aynı şekilde, yüksek doz adrenalin kullanılması sonucu gelişen vazokonstrüksiyon da iskemiye yol açabilir. Đliak arterlerden gelen damarlar da pelvik cerrahi veya lumbar epidural anestezi sırasında zedelenebilir. Bu da konus medullaris hasarı ile sonuçlanır. Ön arter hasarı sonrası ortaya çıkan lezyon motor tiptedir (1,3,14).
Spinal venler, vertebral kanalın içinde ve dışında, bütün medulla spinalis boyunca uzanan karmaşık fleksuslar oluşturup, intervertebral venlere direne olurlar. Venöz sistem, vena kava sistemine paralel seyreder ve intratorasik veya intraabdominal kapakçık olmadığı basınç artışında alternatif bir direnaj yolu oluşturur. Epidural sistemdeki venlerde için bazı durumlarda venöz göllenme kaçınılmazdır (gebelik, şişmanlık, intraabdominal basınç artışı gibi) (1,3,14).
Spinal kordun bazı bölgeleri, azalmış kan akımına karşı hassastır. Ön spinal arter için T1 ve L1, arka arterler için ise T1-4 seviyeleri en fazla risk altındadır (1,3,14).
Dermatomlar: Rejyonal anestezide, anestezi düzeyinin belirlenmesi ve komplikasyonların değerlendirilebilmesi için dermatomların bilinmesi gereklidir. Vertebral
kolonu terk eden sinirler, deride belirli bir yayılım göstererek, dermatomları oluşturur. Meme başları üzerinde kalan cilt bölgesi, T1-2 ile birlikte, C3-4 ten de innerve olduğu için, T1-2 bloke olsa bile ciltte duyu kaybı olmaz. Bu nedenle T4 üzerinde anestezi düzeyi tayini ve kardiyoakseleratör liflerin etkilenip etkilenmediğini anlamak için kol (T2) ve önkolun (T1) iç kısmında cilt duyusu araştırılmalıdır (3,11).
2.2. SPĐNAL ANESTEZĐ 2.2.1. Tarihçe:
Subaraknoid aralığa ilk 1891 yılında Quinke tafından ulaşıldı. Đlk spinal anestezi de 1899 yılında August Bier tarafından uygulanmıştır (12). Đlk sürekli spinal anestezi ise Lemmon tarafından 1940’ta yapılmış, daha sonra 1944’ te Tuohy bu amaçla bir üretra kateteri kullanmıştır (3). Spinal, kaudal ve epidural bloklar ilk kez son yüzyılın başlarında cerrahi girişim için kullanılmıştır. Günümüzde klinik uygulamada yaygın olarak kullanılmaktadır (1,3).
2.2.2 Fizyolojik Özellikler ve Sistemler Üzerine Etkisi: Nörofizyoloji:
Etki Yeri ve Mekanizması: Nöroaksiyal blokajın esas etki yeri sinir köküdür. Daha sonra da bu etki spinal kord boyunca yayılır (11).
Diferansiyel Sinir Blokajı: Lokal anesteziklere karşı farklı fonksiyonlar gören sinirlerin farklı duyarlılıklarda bloke olduğu önemli bir klinik durumdur. Sempatik sinirler, düşük konsantrasyonlardaki lokal anestezik kullanımında ağrı, dokunma ve motor fonksiyon gören sinirlerin sırayla bloke olmasından önce, bir miktar bloke olabilmektedir. Rejyonal anestezide diferansiyel blokajın mekanizması tam bilinmese de, sinirlerdeki çap farkının bunda en önemli faktör olduğu düşünülmektedir (11,17,18).
Diferansiyel blok, periferik sinir blokajlarında da görülmekle birlikte, spinal anestezide daha belirgin olarak ortaya çıkar. Spinal anestezi sırasında sempatik blokaj seviyesi pin prik duyarlılık testinin kaybolduğu seviyenin 2-6, motor blokajın olduğu seviyenin de 2-3 dermatom daha yukarısına yayılabilmektedir (11,19). Blokajdaki yerine göre değişen farlılıkların ise, lokal anesteziğin verildiği BOS bölgesinden olan uzaklığa bağlı olarak geliştiği düşünülmektedir (1,11).
Diferansiyel blokajın en önemli problem oluşturan etkisi, bazı hastalarda dokunma ve derin duyu blokajı ile ağrı blokajının farklı seviyelerde gelişmesidir. Bu durumda bazı endişeli hastalar işlem yerinden ağrı duyacaklarından korkarlar ve bunlarda sedasyon gerekebilir (1,11).
Nöroaksiyal Blokajın Santral Etkileri: Santral nöroaksiyel blokajın diğer bir nörofizyolojik etkisi de bu işlemin sedasyona neden olması, sedatif ve hipnotik ilaçların etkilerini potansiyalize etmeleri ve anestezik ilaç ihtiyacını belirgin olarak azaltmalarıdır (11).
Kardiyovasküler Fizyoloji: Spinal anestezide gelişen kardiyovasküler komplikasyonların temel mekanizması sempatik efferent sinirlerin blokajıdır. Ciddi hipotansiyon ve bradikardi olasılığı çoğunlukla sempatik blokajın yaygınlığı ve blok seviyesinin yüksekliği ile paralellik gösterir (1,11,20,21). Diğer risk faktörleri arasında yaşın 40-50 nin üzerinde olması, yakın zamanda geçirilen genel anestezi, şişmanlık, hipovolemi ve lokal anesteziğe fenilefrin ilavesi sayılabilir (11,20,22).Spinal anestezi sırasında gelişen hipotansiyon, arteriyel ve venöz dilatasyon sonucu ortaya çıkar. Sonuç olarak, afterload azalması, kardiak output düşmesi ya da her ikisinin de etkisiyle, spinal anestezi alan hastaların %30-40’ ında hipotansiyon olur (1,11).
Spinal anestezi sırasında, nadiren de olsa bradikardi görülebilir (%10-15). Bradikardi olasılığıda blok seviyesinin yüksekliğine göre artar. Bradikardi açısından risk
faktörleri, hastanın 50 yaşından genç olması, Amerikan Anesteziyologlar Derneği (ASA) sınıf I ve beta bloker kullanan hastalardır (1,11,20). Sıklıkla T1-T4 spinal segmentlerden çıkan sempatik kardiyak akselaratör liflerin blokajı sorumlu tutulmaktadır. Azalmış venöz dönüşün de bradikardiye sebep olduğu da düşünülmektedir. Doluş basıncının düşmesi ile birlikte, intrakardiyak gerilme reseptörleri aracılığıyla kalp hızının refleks olarak azaltıldığı da gösterilmiştir (1,11).
Spinal, epidural anestezi esnasında ani, açıklanamayacak derecede şiddetli bradikardi hatta asistoli ataklarının görüldüğü bildirilmiştir. Spinal anestezide ikinci, üçüncü derecede kalp bloklarının görüldüğü de belirtilmektedir. Hastada daha önceden birinci dereceden kalp bloğu olması bir risk faktörüdür. (11,20).
Hemodinamik Değişikliklerin Tedavisi: Spinal ve epidural anestezi sonrası gelişen hipotansiyonun tedavisinde amaç ana sebepleri ortadan kaldırmaya yönelik olmalıdır: azalmış kardiyak output, düşmüş periferik vasküler direnç ya da her ikisi. Santral nöroaksiyal blokaj sırasında venöz dönüşü ve böylece de kardiyak outputu düzeltmek için sıklıkla kristaloid solüsyonların bolus şeklinde kullanılması önerilmektedir. Đşlem öncesinde 500-1500 ml kristaloid solüsyonu ile yapılan hidrasyon yararlı olabilir. Kalp hızı ve periferik vasküler direnci düşük hastalarda koloid solüsyonların kullanımı bir alternatif olabilir (1,11).
Santral nöroaksiyal blokaja bağlı olarak gelişen hipotansiyonun tedavisinde vazopressör ajanların kullanımı da gerekebilir. Bu tür hastalarda, hem α hem de β agonist etkisi olan ilaçların daha etkili olduğu gösterilmiştir. Hipotansiyon tedavisinde, en yaygın kullanılan ilaç efedrindir. 5-10 mg olarak verilen efedrin bolusu kardiyak outputu düzelterek kan basıncını artırır. Uzun süreli efedrin kullanımı taşiflaksi yapabileceği için, dopamin kullanımı tercih edilebilir. Çoğunlukla fenilefrin olmak üzere saf α agonistler de
oranda sistemik vasküler rezistansı artırarak düzelttikleri için, daha sonraki dönemde kardiyak outputta azalmaya neden olabilirler. Bu esnada olabilecek bradikardilerde ise, atropin 0.25-0.50 mg iv olarak verilir (11,23,24).
Hastaların bazal değerlerinin %25-30’dan daha fazla düştüğü anda ya da normotansif hastalarda sistolik kan basıncının 90 mmHg’ nın altına düştüğü anda tedaviye başlanması gerekmektedir. Bradikardide ise müdahale sınırı, genellikle 50-60/dk olarak kabul edilmektedir (11).
Solunum Fizyolojisi: Spinal anestezide akciğer fizyolojisindeki değişiklik minimaldir. Çünkü diyafram C3-C5’ ten lifler alan frenik sinirle innerve olur. Yüksek seviyeli spinal anestezide bile tidal volüm değişmez. Sadece abdominal ve interkostal kasların zorlu ekspirasyona katkısının kaybolmasına bağlı olarak vital kapasitede hafif bir azalma olur. Bu durum solunumda yardımcı solunum kaslarını kullanan ciddi kronik akciğer hastalığı olan kişilerde daha da önem kazanır. Bu durumda trakea ve bronş sekresyonlarının atılımı da zorlaşır (1,11,23,24).
Gatrointestinal Fizyoloji: Spinal anestezinin gastrointestinal etkisi büyük oranda sempatik blokaj nedeniyle olur. Abdominal organlar sempatik uyarılarını T6-L2 seviyesinden alır. Bu sinirlerin blokajı, nervus vagustan gelen parasempatik aktivitenin baskın olmasına neden olur. Bunun sonucunda sekresyonlar ve barsak aktiviteleri artarken, sfinkterler de gevşer. Spinal anestezi sırasında bulantı da görülür. T5 üzeri blokajda, hipotansiyonda, opioid eklenenlerde ve baş dönmesi öyküsü olanlarda daha sık görülmektedir (11,20,22,23).
Üriner Sistem Fizyolojisi: Nöroaksiyel blokajın böbrek fonksiyonuna klinik etkisi çok azdır. Otonomik mesane kontrolünün kaybı, blok ortadan kalkıncaya kadar idrar retansiyonu oluşmasına neden olur. Perioperatif dönemde idrar sondası takılmamış ise, mesane distansiyonunu önlemek için hasta yakından izlenmelidir (1).
Metabolik ve Endokrin Fizyoloji: Cerrahi travma, lokalize inflamatuar yanıt ve somatik visseral afferent sinir liflerinin aktivasyonu ile nöroendokrin bir yanıt oluşturur. Klinik bulgular, hipotansiyon, taşikardi, hiperglisemi, protein katabolizması, immün yanıtın baskılanması ve böbrek fonksiyonlarındaki değişiklikleri içerir. Spinal anestezi, bu stres yanıtını baskılayabilir. Bu baskılama alt ekstremite ve alt abdominal operasyonlarda daha fazla iken, üst abdomen ve toraks operasyonlarında daha azdır (1,11).
2.2.3. Teknik Özellikler
Spinal anestezi, uygun monitörizasyon, acil müdahale için gerekli olan entübasyon ile resüsitayon malzemesi ve ilaçlarının bulunduğu ortamda yapılmalıdır. Rejyonal anestezi, yeterli hasta premedikasyonu ile önemli oranda kolaylaşmaktadır. Yüz maskesi veya nazal kanülle oksijen uygulanması, özellikle sedasyon verilmişse önem taşır (1,11).
Pozisyon: Başarılı bir spinal ponksiyon için hastanın pozisyonu iyi ayarlanmalıdır. Oturur pozisyon: Hasta oturur pozisyonda iken anatomik orta hattın palpe edilmesi daha kolaydır. Özellikle şişman hastalarda geçerlidir. Oturur pozisyon hiperbarik solüsyonların özellikle sakral dermatomları bloke etmek amacıyla kullanıldığı durumlarda da (saddle blok) avantaj sağlar.
Lateral dekübitis pozisyonu: Pozisyon, kullanılacak solüsyon hiperbarikse cerrahi kısmı alta, hipobarik ise üste gelecek şekilde ayarlanır. Cerrahi bölgenin daha iyi bloke olması amaçlanır.
Prone pozisyonu: Anorektal girişimlerde hipobarik bir solüsyon kullanıldığında yararlı olabilir. Yalnız, BOS’ un iğneden serbestçe akmaması bir dezavantajdır (1,11).
Anatomik Yaklaşımlar:
Orta hattan yaklaşım: Vertebral kolon palpe edilir. Hastanın vücut pozisyonu incelenerek sırtın yere dik açılı olması sağlanır. Đğne, yere paralel tutulduğu sürece orta
hatta olacaktır. Spinöz çıkıntılar vertebralardan cilde doğru kaudal yönde seyrettiği için iğne ilerletilirken 10-15º kadar başa doğru yönlendirilmelidir.
Paramedian yaklaşım: Epidural veya subaraknoid blok zor olduğunda, kolay pozisyon verilemeyen hastalarda bu yaklaşım seçilebilir. Girilecek aralığın alt sınırındaki spinal çıkıntı bulunur. Bu noktanın 1-2 cm lateralinden ponksiyon yapılarak, iğne orta hatta 10-25º başa doğru ise 45º açı ile ilerletilir. Bu teknikte ilerlerken ligamentum flavumun hissedilmesi ve direnç kaybı ile epidural aralığa girilmesi, orta hattaki yaklaşıma göre çok daha az belirgindir (1,11).
Lumbosakral yaklaşım: L5-S1 aralığından yapılan paramedian yaklaşıma lumbosakral yaklaşım denir (3,11).
2.2.4. Spinal Anestezi Komplikasyonları
Bel ağrısı: Spinal anesteziden sonra en sık karşılaşılan komplikasyondur. Ağrı genellikle hafif ve sınırlıdır. Birkaç hafta boyunca sürebilir. Neden olarak iğnenin oluşturduğu travma, lokal anestezik irritasyonu, refleks kas spazmı sayılabilir. Tedavide asetaminofen veya nonsteroid antienflamatuar ajanların kullanımı yeterlidir (1,23).
Postdural ponksiyon başağrısı (PPB): Spinal anestezi sonrası ikinci sıklıkta karşılaşılan komplikasyondur. Görülme sıklığı %25’lere kadar çıkabilir. BOS’ un duradaki delikten sızması nedeniyle BOS basıncının kronik olarak azalmasıyla ortaya çıkar. Kullanılan iğnenin 22 G dan kalın olması, kadın cinsiyet, genç hasta ve obstetrik ameliyatlar riski artırır. PPB ponksiyondan saatler sonra ya da 1-2 gün içerisinde ortaya çıkar. Ağrı sıklıkla frontal bölgededir. Daha az sıklıkla oksipital bölgede de görülebilir. Boyun ve omuzlara yayılır. Ayağa kalkmak, oturmak ve öksürmekle artar, yatınca azalır veya geçer. Beraberinde bulantı, kusma, iştah kaybı, fotofobi, işitme bozuklukları, tinnitus gelişebilir. Çok ciddi vakalarda diplopi ve kraniyal sinir felci de görülebilir. PPB,
postoperatif dönemde bol sıvı (3 lt/gün) ve yatak istirahati ile kontrol edilebilir. Analjezik ilaçlar ve kafein verilebilir (1,11,23,24).
Đşitme kaybı: Spinal anestezi alan hastaların kabaca %40’ında, ve kadınlarda daha sık olmak üzere 1-3 gün süreli geçici hafif işitme kaybı görülebilir. (11,25).
Total spinal anestezi: Spinal anestezi sırasında verilen lokal anesteziğin yukarı seviyelere ilerlemesi durumudur. Nadiren beyin sapını da tutabilir. Tam sempatik blokaj nedeniyle derin hipotansiyon ve bradikardi gelişir. Solunum kasları felci veya solunum merkezi disfonksiyonu nedeniyle solunum durması oluşabilir. Tedavisinde kardiyovasküler sistemi desteklemek için vazopresör ilaçlar, atropin ve sıvı tedavisinin yanı sıra oksijen ve kontrollü ventilasyon desteği kullanılır (11).
Nörolojik hasarlanma: Spinal anestezide nadir görülen, en çok korkulan komplikasyonlardan birisidir. Genellikle santral nöroaksiyal blokların %0.03-0.1’ inde görülür ve çoğunlukla işlem sırasında yapılan kazalar neticesinde gelişir. Kalıcı parestezi ve sınırlı motor güç kaybı şeklinde görülür. Yaralanma, spinal kord veya sinirlere iğnenin direkt travması, spinal kord iskemisi, nörotoksik ilaç veya kimyasalların yanlışlıkla enjekte edilmesi, bakteri kontaminasyonu ve nadiren de epidural hematom nedeniyle gelişir. Lokal anesteziğe bağlı oluşan nörotoksisite sonucu kauda ekina sendromu da oluşabilir. Bu sendrom, barsak, mesane disfonksiyonu ve parapleji ile karakterizedir. Lokal anesteziğin tekrarlanan dozları, devamlı infüzyonu, hiperbarik formların kullanılmasında ortaya çıkabilir (11,24).
Spinal hematom: Spinal anestezinin nadir ancak önemli komplikasyonlarındandır. 150.000 hastadan birinde ya da daha azında görülür. Alt ekstremitede his veya güç kaybı ile karakterizedir. 8 saatten önce dekomprese edilmesi durumunda tam ya da tama yakın düzelme görülür. Hastada kanama bozukluğu olması bu komplikasyon açısından risk
faktörü oluşturur. Hastanın kullandığı antikoagülan, antiagregan ve antienflamatuar ilaçlar da işlem öncesinde dikkatlice sorgulanmalıdır (1,11).
2.2.5. Spinal Anestezi Kontrendikasyonları
Spinal anestezinin tek kesin kontrendikasyonu, hastanın işlemi reddetmesidir. Bazı klinik durumlar da kısmi kontrendikasyonu oluştururlar. Bu durumlar şunlardır:
1. Hipovolemi ve şok tablosu: Hipotansiyon riskini artırır.
2. Artmış kafa içi basıncı: Bu durumda iğne deliğinden BOS kaybı olması beyin herniasyonu riskini artırır.
3. Koagülopati ve trombositopeni: Epidural hematom riskini artırır. 4. Sepsis: Menenjit riskini artırır.
5. Uygulama yerinde bulunan lokal enfeksiyon: Bu da menenjit riskini artırır. 6. Nörolojik hasarlı hastalar (11).
2.3. LOKAL ANESTEZĐKLER
Lokal anestezikler, nöral dokularda elektrik uyarılarının oluşmasını, yayılmasını ve dalgalanmasını geçici olarak engelleyen ajanlardır (26). Etki yeri hücre membranıdır. Etki mekanizmaları tam olarak bilinmemekle birlikte, çoğunlukla akson membranlarının bazı reseptör bölgelerinde sodyum (Na) iyonu geçişini kontrol eden kalsiyum ile oluşturdukları gözlenmiştir (27).
Tüm sinir lifleri lokal anesteziklerden eşit olarak etkilenmez. Blokaja hassasiyet, aksonun çapı, myelinizasyonun derecesi, anatomik ve fizyolojik faktörlere bağlıdır. Küçük çap ve myelinin olmaması lokal anesteziklere hassasiyeti artırır. Bu yüzden spinal sinirlerdeki lokal anestezik hassasiyeti otonomik > duyu > motor şeklindedir (28).
Belli çaptaki her sinir lifinde iletimi durduracak minumum bir ilaç yoğunluğu (Cm) söz konusu olup, sinir lifinin çapı, ortamın PH sı, kalsiyum konsantrasyonu ve sinir uyarı hızı gibi faktörlerden etkilenir.
2.3.1. Lokal Anesteziklerin Farmakolojisi
Lokal anesteziklerin tümü yağda eriyen alkaloidlerin suda eriyen tuzlarıdır (29). Lipofilik baş ve hidrofilik kuyruk bölümlerini birbirine bağlayan ara zincir, bir ester veya amid bağlantısı içermekte; buna dayanılarak klinikte lokal anestezikler:
1-Ester tipi lokal anestezikler
2-Amid tipi lokal anestezikler olarak sınıflandırılır.
Ester Amid Kokain (1860) Tetrakain (1930) Benzokain (1895) Lidokain (1943) Prokain (1904) Mepivakain (1957) Tetrakain (1928) Prilokaine (1960) Kloroprokain(1949) Bupivakain (1963) Etidokain (1972) Ropivakaine(1989) Levobupivakain (1998)
Tablo 1. Ester ve amid grubu lokal anestezikler arasındaki farklar.
ESTER GRUBU AMĐD GRUBU
METABOLĐZMA Plazma kolinesteraz Hızlı Karaciğerde Yavaş
SĐSTEMĐK TOKSĐK ETKĐ Daha az Daha fazla
ALLERJĐK REAKSĐYON Daha sık Nadir
STABĐLĐTE Stabil değildirler ışık, ısı vb. etkilenirler
Çok stabil
2.3.2. Levobupivakain
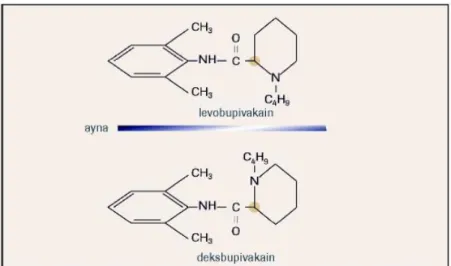
Levobupivakain, bupivakain hidrokloridin S(-) enantiomeridir ve kimyasal adı (S)-1-butyl-2-piperidylformo-2’-6’-xylidide hidrokloriddir. 37 ºC’ de dansitesi 1.00024 g/ml dir (Şekil 1).
Şekil 1. Bupivakainin enantiomerleri
Levobupivakain, inaktif durumdaki sodyum kanallarını daha az bloke ettiği için, bupivakaine göre kardiyovasküler sistem üzerinde daha az toksik etkiler oluşturmaktadır. Levobupivakainin vazokonstrüktör etkisinin daha çok oluşu, ortaya çıkan duyusal bloğun daha uzun sürmesini ve SSS toksisitesinin daha düşük olmasını açıklamaktadır (23,24,30).
Plazmada %97 oranında proteinlere bağlanır. Metabolizması karaciğerde sitokrom P450 1A2 (CYP1A2) ve CYP3A4 sitokromları tarafından yapılmaktadır. Desbütil ve 3-hidroksi-levobupivakain derivelerine dönüştürülen metabolitleri daha sonra glukronid ve sülfat konjugelerine metabolize edilerek %71 oranında idrar, %21 oranında ise feçes ile atılır. Levobupivakainin etki başlama süresi 15 dk ya da daha azdır. Etki süresi doza bağımlıdır. Yetişkinlerde yeterli anestezi için önerilen maksimum dozu 150 mg’ dır (23).
Yan etkileri ise sıklık sırasına göre şöyledir: Hipotansiyon (%31), bulantı (%21), ateş (%17), kusma (%14), kaşıntı (%9), başağrısı (%7), konstipasyon (%7), baş dönmesi (%6), fetal distres (%5) (23).
2.3.3. Lokal Anesteziklerin Subaraknoid Aralıkta Dağılımını Etkileyen Faktörler
2.3.3.1 Hasta Özellikleri
Yaş, kilo, boy, cinsiyet, intraabdominal basınç, spinal kord anatomisi, lumbosakral serebrospinal sıvı hacmi, hamilelik.
2.3.3.2. Uygulamaya Đlişkin Özellikler
Hasta pozisyonu, enjeksiyon seviyesi, iğne tipi, intratekal katater, epidural enjeksiyon, enjeksyon hızı.
2.3.3.3. BOS’ un Özellikleri Yoğunluk, özgül ağırlık, basınç.
2.3.3.4. Lokal Anestezik Ajanın Özellikleri
Barisitesi, ilacın konsantrasyonu, lokal anestezik dozu, volüm, lokal anestezik ilaca vazokonstrüktör madde eklenmesi.
Sıvı enjeksiyonu ile BOS içinde oluşan akım lokal anestezik solüsyonun yayılımında önemli bir etkendir. Klinik çalışmalarda sadece enjeksiyon hızının değiştirilmesi araştırılmış, ancak çelişkili sonuçlar elde edilmiştir. Bazı çalışmalar, hızlı enjeksiyonla geniş yayılım rapor ederken (31,32), bazıları yavaş enjeksiyonla geniş yayılım bildirmiştir (33). Bazıları da hiç fark olmadığını belirtmiştir (34).
Hızlı enjeksiyon, hacimli bir BOS hareketi ve basınç değişikliği oluşturabilir. Bu da solüsyonun enjeksiyon yerinde durgun kalmasına neden olur. Yavaş enjeksiyon ise, BOS da hareket veya basınç değişikliğine neden olmadan solüsyonun barisitesi ve graviteye
2.4. PROSTAT VE MESANE HASTALIKLARI VE CERRAHĐSĐ
Elli yaş üstü erkeklerin yaklaşık yarısında benign prostat hipertrofisine bağlı tedavi gerektiren şikâyetler gelişir (35).
2.4.1. Benign Prostat Hipertrofisi
Benign prostat hipertrofisi, prostat bezinin proliferasyonu sonucu gelişen prostat büyümesidir. Mesane çıkış obstrüksiyonu ve alt üriner sistem semptomları gelişir (35).
2.4.2. Transüretral Rezeksiyon (TUR)
Mesane çıkış yolu obstruksiyonu olan hastalarda transüretral rezeksiyon %85-90 başarı ile tedavide altın standarttır (36). Yaşlarından dolayı bu hastalarda solunumsal ve kardiyovasküler bozuklukların sıklığı göreceli olarak yüksektir. % 0.2-6’ lık bir mortalite riski taşıdığı bildirilmiştir. Sık rastlanan ölüm nedenleri myokard enfarktüsü, akciğer ödemi ve böbrek yetmezliğidir (10).
Transüretral rezeksiyon, özel bir sistoskoptan bir halka geçirilmesi ile uygulanır. Sürekli yıkama yapılarak ve prostat ya da mesane kesme akımı ile çıkarılır. Fazla miktarda kullanılan irrigasyon sıvısı nedeni ile bazı komplikasyonlar görülebilir (>2 lt). Bu komplikasyonlar şunlardır:
1. TUR Sendromu: Baş ağrısı, huzursuzluk, konfüzyon, siyanoz, dispne, aritmi, hipotansiyon veya nöbetlerle kendini gösterir. Belirtiler dolaşımda aşırı sıvı yüklenmesi ve su intoksikasyonuna, seyrek olarak da yıkama solüsyonunda eriyen madde toksisitesine bağlıdır (10). TUR da genellikle ilk saatlik süre güvenli kabul edilir. Bu süre içinde dolaşıma geçen sıvı diürezle atılır. Rezeksiyonların çoğu 45-60 dk sürer ve dk da ortalama 20 ml sıvı absorbe olur. Sorunlar, rezeksiyondan 15 dk sonra görülebileceği gibi, bu süre postoperatif 24 saate kadar da uzayabilir (10,37).
Özellikle kardiyak rezervi düşük hastalarda irrigasyon sıvısının fazla miktarda emilimi, akciğer ödemi oluşturur. Arteriyel oksijen satürasyonundaki düşme, sıvı yüklenmesinin ilk belirtisi olarak yorumlanabilir (38).
TUR sendromu tedavisinde en önemli nokta erken tanıdır. Hastaların çoğunda sıvı kısıtlaması ve loop diüretiklere cevap alınır. Perioperatif konvülsiyonlar midazolam (2-4 mg), diazepam (3-5 mg) veya tiyopental (50-100 mg) ile sonlandırılabilir. Tekrarlayan nöbetleri olan bilinci kapalı hastalarda genellikle endotrakeal entübasyon önerilir. Koma ve nöbetlere yol açan semptomatik hiponatremi, hipertonik salin solüsyonu ile tedavi edilebilir. Na konsantrasyonunun 120 mEq/lt’ dan yüksek olduğu durumlarda, dolaşım yüklenmesinden kaçınmak için verilecek hipertonik salin hızının 100 ml/saati geçmemesi önerilir. Serum Na düzeyinin 100 mEq/lt nin altında olduğu durumlarda ise, intravasküler hemolizi önlemek için daha hızlı tedavi uygulanır (10,39).
Kullanılan irrigasyon sıvıları içerisinde en toksik olanı glisin içerenleridir. Hiperglisineminin dolaşım depresyonu ve SSS tosisitesi yaptığı düşünülmektedir. Bu da operasyon esnasında geçici körlüğe neden olabilir. Sorbitol ve glikoz içeren irrgasyon sıvılarının kullanımı, diyabetik hastalarda hiperglisemiye yol açabilir. Mannitol solüsyonlarını emilimi, intravasküler hacmin genişlemesine yol açar. Günümüzde mannitol ve glisin solüsyonlarının kullanımı terkedilmiştir (10,40,41).
2. Hipotermi: Lokal vazokonstrüksiyon oluşturmak için kullanılan soğuk irrigasyon solüsyonları, sistemik soğumaya neden olabilir. Hipotermi ile birlikte olan postoperatif titreme, oluşmuş pıhtıları yerinden oynatabileceğinden ve postoperatif kanamaya neden olabileceğinden istenmez. Titremeleri önlemek için, cilt ısıtması ve düşük doz meperidin intravenöz olarak (20 mg) uygulanabilir (10,42).
sıvılarıyla mesanenin aşırı olarak gerilmesine bağlı olarak gelişir. Yıkama sıvısının yetersiz geri dönüşü ile kendini belli eder. Uyanık hastalar, bulantı, terleme, suprapubik dolgunluk, karın ağrısından şikayet ederler. TUR sırasında bradikardinin eşlik ettiği ani hipotansiyon veya hipertansiyonda perforasyon akla gelmelidir (10).
4. Koagülopati: Ameliyat sırasında, prostattan dolaşıma tromboplastinlerin salınımına bağlı olarak geliştiği düşünülmektedir. Yıkama sıvılarının emilmesi ile dilüsyonel trombositopeni de gelişebilir. Kontrol edilemeyen yaygın kanamaların olması durumunda şüphelenilmelidir (10,39).
5. Septisemi: Bakteriler genellikle prostata yerleşir ve kronik enfeksiyona neden olur. Rezeksiyon sonrasında venöz sinüslerin açılması ve prostat dokusunun cerrahi müdahalesi sonucunda mikroorganizmalar sistemik dolaşıma girebilir. Septisemi ve septik şok bildirilmiştir (10,39).
Genel anestezi ile karşılaştırıldığında, rejyonal anestezinin postoperatif venöz tromboz insidansını azalttığı görülmektedir. Rejyonal anestezide TUR sendromu veya mesane perforasyonu bulgularının maskelenmesi olasılığı daha düşüktür. TUR sendromu nedeni ile oluşan akut hiponatremi, genel anesteziden uyanmayı geciktirebilir. Tüm bu nedenlerden dolayı, rejyonal anestezi TUR uygulamalarında en çok tercih edilen yöntemdir (38).
3. MATERYAL VE METOD
Bu çalışma, Selçuk Üniversitesi, Meram Tıp Fakültesi, Anesteziyoloji ve Reanimasyon Anabilim Dalı’nda, yerel etik kurul izni alındıktan ve hastalara çalışma ile ilgili gerekli bilgiler verilerek yazılı onayları alındıktan sonra yapıldı.
Fakültemiz üroloji kliniğine başvuran, elektif koşullarda TUR planlanan 55-90 yaşlarında ve ASA I-III risk grubunda yer alan 60 hasta çalışmaya alındı.Ciddi kardiyak yetmezliği olan, ejeksiyon fraksiyonu % 35’in altında olan, ciddi kapak hastalığı olan, ilaç veya alkol bağımlısı ya da nörolojik, psikiyatrik veya nöromüsküler rahatsızlığı olan, koopere olamayacak, spinal blok için medikal kontrendikasyonu olanlar (kanama diatezi, enjeksiyon bölgesinde enfeksiyon, geçirilmiş bel operasyonu, bel ağrısı, sepsis, hipovolemi), morbid obezler, amid tip lokal anesteziklere ve opioidlere karşı hipersensitivitesi olduğu bilinenler, sistemik bir hastalığın eşlik ettiği kaşıntısı olanlar, bu yöntemi kabul etmeyenler çalışma dışı bırakıldı.Premedikasyon uygulanmadan operasyon odasına alınan hastalara non-invaziv kan basıncı, kalp hızı, pulse oksimetre ile oksijen satürasyonu, elektrokardiografi (EKG) monitörizasyonu yapıldı. Hastaların yaş, boy, ağırlıkları ve operasyon sonunda da cerrahi süreleri kaydedildi.
Tüm hastalara el sırtındaki periferik venden 20 G intravenöz (iv) kanül ile damar yolu açılarak, 500 ml % 0.9 NaCl yüklemesini takiben hastalar oturur pozisyona alındı. Asepsi-antisepsi kurallarına uyularak L3-L4 spinöz aralığından 22 G Quincke spinal iğne ile subaraknoid aralığa girilerek enjeksiyonlar değişik hızlarda yapıldı. Çalışma amacıyla hastalar rastgele iki gruba ayrıldı. 1.5 ml (7.5 mg) % 0.5 levobupivakain + 25 µg fentanil grup I deki hastalara 4 sn hızında, grup II deki hastalara ise 40 sn hızında verildi. Đntratekal enjeksiyon sonrası hastalar supin pozisyonuna alınarak, sedasyon amaçlı iv 1 mg midazolam yapıldı. Spinal enjeksiyon öncesi ve enjeksiyon tamamlandıktan sonra,
basıncı, kalp hızı ve oksijen satürasyonu kaydedildi. Aynı süreler ve sıklıkta duyusal blok seviyesi, bilateral ön aksiler çizgi üzerinde pinprick duyusunun kaybı ile seviye L2 oluncaya kadar değerlendirilerek kaydedildi. Duyusal blok seviyesi T10 ve üzeri olan hastalarda operasyona izin verildi. Motor blok, Bromage skalası (Bromage skalası; 0→ motor blok yok, 1→ dize fleksiyon yaptırabiliyor, bacağı kaldıramıyor, 2→ ayağı oynatabiliyor, dize fleksiyon yaptıramıyor, 3→ tam blok, hareket yok) ile spinal enjeksiyon tamamlandıktan sonra hasta cerrahiye verilinceye kadar ve operasyondan sonra da takip edildi.
Her iki tarafta duyusal blok maksimum seviyeye ulaştıktan sonra iki dermatom gerileyene kadar geçen süre “duyusal blok gerileme zamanı” olarak, intratekal enjeksiyon tamamlandıktan sonra L2 duyusal blok seviyesine kadar geçen süre de duyusal blok süresi olarak kaydedildi.
Ek iv analjezik ve sedasyon ihtiyacına göre spinal blok kalitesi üç parametreli skala ile değerlendirildi (üç parametreli skala: yeterli spinal blok: cerrahiyi tamamlamak için sedasyon analjezik gerekmemesi; yetersiz spinal blok: ek analjezik ve sedasyon gerekmesi, başarısız spinal blok: cerrahiyi tamamlamak için genel anestezi gerekmesi).
Tüm takip boyunca hipotansiyon, bradikardi, bulantı, kusma, baş ağrısı, sırt- bel ağrısı gibi yan etkiler ve TUR sendromu, kanama, perforasyon gibi cerrahi komplikasyonlar kaydedildi. Sistolik kan basıncının bazal değerden % 30 daha fazla veya 100 mmHg’nin altına düşmesi hipotansiyon olarak kabul edilip, iv hızlı infüzyon ve gerektiğinde 1 dk ara ile sistolik arter basıncı >100 mmHg oluncaya kadar 5 mg iv efedrin verildi. Kalp hızının 50 atım/dk altına düşmesi ise bradikardi olarak kabul edilip, gerektiğinde 1 dk ara ile kalp hızı >50 atım/dk oluncaya kadar 0.01 mg/kg iv atropin ile tedavi edildi. Oksijen saturasyonunun < % 93 olması hipoksi olarak kabul edilip, yüz maskesi ile 2 lt/dk oksijen verilerek tedavi edildi.
Çalışmanın istatiksel analizi için, elde edilen veriler kodlanarak SPSS Windows 11.5.0 ortamında bilgisayara kaydedildi. Kolmogorov-Smirnow testi ile değişkenlerin normal dağılıma uyup uymadıkları kontrol edildi. Daha sonra, normal dağılım gösteren hastaların demografik özellikleri, cerrahi süresi, T10 dermatomuna ulaşma süresi, T12 dermatomuna ulaşma süresi, duyusal blok süresi, maksimum duyusal blok zamanı, duyusal blok gerileme zamanı ve hemodinamik parametrelerin gruplar arası ortalamalar farklarının istatistiksel analizi için Student’s t-testi yapıldı. ASA sınıflandırmasının gruplara göre dağılımının istatistiksel analizi için Ki-kare testi, duyusal ve motor blokların gruplara göre dağılımlarının istatistiksel analizi içi Mann-Whitney U testi, hemodinamik parametrelerin grup içi ve gruplar arası değerlendirilmesi için eşleştirilmiş t testi analizi kullanıldı. Yapılan tüm istatistiksel analizlerde anlamlılık düzeyi olarak p<0.05 alındı.
4. BULGULAR
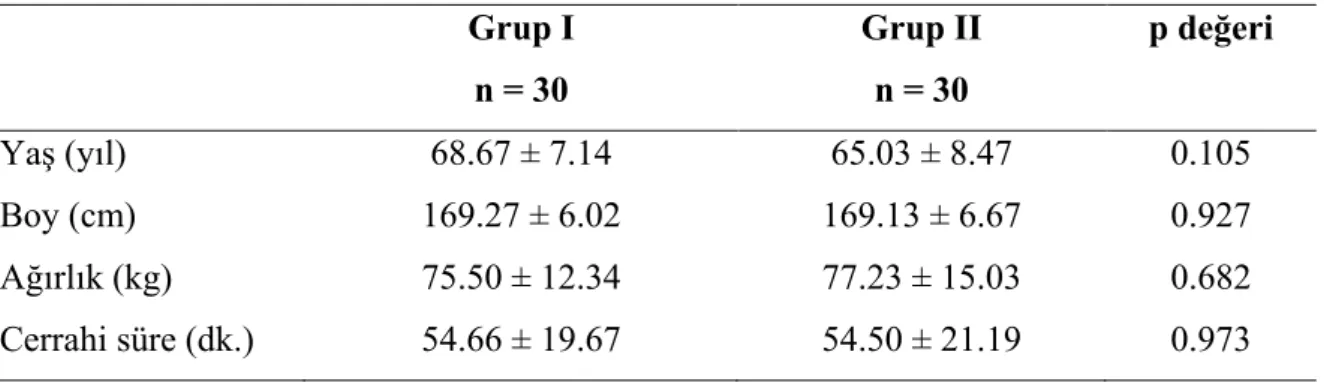
Đstatistiksel değerlendirmeye alınan hastaların yaş, boy, ağırlık sınıflamasında gruplar arasında anlamlı fark yoktu. Hastaların demografik özellikleri karşılaştırıldığında, her iki grup arasında anlamlı bir fark yoktu (Tablo 2).
Tablo 2. Hastaların demografik özellikleri ve cerrahi süreleri. Grup I n = 30 Grup II n = 30 p değeri Yaş (yıl) 68.67 ± 7.14 65.03 ± 8.47 0.105 Boy (cm) 169.27 ± 6.02 169.13 ± 6.67 0.927 Ağırlık (kg) 75.50 ± 12.34 77.23 ± 15.03 0.682 Cerrahi süre (dk.) 54.66 ± 19.67 54.50 ± 21.19 0.973
Hastaların preoperatif ve enjeksiyon sonrasındaki sistolik, diyastolik ve ortalama arter basınçları ile kalp atım hızı değişimleri kaydedildi.
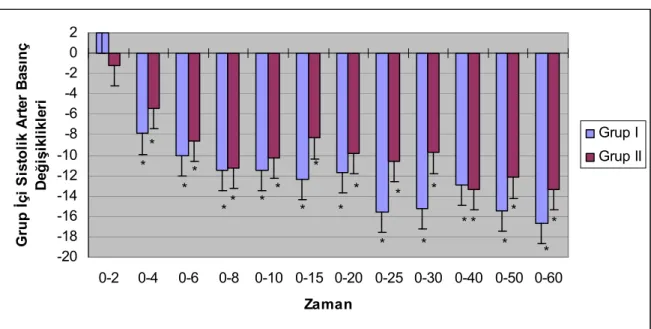
Her iki grubun sistolik arter basınçlarının grup içi karşılaştırmalarında, başlangıç değerine göre ikinci dakikada herhangi bir fark görülmedi (p>0.05). Ancak daha sonraki ölçümlerin tümü iki grupta da başlangıç değerine göre anlamlı olarak daha düşüktü (p<0.05) (Grafik 1).
Grafik 1. Her iki grubun grup içi sistolik arter basınç değişiklikleri.
-20 -18 -16 -14 -12 -10 -8 -6 -4 -2 0 2 0-2 0-4 0-6 0-8 0-10 0-15 0-20 0-25 0-30 0-40 0-50 0-60 Zaman G ru p Đ ç i S is to li k A rt e r B a s ın ç D e ğ iş ik li k le ri Grup I Grup II * * * * * * * * * * * * * * * * * * * * * * * p<0.05
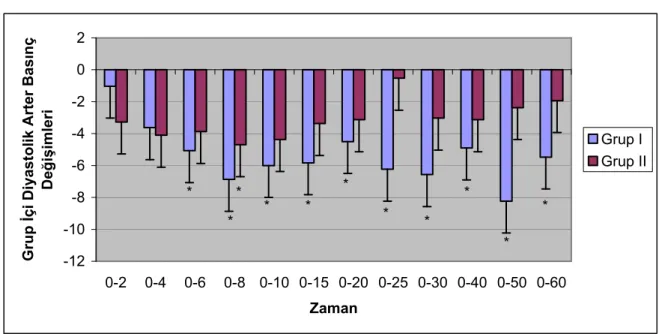
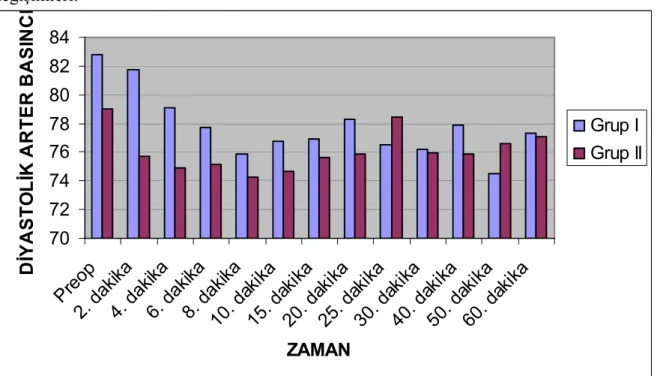
Aynı karşılaştırma diyastolik arter basınçları için de yapıldı. Grup I de bazal değere göre ikinci ve dördüncü dakikadaki değerlerin anlamlı bir fark göstermiyordu (p>0.05). Bu grupta daha sonraki ölçümlerin tümü bazal değere göre anlamlı derecede düşüktü (p<0.05). Grup II de ise, sadece sekizinci dakikadaki ölçüm bazal değere göre anlamlı olarak daha düşüktü (p<0.05). Bu grupta, diğer ölçümlerin tümü bazal değere göre anlamlı bir fark göstermiyordu (p>0.05) (Grafik 2).
Grafik 2. Her iki grubun grup içi diyastolik arter basınç değişiklikleri.
-12 -10 -8 -6 -4 -2 0 2 0-2 0-4 0-6 0-8 0-10 0-15 0-20 0-25 0-30 0-40 0-50 0-60 Zaman G ru p Đ ç i D iy a s to li k A rt e r B a s ın ç D e ğ iş im le ri Grup I Grup II * * * * * * * * * * * * p<0.05
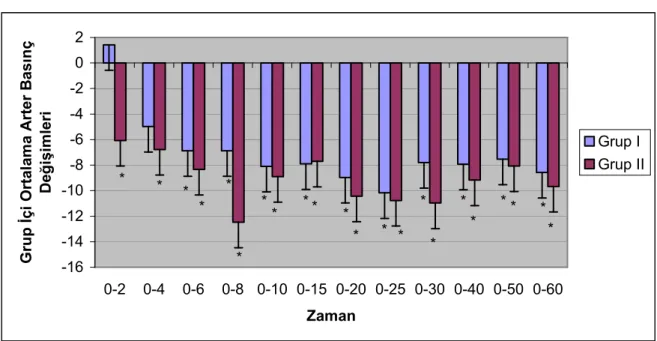
Ortalama arter basınç ölçümlerinin başlangıç değerine göre karşılaştırmasında, Grup I de ikinci ve dördüncü dakikada herhangi anlamlı bir değişim yoktu (p>0.05). Bu grupta daha sonraki ölçümlerin tümü başlangıç değerine göre anlamlı olarak daha düşüktü (p<0.05). Grup II de ise, daha sonra yapılan tüm ölçümler başlangıç değerine göre anlamlı olarak düşük bulundu (p<0.05) (Grafik 3).
Grafik 3. Her iki grubun grup içi ortalama arter basınç değişiklikleri.
-16 -14 -12 -10 -8 -6 -4 -2 0 2 0-2 0-4 0-6 0-8 0-10 0-15 0-20 0-25 0-30 0-40 0-50 0-60 Zaman G ru p Đ ç i O rt a la m a A rt e r B a s ın ç D e ğ iş im le ri Grup I Grup II * * * * * * * * * * * * * * * * * * * * * * *p<0.05
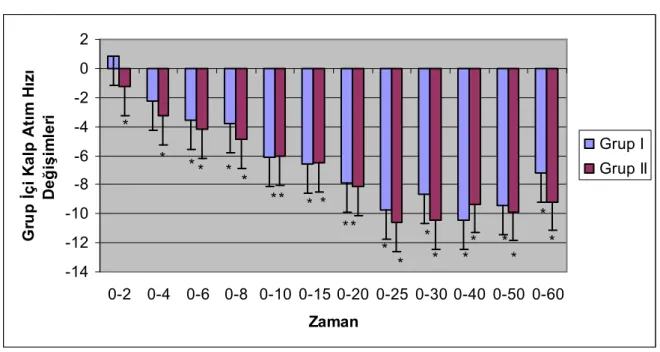
Grup I in kalp atım hızları değerlendirildiği zaman, ikinci ve dördüncü dakika ölçümleri başlangıç değerine göre anlamlı bir fark göstermiyordu (p>0.05). Bu grubun daha sonraki ölçümlerinin tümü başlangıç değerine göre anlamlı olarak daha düşüktü (p<0.05). Grup II de yapılan ölçümlerin ise tümü başlangıç değerine göre daha düşüktü (p<0.05) (Grafik 4).
Grafik 4. Her iki grubun grup içi kalp atım hızı değişiklikleri.
-14 -12 -10 -8 -6 -4 -2 0 2 0-2 0-4 0-6 0-8 0-10 0-15 0-20 0-25 0-30 0-40 0-50 0-60 Zaman G ru p Đ ç i K a lp A tı m H ız ı D e ğ iş im le ri Grup I Grup II * * * * * * * * * * * * * * * * * * * * * * *p<0.05
Daha sonra her iki grubun sistolik, diyastolik, ortalama arter basınç değerleri ve kalp atım hızları karşılaştırıldı ve tüm ölçülerde gruplararası anlamlı bir fark bulunmadı (p>0.05) (Grafik 5-8, Tablo 3-6).
Grafik 5. Her iki grubun preoperatif ve enjeksiyon sonrasındaki sistolik arter basıncı değişimleri.
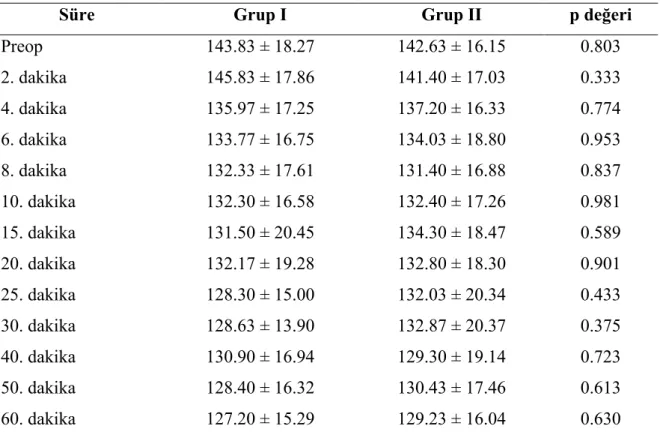
Tablo 3. Sistolik arter basınç değerleri (mmHg).
Süre Grup I Grup II p değeri
Preop 143.83 ± 18.27 142.63 ± 16.15 0.803 2. dakika 145.83 ± 17.86 141.40 ± 17.03 0.333 4. dakika 135.97 ± 17.25 137.20 ± 16.33 0.774 6. dakika 133.77 ± 16.75 134.03 ± 18.80 0.953 8. dakika 132.33 ± 17.61 131.40 ± 16.88 0.837 10. dakika 132.30 ± 16.58 132.40 ± 17.26 0.981 15. dakika 131.50 ± 20.45 134.30 ± 18.47 0.589 20. dakika 132.17 ± 19.28 132.80 ± 18.30 0.901 25. dakika 128.30 ± 15.00 132.03 ± 20.34 0.433 30. dakika 128.63 ± 13.90 132.87 ± 20.37 0.375 40. dakika 130.90 ± 16.94 129.30 ± 19.14 0.723 50. dakika 128.40 ± 16.32 130.43 ± 17.46 0.613 60. dakika 127.20 ± 15.29 129.23 ± 16.04 0.630 115 120 125 130 135 140 145 150 Pre op 2. d akik a 4. d akik a 6. d akik a 8. d akik a 10. d akik a 15. d akik a 20. d akik a 25. d akik a 30. d akik a 40. d akik a 50. d akik a 60. d akik a ZAMAN S ĐS T O L ĐK A R T E R B A S IN C I Grup I Grup II
Grafik 6. Her iki grubun preoperatif ve enjeksiyon sonrasındaki diyastolik arter basıncı değişimleri. 70 72 74 76 78 80 82 84 Pre op 2. d akik a 4. d akik a 6. d akik a 8. d akik a 10. d akik a 15. d akik a 20. d akik a 25. d akik a 30. d akik a 40. d akik a 50. d akik a 60. d akik a ZAMAN D ĐY A S T O L ĐK A R T E R B A S IN C I Grup I Grup II
Tablo 4. Diyastolik arter basınç değerleri (mmHg).
Süre Grup I Grup II p değeri
Preop 82.77 ± 12.46 79.00 ± 11.32 0.217 2. dakika 81.73 ± 10.90 75.73 ± 12.01 0.051 4. dakika 79.13 ± 10.94 74.90 ± 10.31 0.123 6. dakika 77.70 ± 9.69 75.13 ± 10.87 0.317 8. dakika 75.90 ± 10.34 74.30 ± 9.98 0.547 10. dakika 76.77 ± 10.44 74.63 ± 12.17 0.508 15. dakika 76.93 ± 10.63 75.63 ± 12.52 0.689 20. dakika 78.27 ± 11.58 75.87 ± 11.93 0.478 25. dakika 76.53 ± 10.28 78.47 ± 13.51 0.547 30. dakika 76.20 ± 10.33 75.97 ± 12.74 0.928 40. dakika 77.87 ± 10.65 75.87 ± 13.89 0.511 50. dakika 74.53 ± 9.35 76.63 ± 11.55 0.416 60. dakika 77.30 ± 9.83 77.07 ± 11.33 0.930
Grafik 7. Her iki grubun preoperatif ve enjeksiyon sonrasındaki ortalama arter basıncı değişimleri. 85 90 95 100 105 110 Pre op 2. d akik a 4. d akik a 6. d akik a 8. d akik a 10. d akik a 15. d akik a 20. d akik a 25. d akik a 30. d akik a 40. d akik a 50. d akik a 60. d akik a ZAMAN O R T A L A M A A R T E R B A S IN C I Grup I Grup II
Tablo 5. Ortalama arter basınç değerleri (mmHg).
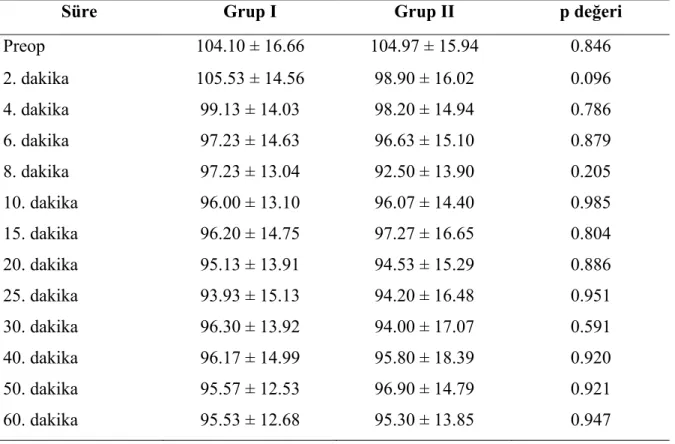
Süre Grup I Grup II p değeri
Preop 104.10 ± 16.66 104.97 ± 15.94 0.846 2. dakika 105.53 ± 14.56 98.90 ± 16.02 0.096 4. dakika 99.13 ± 14.03 98.20 ± 14.94 0.786 6. dakika 97.23 ± 14.63 96.63 ± 15.10 0.879 8. dakika 97.23 ± 13.04 92.50 ± 13.90 0.205 10. dakika 96.00 ± 13.10 96.07 ± 14.40 0.985 15. dakika 96.20 ± 14.75 97.27 ± 16.65 0.804 20. dakika 95.13 ± 13.91 94.53 ± 15.29 0.886 25. dakika 93.93 ± 15.13 94.20 ± 16.48 0.951 30. dakika 96.30 ± 13.92 94.00 ± 17.07 0.591 40. dakika 96.17 ± 14.99 95.80 ± 18.39 0.920
Grafik 8. Her iki grubun preoperatif ve enjeksiyon sonrasındaki kalp atım hızı değişimleri. 0 10 20 30 40 50 60 70 80 90 Pre op 2. d akik a 4. d akik a 6. d akik a 8. d akik a 10. d akik a 15. d akik a 20. d akik a 25. d akik a 30. d akik a 40. d akik a 50. d akik a ZAMAN K A L P A T IM H IZ I Grup I Grup II
Tablo 6. Kalp atım hızı (atım/dk).
Süre Grup I Grup II p değeri
Preop 74.93 + 13.30 78.00 + 14.80 0.363 2. dakika 74.10 + 11.11 76.77 + 15.83 0.439 4. dakika 72.67 + 12.04 74.77 + 15.08 0.520 6. dakika 71.33 + 12.10 73.80 + 14.74 0.464 8. dakika 71.17 + 12.86 73.13 + 14.95 0.552 10. dakika 68.80 + 12.88 71.97 + 14.07 0.350 15. dakika 68.33 + 13.05 71.47 + 13.97 0.385 20. dakika 67.00 + 12.03 69.87 + 13.25 0.398 25. dakika 65.17 + 12.51 67.37 + 13.01 0.505 30. dakika 66.27 + 12.29 67.53 + 14.11 0.717 40. dakika 64.47 + 12.42 66.67 + 13.47 0.265 50. dakika 65.50 + 11.35 68.13 + 12.82 0.444 60. dakika 67.77 + 11.72 68.83 + 14.14 0.754
Her iki grubun zamana göre duyusal blok düzeyi değişimleri arasında anlamlı bir fark bulunmadı (Grafik 9, Tablo 7,8).
Grafik 9. Duyusal blok düzeylerinin zamana göre dağılımı. (dikey sütun: duyusal blok derecesi, yatay sütun: zaman).
Tablo 7. Maksimum duyusal blok seviyeleri dağılımı.
Grup T2 T3 T4 T5 T6 T7 T8 T9 T10 Toplam Grup I n 2 0 5 3 3 4 7 4 2 30 % 6.67 0.00 16.67 10.00 10.00 13.33 23.33 13.33 6.67 100.00 Grup II n 0 2 3 4 5 5 6 1 4 30 % 0.00 6.67 10.00 13.33 16.67 16.67 20.00 3.33 13.33 100.00 Toplam n 2 2 8 7 8 9 13 5 6 60 % 3.33 3.33 13.33 11.67 13.33 15.00 21.67 8.33 10.00 100.00 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 30 N = GRUP 2 1 20 10 0 DK4 DK6 DK8 DK10 DK15 DK20 DK25 DK30 DK40 DK50 DK60 53 33 41 40 33 41 59 40 52 49 39 9 24 25 26 27 18 26 27 18 26 27 2 9 30 16 3 Dk2 Dk4 Dk6 Dk8 Dk10 Dk15 Dk20 Dk25 Dk30 Dk40 Dk50 Dk60
Tablo 8. Duyusal blok seviyeleri. Spinal anestezi
süreleri
Grup I Grup II p değeri
2. dakika L1 (T10-L5) L1 (T10-L5) 0.480 4. dakika T11 (T8-L2) T12 (T8-L3) 0.539 6. dakika T10 (T4-L1) T10 (T5-L2) 0.274 8. dakika T9 (T4-T12) T9 (T4-L1) 0.420 10. dakika T8 (T3-T12) T8 (T4-L1) 0.438 15. dakika T7 (T2-T12) T8 (T3-T12) 0.637 20. dakika T7 (T2-T10) T7 (T3-T11) 0.607 25. dakika T7 (T3-T12) T7 (T3-T12) 0.115 30. dakika T8 (T2-L1) T7 (T3-T12) 0.746 40. dakika T9 (T4-L1) T8 (T3-T12) 0.547 50. dakika T9 (T4-L2) T9 (T4-L1) 0.629 60. dakika T10 (T6-L2) T10 (T5-L2) 0.628
Hastalardaki blok ulaşma, gerileme ve geri dönüşüm zamanları değerlendirildi. Motor blok geri dönüşüm zamanları değerlendirildiğinde, Grup I de geri dönüşüm zamanının Grup II ye göre anlamlı derecede daha uzun olduğu görüldü (p<0.05). Diğer sürelere bakıldığı zaman ise, gruplar arasında herhangi anlamlı bir fark yoktu (Tablo 9). Tablo 9. Hastalardaki duyusal ve motor blok özellikleri (dk).
Grup I n = 30
Grup II n = 30
p değeri
L1-2’ye ulaşma zamanı 2.33 ± 1.12 2.70 ± 1.88 0.511
T10’a ulaşma zamanı 6.00 ± 3.45 6.67 ± 4.44 0.392
Tmax’a ulaşma zamanı 17.77 ± 9.46 20.40 ± 9.43 0.313
Đki seviye gerileme zamanı 26.83 ± 14.59 26.17 ± 10.31 0.837 Motor blok geri dönüşüm
zamanı
146.17 ± 44.41 117.67 ± 47.03 0.009*
Operasyon başında motor blok dereceleri aynı iken, operasyon bitiminde motor blok dereceleri arasındaki fark istatistiksel olarak anlamlıydı (Tablo 10) (p<0.05).
Tablo 10. Motor blok dereceleri. Grup I n = 30 Grup II n = 30 p değeri Operasyon başı 0 (0-1) 0 (0-0) 0,161 Operasyon sonu 2 (0-3) 1 (0-3) 0,013* *p<0.05
Yan etki sayıları değerlendirildiği zaman, her iki grupta da benzer sayılar elde edildi. Ek analjezik ihtiyacı Grup II de daha fazla görülmekle birlikte, aradaki fark istatistiksel olarak anlamsızdı (Tablo 11).
Tablo 11. Yan etkilerin dağılımı.
Yan etki
Grup I Grup II Toplam
n % n % n % p Bulantı 1 3.33 0 0.00 1 1.67 0.313 Kusma 0 0.00 0 0.00 0 0.00 1,000 Kaşıntı 2 6.66 2 6.66 4 6.67 1,000 Hipotansiyon 2 6.66 2 6.66 4 6.67 1,000 Titreme 0 0.00 1 3.33 1 1.67 0.313 Bel ağrısı 0 0.00 0 0.00 0 0.00 1,000 Baş ağrısı 0 0.00 0 0.00 0 0.00 1,000 Üşüme 0 0.00 0 0.00 0 0.00 1,000 Bradikardi 1 3.33 1 3.33 2 3.33 1,000 Ek analjezik ihtiyacı 2 6.66 6 20.00 8 13.33 0,129 Toplam 8 26.67 12 40.00 20 33.33 0.273
5. TARTIŞMA
Spinal anestezi, artık cerrahi girişimlerin birçoğunda başarı ile kullanılmaktadır. Bu tekniğin, hasta, cerrah ve anestezistler tarafından tercih edilmesinin pek çok nedeni vardır. Hastaların çoğu genel anestezi sonrası uyanamayacaklarından, postoperatif dönemde ise bulantıdan, kusmadan, şiddetli ağrılarının olmasından, boğaz ağrısından, yutkunma güçlüğü ve öksürükten endişe duymaktadır. Bu nedenle uyanık olarak ameliyat olmayı sağlayıcı teknikler daha çok tercih edilebilmektedir. Hastanın bilincinin açık olması, komplikasyonların erken dönemde fark edilmesi, hava yolu reflekslerinin korunması nedeni ile özellikle solunum sistemi yönünden problemli olan hastalarda tercih edilmektedir (27).
Eskiden beri spinal anestezide farklı lokal anestezikler kullanılmıştır (3-7). Bu amaçla daha çok bupivakain kullanılmakla birlikte, son yıllarda klinikte levobupivakain kullanımı giderek artmaktadır. Bunun sebebi olarak, levobupivakainin bupivakain kadar duyusal ve motor blokajda etkili olmasının yanısıra, bupivakaine göre kardiyotoksisitesinin daha az olması, daha az nörotoksisite göstermesi, dolayısıyla daha güvenilir olmasıdır. Ayrıca levobupivakain kullanımında işlem süresince hastaların hemodinamilerinin de daha stabil seyrettiği bildirilmiştir (23-29,43). Bu nedenle, çalışmamızda lokal anestezik olarak levobupivakain kullanmayı tercih ettik. Literatürle uyumlu olarak, hiçbir hastamızda kardiyak veya nörolojik toksisite gözlemedik.
Spinal anestezideki hemodinamik değişikliklere bakıldığında, genel olarak hipotansiyon beklenen bir bulgudur (1,3,8). Bu bilgiyle benzer şekilde çalışmamızda yer alan hastalarda da işlem sonrasında kan basıncı ve kalp atım hızlarının başlangıç değerine göre azaldığı gözlendi. Ancak çalışmamızda sadece Grup II de zamana göre diyastolik kan basıncı değişimlerinin sekizinci dakika ölçümü dışında anlamlı olmaması dikkat çekiciydi. Her iki grubun zamana göre hemodinamik değişimleri literatürle uyumluydu. Grup II de
diyastolik basınçların zamana göre anlamlı değişim göstermemesi, yavaş yapılan infüzyonların hemodinamik açıdan daha güvenli olduğu şeklinde yorumlandı.
Spinal anestezide kullanılan lokal anestetiklerin yoğunluğunun ve hastanın postürünün duyusal ve motor blok üzerine olan etkileri tartışmalıdır (8,9,31,32,44-46). Richardson ve arkadaşları (45), spinal anestezide hipobarisite sınırı olarak 1,00016’ nın kullanılması gerektiğini, dansitesi bu değerlerden daha düşük olan ilaçlarla yapılan uygulamalarda blok yayılımının yerçekiminin aksi yönünde olacağını bildirmişlerdir. Levobupivakainin dansitesi 37 ºC de 1,00024 g/ml’ dir (30). Fentanil, spinal anestezi sırasında lokal anesteziklere sıklıkla katılan bir opioid olup, dansitesi 0,99333 g/ml olarak bildirilmiştir (45). Çalışmamızda literatürdeki hesaplamalardan yararlanarak, kullandığımız levobupivakain + fentanil karışımının dansitesini 0,9985125 gr/ml olarak bulduk. [(1.00024+1.00024/2)+0.99333/2](46). Bu değer hipobarisite sınırının altında kalmaktadır. Ancak çalışmamızda 2 ml gibi küçük volümdeki karışımı ortalama 150 ml olan BOS’un içine verdiğimizde oda ısısında BOS’un dansitesine yaklaştığı ve hızla isobarikleşerek tiğini düşündük. Mordecai ve arkadaşları (8), elektif sezeryan yapılan hastalarda bupivakaini hiperbarik, izobarik ve hipobarik formlarında 10 mg dozunda kullanmışlardır. Bu esnada pozisyona göre lokal anestezik yayılımının değişim göstermediğini belirtmişlerdir. Ancak hipobarik solüsyonların yüksek düzeylerde daha iyi anestezi sağladığını tespit etmişlerdir. Sadece lateral dekübit pozisyonundaki hastalarda barisitenin artması motor blok düzeyini azaltmıştır. Hallworth ve arkadaşları ise (9) sezeryana alınan 150 hastada yaptıkları çalışmada oturur pozisyonda yüksek seviyeli analjezi konusunda hipobarik solüsyonların hiperbariklere göre daha iyi etki gösterdiklerini belirtmişlerdir. Biz de bu nedenle daha iyi analjezik etki sağlamak amacıyla çalışmamızda hipobarik solüsyonları tercih ettik. Bu amaçla % 0,5’ lik levobupivakain kullandık. Böylece
Spinal anestezide lokal anesteziklerin kullanım dozu ile ilgili de farklı çalışmalar yapılmıştır (4,23,47,48). Foster ve arkadaşları (23), 15 mg % 0.5’ lik levobupivakain ile oldukça hızlı sensoryal blok sağladıklarını ve daha sonra oluşan motor bloğun da ortalama 4.4–6.5 saat kadar sürdüğünü belirtmektedirler. Parpaglioni ve arkadaşları ise (47), spontan doğumun erken döneminde levobupivakainin üç ayrı dozdaki analjezik etkilerini karşılaştırdıkları çalışmalarında, levobupivakainin minimum spinal anestezi dozunu 1.35 mg olarak bulmuşlardır. Bu çalışmada levobupivakaini 7,5 mg dozunda kullandık. Dozumuzu belirlerken, uygulanan cerrahi prosedürün ağrı düzeyini ve işlem süresini de göz önünde bulundurduk.
Lokal anesteziklere narkotik analjeziklerin eklenmesi ile daha uzun süreli ve daha kaliteli blok oluştuğu belirtilmektedir. Ayrıca bu kombinasyonun işlem sırasında kullanılan lokal anestezik ihtiyacını azalttığı ve oluşan motor bloğun postoperatif dönemde daha hızlı düzelmesini sağladığı da bildirilmektedir (8,49,50-53). Lee ve arkadaşları (49), benzer olarak ürolojik cerrahiye aldıkları hastalarda kullandıkları levobupivakaini, levobupivakain+ fentanil kombinasyonu ile karşılaştırmışlar. 15 µg fentanil ile kombine ettikleri 2,3 ml lik % 0.5 levobupivakainin, 2.6 ml lik levobupivakain kadar etkili olduğunu bulmuşlardır. Waxler ve arkadaşları (50), rektal cerrahiye alınan 49 hastadan bir gruba 50 mg intratekal lidokain, diğer gruba ise 15 mg lidokain ile 10 µg sufentanil kombinasyonu vermişler ve ikinci grupta daha erken postoperatif düzelme gözlemişlerdir. Bu şekilde işlem sırasında kullandıkları lokal anestezik dozunu % 70 lere kadar azaltabileceklerini göstermişlerdir. Girgin ve arkadaşları ise (53) 25 µg fentanil ekledikleri 5 mg %0,5 lik levobupivakaini, 7,5 mg %0,5 levobupivakain ile karşılaştırmışlardır. Sonuçta, fentanil ile kombine edilen düşük doz levobupivakain kullanımının daha kaliteli spinal anestezi sağladığı, ve intraoperatif ek analjezik ihtiyacını minimale indirdiğini göstermişlerdir. Biz de çalışmamızda, 1,5 ml % 0,5 levobupivakain ile 25 µg fentanil kombinasyonunu spinal
anestezide kullandık ve yeterli intraoperatif analjezi sağladık. Hasta ve cerrah memnuniyeti iyi idi.
Motor blok oluşma dereceleri ve oluşma zamanları konusunda da birçok çalışmada benzer değerlendirmeler yapılmıştır (4,5,51). Vanna ve arkadaşları (4), elektif transüretral cerrahi planlanan 70 hastanın yarısına 2,5 ml % 0,5 izobarik levobupivakain, diğer yarısına da %0,5 hiperbarik rasemik bupivakaini intratekal olarak uygulamışlardır. Levobupivakain uyguladıkları grupta motor blok başlama zamanını 3,9 dk, geri dönüşüm zamanını ise 192 dk olarak bulmuşlardır. Glaser ve arkadaşları (5), elektif kalça replasmanına alınan 80 hastada yaptıkları çalışmada, bir gruba 3,5 ml % 0,5 izobarik levobupivakain, diğer gruba ise aynı doz ve çözeltide izobarik bupivakaini spinal anestezide kullanmışlardır. Levobupivakain uygulanan hastalarda motor blok oluşma zamanını 10, geri dönüşüm zamanını ise 280 dk olarak bulmuşlardır. Çalışmamızda 1.5 ml (7.5 mg) %0,5 levobupivakain + 25 µg fentanil kullandık. Motor blok oluşma zamanını hızlı infüzyon yaptığımız grupta 6 dk, yavaş infüzyon yaptığımız grupta ise 6.67 dk olarak bulduk. Motor blok geri dönüşüm zamanını ise, ortalama olarak Grup I de (hızlı enjeksiyon) 146 dk, Grup II de (yavaş enjeksiyon) de 117 dk olarak bulduk ve aradaki farkın istatistiksel olarak anlamlı olduğunu tespit ettik. Çalışmamızda elde ettiğimiz motor blok oluşma zamanlarının Vanna ve arkadaşlarına (4) göre daha geç olmasının nedeni, kullandığımız ilaç dozlarının daha az olmasından kaynaklanabilir. Geri dönüşüm zamanlarımızdaki sürenin daha kısa olması da yine aynı sebepten olabilir. Horlocker ve arkadaşları (32), motor blok geri dönüşüm zamanı çalışılmamakla birlikte, duyusal blok seviyelerinin hızlı enjeksiyon yaptıkları grupta 10 dk sonrasında daha yüksek seviyede kaldığını belirtmektedirler. Duyusal ve motor blok geri dönüşüm zamanları genellikle biribirine paralellik gösterir (1,3,8). Bu durumda çalışmamızda hızlı enjeksiyon yapılan gruptaki
motor blok geri dönüşüm zamanının daha uzun süreli olması durumunun literatürle uyumlu olduğu söylenebilir.
Spinal anestezide duyusal blok oluşma zamanları ve seviyeleri ile ilgili de birçok çalışma yapılmıştır (5,31,32,46). Glaser ve arkadaşları (5), spinal anestezide levobupivakaini rasemik bupivakain ile karşılaştırdıkları çalışmalarında 3.5 ml %0,5 levobupivakain kullanmışlar ve maksimum sensoriyal blok seviyesini T8, maksimum duyusal blok oluşma zamanını da 11 dk olarak bulmuşlardır. Atchison ve arkadaşları (31) yaptıkları çalışmada 10 mg tetrakaine 0.2 mg epinefrin ilave ederek 5 ml total volüm hazırlamışlar ve bunu 10 ve 250 sn hızla intratekal olarak vermişlerdir. Çalışmacılar, maksimum duyusal blok seviyesini hızlı grupta T5, yavaş grupta ise T10 olarak, maksimum duyusal blok oluşma zamanını da 20 dk olarak bulmuşlardır. Akkurt ve arkadaşları (46), elektif artroskopi planlanan 40 hastada 7.5 mg %0,5 levobupivakaine 25 µg fentanil ekleyerek spinal anestezi uygulamışlar ve maksimum duyusal blok seviyesini T6, maksimum duyusal blok zamanını da 16 dk olarak bulmuşlardır. Çalışmamızda 7.5 mg %0.5 bupivakaine 25 µg fentanil ekledik ve bu karışımı 4 ve 40 sn de verdik. Maksimum duyusal blok seviyesini T7 olarak bulduk. Maksimum duyusal blok oluşma zamanını hızlı enjeksiyon grubunda 17.77, yavaş enjeksiyon grubunda ise 20.40 dk olarak bulduk. Sonuçlarımız, aynı anestezik ajanı kullanan Akkurt ve arkadaşlarının sonuçları ile benzerlik göstermektedir. Çalışmamızda maksimum blok seviyesinin onlara göre bir miktar daha aşağıda gerçekleşmesi, çalıştığımız hasta grubunun onlara göre daha yaşlı olmasına bağlamaktayız.
Spinal anestezi etkisinin yaşa bağlı değişimleri ile ilgili olarak da birçok çalışma yapılmıştır. Çalışmaların birçoğunda alt ekstremite duyusal ve motor blok başlama zamanları yaşlılarda gençlere göre daha hızlı olduğu gösterilmiştir (55-58). Bunlardan Racle ve arkadaşları (55) hiperbarik bupivakain ile spinal anestezi uyguladıkları