T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ GÖZ HASTALIKLARI ANABİLİM DALI
ANABİLİM DALI BAŞKANI: PROF. DR. FİLİZ AFRASHİ
OBSTRÜKTİF UYKU APNE SENDROMLU HASTALARDA OKÜLER DEĞİŞİKLİKLERİN VE
MEİBOGRAFİ EŞLİĞİNDE
MEİBOM GLAND DİSFONKSİYONUN ARAŞTIRILMASI
UZMANLIK TEZİ DR. IRMAK KARACA
TEZ DANIŞMANI PROF. DR. AYŞE YAĞCI
ÖNSÖZ
Tez çalışmamın planlanmasında ve uygulanmasında bana yardımcı olan, asistanlık eğitimim süresince deneyimlerini paylaşan ve desteğini esirgemeyen tez hocam sayın Prof. Dr. Ayşe Yağcı’ya,
Bilgi ve deneyimleri ile mesleğimin inceliklerini öğreten ve cerrahi becerimin gelişmesinde bana yol gösteren sayın hocalarım; anabilim dalı başkanımız Prof. Dr. Filiz Afrashi’ye, Prof. Dr. Jale Menteş’e, Prof. Dr. Cezmi Akkın`a, Prof. Dr. Halil Ateş’e, Prof. Dr. Önder Üretmen’e, Prof. Dr. Sait Eğrilmez’e, Doç. Dr. Melis Palamar Onay’a ve Doç. Dr. Suzan Güven Yılmaz`a,
Asistanlığım süresince hep yanımızda olan, bilimsel katkılarınının yanısıra dostluklarıyla da hatırlayacağım Uzm. Dr. Serhad Nalçacı’ya, Uzm. Dr. Elif Demirkılınç Biler`e, Uzm. Dr. Özlem Barut Selver`e ve Uzm. Dr. Cumali Değirmenci’ye
Hastalarını bize yönlendiren ve alanları ile ilgili her türlü bilgi ve deneyimlerini bizimle paylaşan Göğüs Hastalıkları Ana Bilim Dalı öğretim üyelerinden sayın Prof. Dr. Özen Kaçmaz Başoğlu`na ve Doç. Dr. Mehmer Sezai Taşbakan`a,
Asistanlık süresince tüm sevinçlerimizi ve kederlerimizi birlikte yaşadığımız, bana hep destek olan tüm asistan arkadaşlarıma,
Yardımlarıyla hep yanımızda olan ve bize her türlü kolaylığı sağlayan klinik sekreterlerimiz sayın Zuhal Esenkan’a ve Filiz Göy`e,
Asistanlık süresi boyunca işlerimizi kolaylaştıran tüm hemşirelerimize, teknisyenlerimize ve personelimize,
Her zaman desteklerini yanımda hissettiğim annem Zehra Karaca’ya ve babam Erol Karaca`ya, ailemizin neşe kaynağı ve benim yaşam sevincim olan biricik kardeşim Deniz’e sonsuz teşekkürlerimi sunarım.
İÇİNDEKİLER
ÖNSÖZ……….……….……….….2
İÇİNDEKİLER……….………..………3
KISALTMALAR……….………..…….4
TABLO VE ŞEKİL LİSTESİ……….………..…….6
ÖZET.……….……….….…...8 İNGİLİZCE ÖZET .……….………...10 A. GİRİŞ VE AMAÇ……….……….……..…12 B. GENEL BİLGİLER….……….……….…….…….13 C. GEREÇ VE YÖNTEM……….………….………….55 D. BULGULAR……….………..…...………..64 E. TARTIŞMA……….……….77 F. SONUÇ VE YORUM………..98 G. KAYNAKLAR……….……….….100
KISALTMALAR
AHİ: Apne - hipopne indeksi BPH: Benign prostat hipertrofisi CGRP: Kalsitonin gen ilişkili peptid CH: Korneal histerezis
CI: Confidence Interval (Güven aralığı) CPAP: Sürekli pozitif basınçlı hava yolu CRP: C-reaktif protein
CRF: Korneal rezistans faktör
CV: Varyasyon (değişkenlik) katsayısı DEQ: Dry Eye Questionnaire
ECD: Endotel hücre yoğunluğu EEG: Elektroensefalografi
EİDGK: En iyi düzeltilmiş görme keskinliği EMG: Elektromiyografi
EOG: Elektrookülografi
FES: Floppy eyelid syndrome (Gevşek göz kapağı sendromu) GAT: Goldmann aplanasyon tonometresi
GİB: Göz içi basıncı HEX: Hekzagonalite
İİH: İdyopatik intrakraniyel hipertansiyon İKB: İntrakraniyel basınç
IL: İnterlökin
IOPGAT: Goldmann uyumlu GİB IOPcc: Kornea kompanse edilmiş GİB IR: Infrared
MGD: Meibom gland disfonksiyonu MMP: Matriks metalloproteinaz
NAION: Non-arteritik anterior iskemik optik nöropati OKT: Optik Koherens Tomografi
ORA: Oküler response (cevap) analizörü OSDI: Ocular Surface Disease Index OUAS: Obstruktif Uyku Apne Sendromu PAAG: Primer açık açılı glokom
PSG: Polisomnografi
RDI: Solunum sıkıntısı indeksi ROS: Reaktif oksijen molekülleri RR: Rölatif risk
RSLT: Retina sinir lifi tabakası RVO: Retinal ven oklüzyonu SD: Spektral Domain
SFKK: Subfoveal koroid kalınlığı SKK: Santral kornea kalınlığı
SLP: Scanning (Tarayıcı) Laser Polarimetre SSR: Santral seröz koryoretinopati
T-BUT: Tear break-up time (Gözyaşı kırılma zamanı) TNFα: Tümör nekrozis faktör - α
ÜSY: Üst solunum yolu
VEGF: Vasküler endotelyal büyüme faktörü VKİ: Vücut kitle indeksi
WMD: Weighted mean difference (Ağırlıklı ortalama fark) WS: Wavefront signal
TABLO VE ŞEKİL LİSTESİ
Tablo 1. Gevşek göz kapağı sendromunda (FES) oftalmik anormallikler. Tablo 2. Meibom Gland Disfonksiyonunun Derecelendirilmesi.
Tablo 3. Meibom Gland Disfonksiyonunda Tedavi Algoritması. Tablo 4. Meibografide farklı derecelendirme skalaları.
Tablo 5. Hastaların demografik özellikleri.
Tablo 6. Hastaların göz kapağı ve konjonktiva bulgularının karşılaştırılması.
Tablo 7. Hastaların EİDGK, göz kapağı fonksiyon ve elastisite özelliklerinin karşılaştırılması. Tablo 8. Hastaların göz yaşı fonksiyon testlerinin karşılaştırılması.
Tablo 9. Hastaların meibom gland disfonksiyonuna ilişkin parametrelerinin karşılaştırılması. Tablo 10. Göz yaşı fonksiyon testleri ve meiboskor ölçümlerinin korelasyonu.
Tablo 11. Hastaların santral kornea kalınlığı, korneanın topometrik ve topografik ölçümlerinin karşılaştırılması.
Tablo 12. Hastaların kornea endotel hücre özelliklerinin karşılaştırılması.
Tablo 13. Göz içi basıncı ve kornea biyomekanik özelliklerinin karşılaştırılması. Tablo 14. Göz içi basıncı ve kornea biyomekanik özelliklerinin korelasyonu.
Tablo 15. Hastaların optik disk morfolojisi (cup/disk oranı), retina sinir lifi tabakası (RSLT) kalınlık ve subfoveal koroid kalınlık ölçümlerinin karşılaştırılması.
Tablo 16. Obstrüktif uyku apne sendromuna ait polisomnografi bulgularının oküler bulgular ile korelasyonu.
Tablo 17.Gevşek göz kapağı sendromlu (FES) hastalara ait klinik özelliklerin karşılaştırılması. Tablo 18. OUAS ile FES arasındaki ilişkiyi araştıran prevalans çalışmaları.
Şekil 1. OUAS’nun homeostasis ve oküler disfonksiyon üzerine olan fizyolojik etkileri.
Şekil 2. a. Dinlenme halinde fazla cilt katlantısı, kirpik ptozisi ve düzensiz kirpik dizilimi. b. Üst göz kapağında minimal traksiyonla dramatik ters dönme ve papiller konjonktivit tablosu.
Şekil 3. Obstrüktif uyku apne sendromunda glokom gelişiminin fizyopatolojisi. Şekil 4. Meibom gland disfonksiyonu (MGD) sınıflaması.
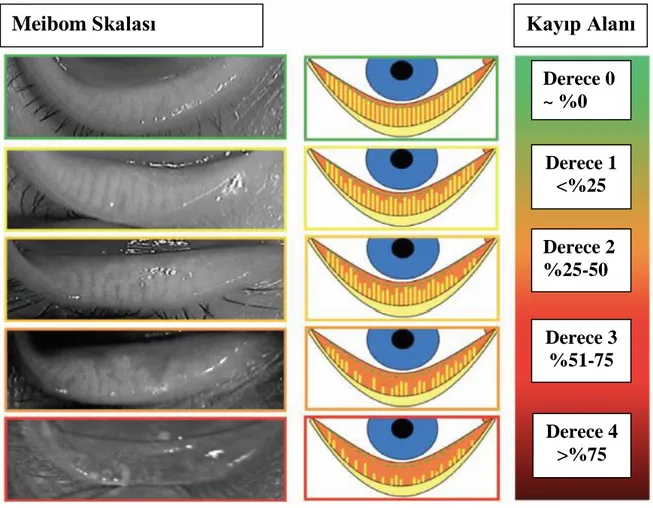
Şekil 5. Göz kapağı ve meibom gland anatomisi. Şekil 6. Beş (5) dereceli MGD skalası.
Şekil 7. Bilgisayarlı sistem ile meibom gland kaybının değerlendirilmesi. Şekil 8. Oküler yüzey boyanma skorunda Oxford sınıflaması (grade 0-5). Şekil 9. Oküler yüzey hastalık indeksi (OSDI) anketi.
Şekil 10. Kirpik ptozisi derecelendirmesi.
Şekil 11. Meibom gland disfonksiyonu derecelendirmesi.
Resim 1. a. Kontakt meibografi (beyaz ışık transilüminatörü kullanılarak) b. Non-kontakt meibografi.
ÖZET
AMAÇ: Obstrüktif Uyku Apne Sendromu (OUAS) prevalansı, son yıllarda obezitenin artmasıyla daha da artmaktadır. İntermitan hipoksi, siklik desaturasyonlar ve katekolaminlerdeki artış gibi OUAS’daki patofizyolojik mekanizmaların okülovasküler sağlığı da etkilediği belirtilmektedir. Bu çalışmada, OUAS’lu hastalarda göz yaşı ve oküler yüzey değişiklikleri, meibom gland disfonksiyonu (MGD) varlığı ile birlikte, kornea biyomekaniği ve kornea endotel değişikliklerinin, ayrıca retina sinir lifi tabakası (RSLT) ve subfoveal koroid kalınlık (SFKK) ölçümlerinin hastalık şiddetine göre ve kontrol grubuyla karşılaştırmalı olarak araştırılması amaçlanmıştır.
GEREÇ ve YÖNTEM: Ege Üniversitesi Tıp Fakültesi Hastanesi (EÜTFH) Göğüs Hastalıkları AD Uyku Polikliniğine Mart 2016 ile Mayıs 2017 tarihleri arasında başvuran ve Polisomnografik ve/veya Poligrafik değerlendirme sonucunda 15 Basit Horlama ve 57 OUAS (hafif, orta ve ağır OUAS; sırasıyla 9, 12 ve 36 hasta) tanısı alan olgu çalışmaya dahil edildi. Tüm hastalarda tam bir oftalmolojik muayeneyi takiben gözyaşı testleri (Schirmer ve t-BUT) araştırıldı. Kornea topografisi, kornea biyomekaniği, endotel hücre morfolojisi, RSLT ve SFKK ölçümleri belirlendi. Meibografi ile MGD değerlendirildi. İstatistiksel analizlerde, hafif OUAS & Basit Horlama (Grup 1), orta OUAS (Grup 2) ve ağır OUAS (Grup 3) gruplarına ait veriler karşılaştırıldı.
BULGULAR: Çalışmaya dahil edilen hastaların ortalama yaşı Grup 1 (13 erkek, 11 kadın), Grup 2 (11 erkek, 1 kadın) ve Grup 3 (28 erkek, 8 kadın)’de sırasıyla 47.9±10.5 (27-69), 51.5±12.9 (26-69) ve 50.8±8.3 (35-68) idi. Anterior ve vertikal distraksiyon mesafeleri, ağır OUAS’lularda anlamlı olarak daha yüksek izlendi (p<0.05, Kruskal Wallis test). OUAS şiddeti arttıkça, üst (Grup 1, 2 ve 3’te sırasıyla; 0.8±0.9 (0-3), 1.1±1.6 (0-4) ve 1.8±1.9 (0-8)) ve total (Grup 1, 2 ve 3’te sırasıyla; 1.1±2.2 (0-6), 1.8± 2.2(0-6) ve 2.8±2.3 (0-11)) meiboskorun anlamlı olarak arttığı, t-BUT (11.5±5.1 (4-24), 10.1±5.8 (4-18) ve 7.1±6.5 (2-17)) azaldığı saptandı (p<0.05, Kruskal Wallis test). t-BUT ile üst ve total meboskor değerleri arasında orta düzeyde negatif korelasyon mevcuttu (Spearman korelasyon katsayısı (r)=-0.425, p<0.001 and r=-0.352, p=0.002). Kornea topografik ve
biyomekanik özellikleri, endotel hücre morfolojisi ölçümleri ve SFKK açısından gruplar arasında fark görülmedi (p>0.05, Kruskal Wallis test). RSLT’yla ilgili olarak, inferonazal RSLT kalınlığının ağır OUAS’lularda anlamlı olarak daha ince olduğu izlenirken(Grup 1, 2 ve 3’te sırasıyla; 129.23.6 (80.0-168.5), 116.4±25.3 (71.5-167.5) ve 102.9±18.9 (63.5-144.0)), diğer kadranlarda anlamlı fark saptanmadı.
SONUÇ: OUAS’lu hastalarda MGD görülmekte olup MGD hastalık şiddetiyle korelasyon göstermektedir. Kornea topografisi, kornea biyomekaniği, endotel hücre morfolojisi, SFKK açısından gruplar arasında anlamlı fark izlenmezken, inferonazal RSLT kalınlığının OUAS şiddeti arttıkça anlamlı bir şekilde azaldığı belirlenmiştir.
Anahtar Kelimeler: Obstrüktif uyku apne sendromu, OUAS, non-kontakt meibografi, meibom gland disfonksiyonu, kuru göz
ABSTRACT
PURPOSE: Recently, the prevalence of obstructive sleep apnea syndrome (OSAS) is increasing as obesity is seen more frequently. Pathophysiological mechanisms, such as intermittent hypoxia, cyclic desaturations and increased level of catecholamines, underlying OSAS has also an impact on oculovascular health. In this study, our aim is to investigate tear film and ocular surface abnormalities, meibomian gland dysfunction (MGD), along with corneal topographical and biomechanical properties, corneal endothelial cell morphology and to evaluate retinal nerve fiber layer (RNFL) and subfoveal choroidal thickness (SFCT) in OSAS patients, as compared with controls.
MATERIALS and METHODS: Fifteen patients with simple snoring and 57 patients with OSAS (mild, moderate and severe OSAS; 9, 12 and 36 patients, respectively) according to polysomongraphic and/or polygraphic evaluation, who admitted to EUTF Department of Pulmonology, Sleep Laboratory from March 2016 to May 2017, were enrolled. Complete ophthalmological examination along with tear film tests (Scihrmer and t-BUT) were investigated. Corneal topographical and biomechanical properties, measurements of endothelial cell morphology, RNFL and SFCT were determined. MGD was evaluated with meibography. For statistical analysis, datas of simple snoring & mild OSAS (Group 1), moderate OSAS (Group 2) and severe OSAS (Group 3) were compared.
RESULTS: The mean age of the patients was 47.9±10.5 (27-69), 51.5±12.9 (26-69) and 50.8±8.3 (35-68) in Group 1 (Male to Female ratio (M:F)=13/11), Group 2 (M:F=11/1) and Group 3 (M:F=28/8), respectively. Anterior and vertical distraction distance were significantly higher in patients with severe OSAS (p<0.05, Kruskal Wallis test). As severity of OSAS increases, upper (0.8±0.9 (0-3), 1.1±1.6 (0-4) and 1.8±1.9 (0-8) in Group 1, 2 and 3, respectively) and total (1.1±2.2 (0-6), 1.8± 2.2(0-6) and 2.8±2.3 (0-11) in Group 1, 2 and 3, respectively) meiboscores increase and t-BUT (11.5±5.1 (4-24), 10.1±5.8 (4-18) and 7.1±6.5 (2-17)in Group 1, 2 and 3, respectively)
decreases significantly (p<0.05, Kruskal Wallis test). t-BUT was in moderate negative correlation with upper and total meiboscore (Spearman’s rho (r)=-0.425, p<0.001 and r=-0.352, p=0.002). Corneal topographical and biomechanical properties, measurements of endothelial cell morphology and SFCT did not differ significantly (p>0.05, Kruskal Wallis test). In terms of RNFL, inferonasal RNFL thickness (129.23.6 (80.0-168.5), 116.4±25.3 (71.5-167.5) and 102.9±18.9 (63.5-144.0) in Group 1, 2 and 3, respectively) was significantly lower in severe OSAS, while other quadrants showed no difference.
CONCLUSION: In patients with OSAS, MGD is present and correlated with the severity of the disease. While there is no significant difference between groups, in terms of corneal topographical and biomechanical properties, corneal endothelial cell features and SFCT; significant decrement in inferonasal RNFL thickness was determined, as the OSAS severity increased.
Key words: Obstructive sleep apnea syndrome, OSAS, non-contact meibography, meibom gland dysfunction, dry eye
A. GİRİŞ VE AMAÇ
Obstrüktif Uyku Apne Sendromu (OUAS), en az 10 saniye süren, tekrarlayıcı apne-hipopne atakları ve azalmış oksijen satürasyonu ile karakterize bir uyku bozukluğudur.1
OUAS prevalansı semptomatik olgular için %2-4 iken, popülasyonun %24’ü asemptomatik OUAS hastalarından oluşmaktadır.2,3
Uyku polikliniklerine refere edilen hastalar arasında ise prevalans %21-90’lara ulaşmaktadır.4
Son yıllarda obezitenin de artmasıyla OUAS prevalansı giderek daha da artmaktadır.5
Toplum ve sağlık çalışanlarındaki artan farkındalıkla birlikte, daha çok sayıda insan horlama, tanıklı apne ve gündüz aşırı uykululuk hali gibi tipik semptomlarla uyku kliniklerine başvurmaktadır. Ancak yine de hastalık halen kolaylıkla gözden kaçabilmektedir.6
Patofizyolojik değişiklikler incelendiğinde, intermitan hipoksi, siklik desaturasyonlar ve katekolaminlerdeki artış uyku-uyanıklık döngüsünü etkilemektedir.7 Bununla birlikte ortaya çıkan sistemik hipertansiyon, ateroskleroz, endotel disfonksiyonu, insülin direnci ve otonomik disfonksiyon gibi değişiklikler ise koroner kalp hastalığı, inme, konjestif kalp yetmezliği gibi komorbiditelerle hatta ölümle sonuçlanabilmektedir.8, 9Bu mekanizmalar üzerinden OUAS’nun okülovasküler sağlığı etkileyerek oküler bozukluklara da yol açabileceği veya kötüleştirebileceği ise halen merak konusu olup araştırılmaya devam etmektedir.10 Literatürde şuana kadar OUAS’nun gevşek göz kapağı sendromu11, glokom12, iskemik optik nöropati13, papilödem14, noktürnal lagoftalmus15, santral seröz koryoretinopati16 ve retinal ven oklüzyonu17 ile ilişkisi bildirilmiştir.
Bu çalışmada da, OUAS’lu hastalarda göz yaşı ve oküler yüzey değişiklikleri, meibom gland disfonksiyonu varlığı ile birlikte, kornea biyomekaniği ve kornea endotel değişikliklerinin, ayrıca retina sinir lifi tabakası ve koroid kalınlık ölçümlerinin hastalık şiddetine göre ve kontrol grubuyla karşılaştırmalı olarak araştırılması amaçlanmıştır.
B. GENEL BİLGİLER
Obstrüktif uyku apne sendromu (OUAS), uyku süresince üst solunum yolundaki tıkanıklıklara bağlı ortaya çıkan tekrarlayan apne ve hipopne sonucu gelişen, sistemik komplikasyonları da olan önemli bir sağlık sorunudur. Farklı popülasyonlarda OUAS prevalansı erkeklerde %3.1-%7.5, kadınlarda %2.1-%4.5 aralığında bulunmuştur. Uyku bozukluğu açısından değerlendirilen hastalarda ise prevalans %21-90’a kadar çıkmaktadır.18-21
1. OUAS’DA FİZYOPATOLOJİ
OUAS fizyopatolojisi oldukça karmaşık olup katkıda bulunan faktörlerin etkileri hastalar arasında değişkenlik göstermektedir.22
1.1. Anatomik Faktörler
Üst solunum yolu (ÜSY); konuşma, yutma ve solunum gibi fonksiyonların gerçekleştiği, kollabe olma eğilimi olan müsküler bir yapıdır. Farenks başlıca yumuşak dokulardan oluşur ve sert bir desteği bulunmaz. Bu nedenle farengeal kesit alanı, çoğunlukla yolak içi basınç ile dilatör kas aktivitesi ve çevre dokuların oluşturduğu basınca bağlı olarak değişiklik gösterir. OUAS’lu olgularda ÜSY kollapsı sıklıkla retropalatal bölgede görülmektedir. ÜSY’nun lateral çapı, müsküler farengeal duvarda kalınlaşma ve parafarengeal yağ dokusuna bağlı olarak daha dardır. Bu olgularda total yumuşak doku hacminde de artış görülür ve bu da OUAS şiddetiyle korelasyon gösterir.
Mekanik (septal deviasyon, nazal polipler) veya inflamatuar/vazomotor (akut ve kronik rinit) nedenlere bağlı nazal obstrüksiyon, hava akım direncinde artışa dolayısıyla farengeal bölgede basınç düşmesine yol açarak hava yolu kollapsına yol açar. Obezite varlığında veya sırt üstü yatış gibi postür değişikliklerinde ortaya çıkan akciğer hacmindeki azalmalar da, farengeal duvarın daha kolay kollabe olmasına neden olur.22, 23
Uzun bir hava yolunun kollabe olma riski ise daha yüksektir ve hava yolu uzunluğu OUAS şiddeti ile koreledir. Erkeklerde kadınlara göre hava yolunun daha uzun olması da, erkeklerde OUAS prevalansının daha yüksek olmasının nedenlerinden biri olarak görülmektedir.
Özellikle sırt üstü yatış, direkt olarak dil ve palatal yapıların posteriora doğru yer değiştirmesine, indirekt olarak da akciğer hacminin azalmasına yol açmakta hava yolu kesit alanını daraltmaktadır. Supin pozisyon aynı zamanda ÜSY’nin daha sirküler bir şekil almasına neden olarak hava yolunun daha kolay kollabe olmasına da yol açmaktadır.22, 24
1. 2. Mekanik Faktörler
Obezite, hava yolunda depolanan yağ veya akciğer volümünde azalmayla ilişkili olarak hava yolu kollapsibilitesini etkilemektedir. Hava yolu kollapsibilitesi, hava yolu yüzeyini örten sıvının yüzey geriliminden de etkilenir. OUAS’lularda sağlıklı olgulara göre apne sırasında gelişen mukozal travma ve ağız solunumu gibi sebeplerle yüzey geriliminde artış olmaktadır.
OUAS’da ÜSY’da sadece mukozal dokuda değilmüsküler kompartmanda da inflamasyonda artış meydana gelmektedir. Horlamaya ait titreşim, apne sırasındaki emme ve çekme, hava yolunun yeniden açılması sırasında kasların yoğun uyarımı ve hipoksi-reoksijenizasyona bağlı oksidatif streste artış inflamasyondaki artıştan sorumlu tutulmaktadır. Asit-pepsin reflüsü, alkol, sigara, allerjik inflamasyon ve sistemik inflamasyonun etkileri de OUAS’daki proinflamatuar sürece katkıda bulunan diğer faktörlerdir. Sonuçta gelişen ödem, ÜSY çapında azalmaya ve hava yolu kollapsibilitesinde artışa neden olur. ÜSY’de mekanik travma ya da oksidatif stres sonucunda ortaya çıkan inflamatuar yanıtlar, başlangıçta doku onarımı ile faydalı sonuçlara sahipken, ilerleyen süreçte doku hasarına ve/veya fibrozise yol açar. Ayrıca OUAS’lu hastalarda hem ÜSY mukozasında hem de bazı olgularda ÜSY kaslarında bağ doku artışı görülmektedir. ÜSY’deki bağ doku içeriğinde ve/veya organizasyonundaki değişiklikler hava yolu çapında ve kompliyansında değişikliklerle sonuçlanır.22-24
1. 3. Nöromusküler Fonksiyon
Üst solunum yolunun en önemli dilatör kası genioglossus kası olup çalışmasındaki belirleyici faktörler;
1. Negatif lüminal basınca cevaben larengeal mekanoreseptörlerin aktivasyonu ve genioglossus kasının aktive olması,
2. Beyin sapındaki respiratuar nöronların, genioglossus kasını diyaframdan 50-100 ms önce uyararak, inspirasyon başlamadan hemen önce hava yolunun açıklığının sağlanmasıdır.
OUAS’lu hastalarda ÜSY obstrüksiyonu, sadece uyku sırasında ortaya çıkar. Uyanıkken ÜSY kasları, hava yolu açıklığını sağlayabilirken, uyku sırasında yetersiz kalır. Uykunun nonREM ve REM dönemlerinde ÜSY dilatör kas aktivitesindeki azalma ilerleyici şekilde belirginleşir. OUAS’da uyanıklık sırasında anatomik sorunu kompanse etmek için, ÜSY kaslarına giden uyarının arttığı ve uykuda ise kas aktivitesinde azalma meydana geldiğinde bu kompansasyonun, hava yolu açıklığını sağlanmada yeterli olmadığı dolayısıyla ÜSY’da kollaps meydana geldiği düşünülmektedir.
ÜSY afferent nöral fonksiyonundaki bozulma ve buna bağlı intralüminal basınç ile ilişkili bilgi iletiminin azalması da rol oynayan faktörlerden birisidir. OUAS’da ÜSY sensöryel bozukluğun, farenkste bozulmuş mekanoduyarlılık olduğu ve bunun da OUAS şiddeti ile ilişkili olduğu gösterilmiştir. Bu şekilde tanımlanan ÜSY nöropatisinin efferent komponenti ise kas denervasyonudur. OUAS’da ÜSY kas örneklerinin immünhistokimyasal incelemesinde, kas denervasyon bulguları olan, liflerde atrofi ile lif çaplarında değişkenlikler gösterilmiştir. ÜSY dilatör kaslarının kontraktil fonksiyonunun bozulduğu saptanmıştır.22-24
1. 4. Solunum Kontrol İnstabilitesi
OUAS’nun karakteristik özelliği obstrüktif solunum olayları (uyku) ile arousal (uyanıklık) arasındaki siklik solunum paternidir. Obstrüktif apne ve hipopnelerin çoğunda olayın sonlanması ve hava yolunun yeniden açılması; postapneik hiperpne ile beraber uykudan arousal’a geçiş sonucu olur. OUAS’da ise arousal yanıtı genellikle bozulmuştur. Arousal yanıtı, asfiksiye karşı hayat
kurtarıcı bir yanıt olsa da düşük arousal eşiği, solunum stabilizasyonunu bozarak, tekrarlayan apne ve hipopnelerin ortaya çıkmasını agrave eder. Dolayısıyla erken ya da gereksiz arousal’lar, stabil solunumun sağlanmasına değil abartılı solunum yanıtına yol açar iken, yüksek arousal eşiği ise solunumsal olayları uzatır ve hipoksemiyi kötüleştirir.24
1. 5. Genetik Faktörler
Obeziteye ailesel yatkınlık, ÜSY yumuşak dokuların hacmi, maksillanın kısa olması ve mandibulayı içeren kraniofasial sorunlar, uyku süresindeki solunumsal kontrol ve yanıt gibi OUAS ile ilişkili faktörlerin ortak bir genetik kökenden geldiği düşünülmektedir. İlk aday gen Afrika kökenli Amerikalılarda saptanan serotonin reseptör 2a’daki (HTR2a) rs9526240 polimorfizmi olup beden kitle indeksine göre ilişkinin değişkenlik gösterdiği ortaya konmuştur.25
2. OUAS’DA RİSK FAKTÖRLERİ
Üst solunum yolu çapını daraltan veya kollapsını kolaylaştıran faktörler OUAS riskini arttırmaktadır. Prevalans özellikle 40-65 yaş arasında artış gösterirken 65 yaş sonrasında azalma eğilimindedir. Başlıca risk faktörleri erkek cinsiyet ve obezitedir.26
Vücut kitle indeksi (VKİ) >29 olanlarda risk 8-12 kat artmıştır. Boyun çevresinin ise erkeklerde 43 cm, kadınlarda 38 cm üzerinde olması OUAS riski açısından anlamlıdır. Bu faktörler tanıya yardımcı olup, tek başına OUAS tanısı koymada yetersizdir.27 Ayrıca sigara içme, alkol, sedatif ve hipnotik ilaç kullanımı, eşlik eden hastalıklar (ÜSY anormallikleri, KOAH gibi akciğer hastalıkları, Diyabetes mellitus ve hipotroidi gibi endokrin bozukluklar, amyotrofik lateral skleroz ve multiple skleroz gibi psikiyatrik ve nöromüsküler hastalıklar), genetik faktörler de OUAS riskini arttırmaktadır.28
3. OUAS’DA SEMPTOM ve KLİNİK BULGULAR
OUAS’unda en sık karşılaşılan semptomlar horlama, tanıklı apne, gündüz aşırı uyku hali, boğulma hissi ile uyanma ve uykusuzluktur. Semptomlar başlıca uyku bozukluğuna bağlı ve sistemik semptomlar olmak ikiye ayrılmaktadır. Horlama, tanıklı apne, gündüz aşırı uyku hali, yetersiz uyku, bilişsel bozukluklar, karakter ve kişilik değişiklikleri, impotans uyku bozukluğuna bağlı ortaya çıkan semptomlar iken kardiyak aritmiler, hipoksemi, hiperkapni, serebral kan
akımının bozulması, sistemik hipertansiyon, miyokard infarktüsü, serebrovasküler olay, pulmoner hipertansiyon, polisitemi, ani ölüm ise OUAS’ın sistemik semptom ve sonuçları arasında belirtilmektedir.29-31
OUAS için altın standart tanı yöntemi “polisomnografi (PSG)”dir.32 PSG, uyku süresince fizyolojik parametrelerin simültane olarak kaydedilmesi ve yorumlanmasına dayanır. Kaydedilen parametreler; elektroensefalografi (EEG), elektrookülografi (EOG), elektromyografi (EMG-submental), oro-nazal hava akımı, torakoabdominal hareketler, oksijen satürasyonu, elektrokardiyografi (EKG), EMG-tibial, vücut pozisyonu, trakeal mikrofon’dur. PSG kayıtlarını incelerken solunuma ait parametreler ile bu parametrelerin uyku ile korelasyonu değerlendirilir. Apne, solunumsal olayın en az %90’ında, en az 10 sn süreyle, hava akım amplitüdünde en az %90 azalma olmasıdır. Obstrüktif, santral ve mikst olmak üzere üçe ayrılır. Sonuçların değerlendirilmesinde kullanılan bazı parametreler;
Obstrüktif apne: Uyku sırasında solunum çabasının sürmesine rağmen ağız ve burunda hava akımının görülmemesidir.
Santral apne: Uyku sırasında hem solunum çabası hem de hava akımının olmamasıdır.
Mikst apne: Başlangıçta santral tipte olan apnenin solunum çabasının başlamasına rağmen devam etmesidir.
Hipopne skorlama kriterleri,
Önerilen
1. Hava akımı amplitüdünde en az %30 oranında azalma olması 2. Bu solunumsal olayın en az 10 sn sürmesi
3. O2 satürasyonunda en az 4 birim azalma olması
4. Solunumsal olayın en az %90’ında amplitüdte azalma olması
Alternatif
1. Hava akımı amplitüdünde en az %50 oranında azalma olması 2. Bu solunumsal olayın en az 10 sn sürmesi
3. O2 satürasyonunda en az 3 birim azalma olması
4. Solunumsal olayın en az %90’ında amplitüdte azalma olması
Arousal, uyku sırasında daha yüzeyel uyku evresine ya da uyanıklık durumuna ani geçişlerdir. Apne ve hipopneyi sonlandırır.
Solunumsal arousal indeksi, uyku sırasında saatteki arousal sayısıdır.
Apne-Hipopne İndeksi (AHİ), uyku sırasında saat başına düşen toplam apne ve hipopne sayısıdır. Solunum sıkıntısı indeksi (SSI) de denir.
OUAS’da PSG buguları
1. Yüzeyel uykuda artma, derin uyku ve REM periyodunda azalma,
2. Sık tekrarlayan apneler (%80’inden fazlası obstrüktif tipte) ve hipopneler, 3. Sık tekrarlayan oksijen desatürasyonu epizodları,
4. REM uykusunda apnelerin sıklığı, süresi ve oksijen satürasyonunun derecesi ve süresinde artma,
5. Apne sırasında paradoksik göğüs ve karın hareketleri,
6. Apne sırasında bradikardi, postapneik dönemde taşikardi ve aritmiler,
7. Solunum sesi kaydında sık tekrarlayan apne epizodları ile kesilen düzensiz, gürültülü horlama.
Bunlar ışığında OUAS tanısı, apne-hipopne indeksinin (AHİ: uykuda saat başına düşen toplam apne ve hipopne sayısı) 5 veya üstünde olması ile gündüz uykulu olma veya aşağıdaki yakınmalardan en az ikisinin varlığında konmaktadır:33
• Uyku sırasında boğulma hissi ile uyanma,
• Uykudan sık uyanma,
PSG sonucunda belirlenen AHİ değeri ile hastalık derecesi belirlenir. Buna göre; ★ AHİ < 5 → BASİT HORLAMA (NORMAL)
★ AHİ 5 - <15 → HAFİF OUAS ★ AHİ 15 - <30 → ORTA OUAS ★ AHİ ≥ 30 → AĞIR OUAS
4. OUAS’NUN SONUÇLARI
1. Kardiyovasküler komplikasyonlar → Hipertansiyon, kardiyak aritmiler, sol kalp yetmezliği, koroner arter hastalığı, sağ kalp yetmezliği/pulmoner hipertansiyon, serebrovasküler hastalık 2. Pulmoner Komplikasyonlar → Brons hiperreaktivitesi, KOAH, astım, kistik fibrozis ve
interstisiyel akciğer hastalığı ile OUAS’nun birlikte görüldüğü ‘Overlap Sendromu’
3. Metabolik ve Endokrinolojik Komplikasyonlar → Obezite, insülin direnci, metabolik sendrom, libido azalması ve impotans
4. Nöro-Psikiyatrik Komplikasyonlar → Depresyon (%30), anksiyete ve ajitasyon, bilişsel bozukluk, karar verme yeteneğinde azalma, hafızada zayıflama, unutkanlık, konsantrasyon güçlüğü, dikkat azalması, kişilik değişiklikleri, diğer psikolojik bozukluklar (somatizasyon,obsesyonkompulsiyon, düşmanlık, noktürnal panik ataklar, psikotik epizodlar) 5. Nefrolojik Komplikasyonlar → Noktüri (%28), proteinüri, noktürnal enürezis
6. Gastrointestinal Komplikasyonlar → Gastroözefageal reflü, hiperlipidemi, hepatik steatoz 7. Hematolojik Komplikasyonlar → Sekonder polisitemi (%10), trombosit agregasyonunda artma,
fibrinogen ve faktor VII düzeylerinde bir artma, anormal fibrinolizis
8. Ani ölüm → Kalp hızı değişiklikleri, malign aritmiler, iskemik kalp hastalıkları, akut miyokard infarktüsüne bağlı ortaya çıkabilir
9. Sosyo-Ekonomik Sonuçları → Trafik ve iş kazaları, ekonomik kayıplar, iş kaybı, evlilik sorunları, yaşam kalitesinde azalma
Sonuç olarak, OUAS yıllık mortalitesi yüksek ( %2-3 ) bir hastalık olup önemli toplumsal sorunlara yol açmaktadır.34
5. OUAS’DA TEDAVİ
Tedavide ilk adım genel önlemlerin (kilo verme, yatış pozisyonu, alkol ve sedatiflerden sakınma, eşlik eden hastalıkların tedavisi vb.) alınmasıdır. İkinci adım; KBB konsültasyonu istenerek, üst solunum yolunda obstrüksiyona neden olan patolojilerin ve varsa cerrahi tedavi endikasyonunun belirlenmesidir. OUAS cerrahisinde şuana kadar uygulanan cerrahi prosedürlerin çoğu yetersiz kalmakta ve seçilmiş olgular dışında cerrahi tedavinin yeri “düzeltici cerrahi” ile sınırlı kalmaktadır. OUAS’nda altın standart tedavi yöntemi ise PAP (Pozitif Havayolu Basıncı) tedavisidir. Esas olarak orta ve ağır OUAS’lu olgularda önerilmekle beraber, hafif dereceli bile olsa, semptomları belirgin ve/veya kardiyovasküler, serebrovasküler risk faktörleri olan olgularda da PAP tedavisi önerilebilmektedir. Ağız içi araç (mandibulayı öne alan araçlar) tedavisi veya cerrahi tedavi için en uygun hasta grupları ise basit horlaması veya hafif dereceli OUAS’u olan olgulardır. Orta veya ağır dereceli olsalar bile PAP tedavisini tolere edemeyen veya kabul etmeyen olgularda da bu tedavi yöntemleri uygulanabilir. Amaç tam bir tedavi sağlanamasa bile hastalığın verdiği zararın en aza indirilmesidir.35-37
6. OUAS İLE İLİŞKİLİ GÖZ HASTALIKLARI
OUAS patogenezinde yer alan intermitan hipoksi, siklik desaturasyonlar ve katekolaminlerdeki artış uyku-uyanıklık döngüsünü etkilemektedir.7 Bununla birlikte ortaya çıkan sistemik hipertansiyon, ateroskleroz, endotel disfonksiyonu, insülin direnci ve otonomik disfonksiyon gibi değişiklikler ise koroner kalp hastalığı, inme, konjestif kalp yetmezliği gibi komorbiditelerle hatta ölümle sonuçlanabilmektedir.8, 9 Bu mekanizmalar üzerinden OUAS’nun oküler bozukluklara da yol açabileceği veya kötüleştirebileceği ise halen merak konusu olup araştırılmaya devam etmektedir.10
Literatürde şuana kadar OUAS’nun gevşek göz kapağı sendromu11, glokom12, iskemik optik nöropati13, papilödem14, noktürnal lagoftalmus15, santral seröz koryoretinopati16 ve retinal ven oklüzyonu17 ile ilişkisi bildirilmiştir.
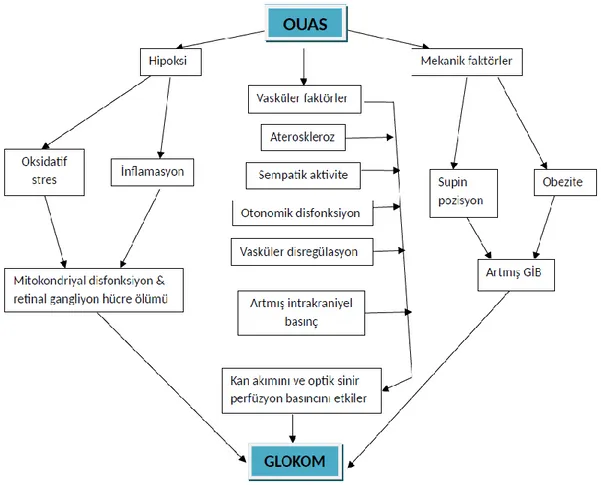
Şekil 1. OUAS’nun homeostasis ve oküler disfonksiyon üzerine olan fizyolojik etkileri.10
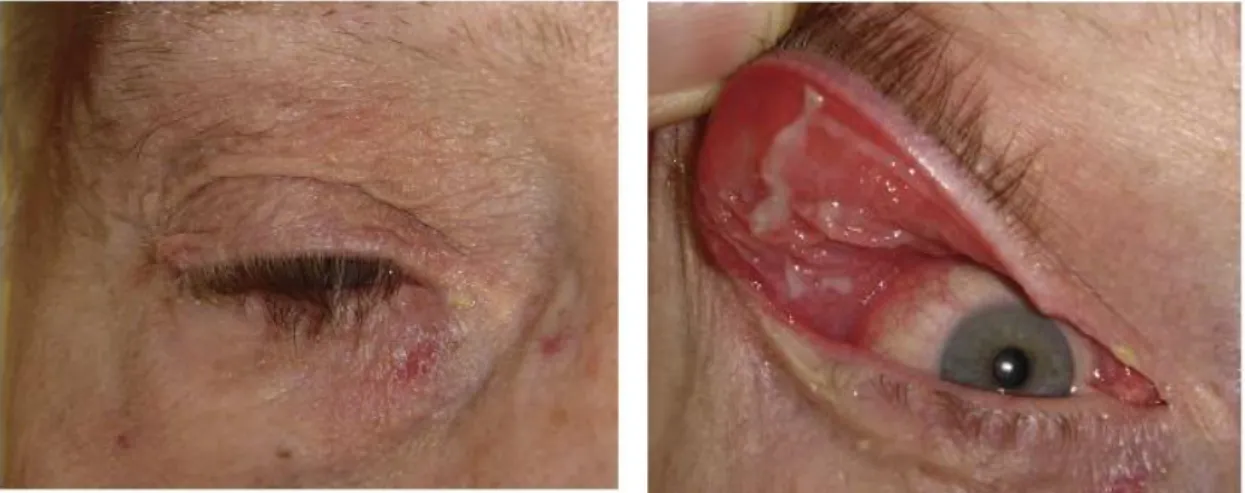
6. 1. Gevşek Göz Kapağı Sendromu (Floppy Eyelid Syndrome) ve Oküler Yüzey Değişiklikleri Gevşek göz kapağı sendromu (FES) ilk defa 1981 yılında Culbertson ve Ostler tarafından, orta yaşlı obez erkeklerde minimum traksiyon ile kolayca ters dönebilen elastik üst göz kapakları ve papiller konjonktivit tablosunun görülmesi olarak tanımlanmıştır.38 Fenotip olarak genellikle orta yaşlı (40-69 yaş), obez erkeklerde görülürken, son yıllarda kadınlarda39
ve çocuklarda40, 41 da bildirilmektedir. Etkilenen taraf, sıklıkla hastanın uykuda tercihen üzerine yattığı taraf olup bilateral etkilenmelerde genellikle hastanın uyku süresince taraf değiştirdiği veya yüzüstü uyuduğu düşünülmektedir. Uyku sırasında kapakları ters dönerek yastığa sürten bazı hastalarda ise korneal anormallikler (punktat keratopati, korneal vaskülarizasyon, ekspojur keratopati) ve ciddi rahatsızlık hissi eşlik etmektedir. Dinlenme halinde kirpik ptozisi ve kirpik diziliminde bozulmanın eşlik ettiği
üst kapakta fazlalık bir cilt görülür. Minimal süperotemporal traksiyon ile göz kapağında belirgin distorsiyon ve ters dönme görülürken böylelikle glob ve konjonktiva da görülür hale gelmektedir.
Şekil 2. a. Dinlenme halinde fazla cilt katlantısı, kirpik ptozisi ve düzensiz kirpik dizilimi. b. Üst göz kapağında minimal traksiyonla dramatik ters dönme ve papiller konjonktivit tablosu.
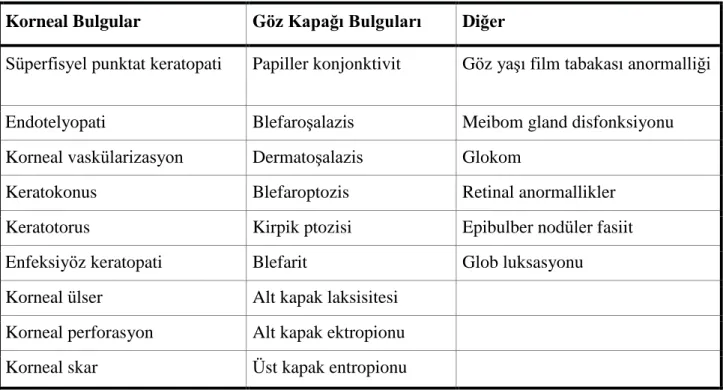
FES ile ilişkili oküler ve sistemik durumların sayısı giderek artmaktadır (Tablo 1).42 Bunların bazıları sporadik olarak görülse de bazılarındaki ilişki daha kesin olarak ortaya konmuştur. En önemli sistemik birliktelik obeziteyle de ilişkili olarak OUAS’dur. İlk olarak insidental saptanan bu birliktelik11, 43 daha sonra McNab44 tarafından daha geniş serilerle pekiştirilmiştir. McNab44 tarafından genel OUAS popülasyonunda FES prevalansının düşük olduğu öne sürülmüştür. Karger ve ark.45 da uyku bozukluğu ile değerlendirilen 59 hastalık çalışmasında OUAS popülasyonunda FES prevalansını %2.3 olarak bildirmişlerdir. Bu nedenle OUAS’lu hastalarda FES taramasının çok değerli olmadığı belirtilmiştir.45, 46 Daha yüksek oranların ortaya konduğu çalışmalarda genellikle sadece üst kapak laksisitesi göz önünde bulundurulmuş, FES tanısı ile ilişkili diğer bulguların varlığı ön planda değerlendirilmemiştir.47, 48 Bununla birlikte hem FES hem de OUAS birbirlerinden bağımsız olarak obezite ve erkek cinsiyetle ilişkili oldukları için OUAS’nun, FES ile direk ilişkili olduğunu söylemek güçtür.49 Ancak Beis ve ark.50 FES’nun OUAS ile ilişkili iken obezite ile ilişkili olmadığını göstermişlerdir. FES bulgularının CPAP tedavisiyle gerilemesi de
OUAS’nun FES etiyopatogenezindeki olası rolünü desteklemektedir.51
Ezra ve ark.’nın52 geniş kesitsel serilerinde FES’nun OUAS ve keratokonusla güçlü ilişkili olduğu gösterilmiştir. Wang ve ark.’nın53
yaptıkları meta-analizde FES’nun OUAS’da prevalansının daha yüksek olduğu ve insidansın OUAS derecesi arttıkça arttığı öne sürülmüştür. Ancak değerlendirmeler tahminlere dayandığından prospektif kohort çalışmalarına halen ihtiyaç duyulmaktadır. Hiperglisinemi ve paraparezi54, şizofreni55, pakidermoperiostozis56, psöriazis57, kokain kullanımı58, öğrenme güçlükleri41
, epibulber nodüler fasiit59, konjenital katarakt fasiyal dismorfizm nöropati sendromu60 da FES’nun daha nadir görülen diğer sistemik birliktelikleri arasında sayılmaktadır.
Korneal değişiklikler: Gece boyunca üst göz kapağındaki ters dönme, FES gelişiminde temel olay olarak görülmektedir. Gece boyu uzamış ters dönmeye bağlı olarak konjonktiva travmatize ve inflame olmakta bu da ekspojur keratopatiye yol açmaktadır. Süperfisyel punktat keratopati hemen her olguda görülen bir bulgu olarak karşımıza çıkmaktadır.61 Neovaskülarizasyonun eşlik edebildiği korneal skar gelişimi de sık görülmektedir.62, 63 Korneal incelmeler, filamenter keratit, rekürren kornea erozyonu, ülseratif mikrobiyal keratit, hatta korneal perforasyon görülebilen diğer korneal patolojilerdir.57, 64, 65 İlginç bir birliktelik ise keratokonus olup ilk defa “Oküler Mikrobiyoloji ve İmmünoloji” kongresinde 1981’de bildirilmiştir. Donnenfeld 66
ise ilk defa FES ile keratokonus arasındaki ilişkiyi ortaya koymuştur. Her iki durumun da uyku tercihinin olduğu tarafta görüldüğü ve etiyolojide göz kaşımanın rol oynadığı öne sürülmüş olup benzer sonuçlar bazı kısıtlılıkları olsa da farklı çalışmalarla da desteklenmiştir.61, 67
Göz kapağı ve konjonktiva değişiklikleri: FES ile ilişkili çeşitli göz kapağı bozuklukları tanımlanmıştır.55
Dermatoşalazis 68 (fazlalık üst kapak cildi katlantısı) en sık görülenlerden birisi olup blefaroptozis 69, 70 ve blefaritin 44, 71 de yaygın görüldüğü bildirilmiştir. Van den Bosch ve van Nouhuys ise etkilenen tarsal bölgeden Demodex brevis izole etmişler ve patogenezde rol oynayabileceğini öne sürmüşlerdir. Ancak Netland histopatolojik incelemede bu olgularda meibomit varlığını gösterememiştir.72 FES ile meibom bez disfonksiyonu arasındaki olası ilişki, Liu ve ark.’nı73 FES’lu 16 hastada göz yaşı dinamiklerini araştırmaya yöneltmiştir. Çalışmada göz yaşı
lipid tabakasında eksiklik olduğu, göz yaşı dağılım süresinin geciktiği ve evaporasyon hızının yüksek olduğu gösterilmiştir. Üst kapak kirpik ptozisi ise FES’un önemli bir bulgusu olup klinisyene kapak laksisitesinin araştırılması konusunda uyarıcı olmalıdır. Tipik olmamakla birlikte bir grup hastada alt kapak laksisitesi de görülebilmektedir. 44, 55, 74
Konjonktival bulgular arasında ise, papiller konjonktivit hastalığın karakteristik bulgusu olarak bilinmektedir.44 Kronik papiller konjonktivite ait epitelyal ve stromal değişiklikler non-spesifik olup kronik ekspojur gibi pek çok faktör tarafından tetiklenebilir. Papiller reaksiyonun bu non-spesifik seyri de tanıda gecikmeye yol açmaktadır.75 Kaşımaya bağlı olarak allerjik konjonktivit 76 ve şu ana kadar tek bir olguda bildirilmiş tekrarlayan mekanik travmayla ilişkilendirilen nodüler fasiit 59
de konjonktival tutulumun farklı tipleridir.
Tablo 1. Gevşek göz kapağı sendromunda (FES) oftalmik anormallikler Korneal Bulgular Göz Kapağı Bulguları Diğer
Süperfisyel punktat keratopati Papiller konjonktivit Göz yaşı film tabakası anormalliği
Endotelyopati Blefaroşalazis Meibom gland disfonksiyonu
Korneal vaskülarizasyon Dermatoşalazis Glokom
Keratokonus Blefaroptozis Retinal anormallikler
Keratotorus Kirpik ptozisi Epibulber nodüler fasiit
Enfeksiyöz keratopati Blefarit Glob luksasyonu
Korneal ülser Alt kapak laksisitesi
Korneal perforasyon Alt kapak ektropionu
6. 1. 1. FES’da Etiyopatogenez
FES’nun etiyolojisinde başlıca mekanik teori, zayıf glob apozisyonu ve iskemi-reperfüzyon teorisinden bahsedilmiştir.49 Culbertson ve Ostler tarafından öne sürülen mekanik teoriye göre, papiller konjonktivit tablosu mekanik travmaya bağlı olarak ortaya çıkmaktadır. Hastaların semptomlarının da özellikle uykuda üzerine yattıkları tarafta ve sabah kalktıklarında daha fazla görülmesi; bununla birlikteFES’lu hastalarda noktürnal kapak eversiyonu ve hastalığın göz kaşımayla ilişkilendirilmiş olması gibi gözlemler de bu teoriyi desteklemektedir. Ancak bu teori elastisite değişikliklerini açıklayamamaktadır.38, 77, 78 Zayıf glob apozisyonunda ise, tarsal dejenerasyona bağlı üst kapak laksisitesi nedeniyle tarsal konjonktivanın globa apozisyonunda anormallik görülür. Bu da oküler yüzey nemlenmesini bozarak papiller konjonktivite yol açmaktadır. Ancak bu teori fazla popülerlik kazanmamıştır.79 İskemi-reperfüzyon teorisi ise FES ile OUAS ilişkisinden yola çıkarak öne sürülmüştür. OUAS’daki düşük noktürnal O2 basıncı nedeniyle bu hastaların uykuda üzerine yattıkları tarafta tarsal dokuda basınca sekonder iskemi gelişmektedir. Hasta uyandığında ise basıncın ortadan kalkmasıyla tarsal dokudaki reperfüzyon, serbest radikallerin ve polimorfonükleer lökositlerin artışına yol açar. Bu da papiller konjonktiviti ve korneadaki ektatik değişiklikleri tetiklemektedir. Ancak üst göz kapağının kanlanmasının oldukça iyi olması ve tarsal dokunun yüksek kollajen içeriği ile, çok yüksek O2 ihtiyacı olmaması dolayısıyla bu teori de kesin olarak kanıtlanamamıştır.61, 73
Culbertson ve Ostler’in konjonktival kazıntı ve tarsokonjonktival biyopsi incelemelerinde, inflamatuar papiller reaksiyonla birlikte konjonktiva epitelinde non-spesifik keratinizasyon varlığı gösterilmiş olup bunun da kronik konjonktival ekspojurla ilişkili bir çeşit metaplazi olduğu öne sürülmüştür.38
Tarsal ekstrasellüler matriksle ilgili ilk incelemelerde de keratinize çok katlı skuamöz epitelle beraberinde kronik konjonktival inflamasyon gözlenmiş, ancak herhangi bir tarsal bağ doku anormalliği saptanmamıştır.80, 81
Bunun yanısıra meibom bez disfonksiyonunun da patogenezde rol oynayabileceği, Demodex parazitlerinin potansiyel ajan olabileceği düşünülmüştür.71, 79 Ancak genel popülasyonda da prevalansın yüksek olması nedeniyle bu
durumun FES’a özgü olup olmadığı kesinleştirilememiştir.82 FES’lu hastalarda tarsal dokulardaki elastin kaybı ise ilk olarak Netland tarafından araştırılmış, tarsal dokudaki elastik liflerde anlamlı bir azalma gösterilmiştir.72 Tarsal dokudaki elastik liflerin dağılımının üniform olmadığı, meibom asinüslerinin çevresinde daha kalın bir elastin tabaka var olduğu bilinmektedir. Elastin dokudaki kaybın ise tarsal dokudaki tekrarlayan strese sekonder meydana geldiği düşünülmüştür. Ayrıca FES’daki göz kapağı laksisitesinin değişim izlenmeyen kollajen tabaka yerine, daha yüksek olasılıkla elastik liflerdeki kayıpla ilişkili olduğu belirtilmiştir.83
Elastik liflerin yıkımında rol oynayan matriks metalloproteinazların (MMP-2,7, ve 9) ise FES’lu hastaların konjonktiva epiteli, subepitelyal stroma ve meibom bez asinüs stromalarnda oldukça yüksek olduğu gösterilmiştir. MMP artışının da FES’lu hastalardaki ekstrasellüler matriks remodeling’inde esas sorumlu olduğu düşünülmüştür.84
FES’da gözlenen kirpik ptozisinin nedeni ise halen tartışmalıdır. Pretarsal orbikülaris kas liflerinin kirpiklere bası yaparak kirpikleri aşağı doğru yönlendirmesi55
; alternatif olarak da kirpik tabanındaki bağ doku laksisitesinin85 (histopatolojik incelemede gösterilen kirpik tabanındaki elastik liflerde kayba bağlı olarak83
) sorumlu olabileceği bildirilmiştir. Sonuç olarak, öne sürülen histopatolojik bulguların ön gördüğü fonksiyonel sonuçlar ile klinik bulgular arasında uyumsuzluk ortaya çıkmaktadır. Bu nedenle tarsal doku ekstrasellüler matriksinin özellikle de kollajen dokudaki değişikliklerin araştırılmasına halen ihtiyaç duyulmaktadır.
6. 1. 2. FES’da Tedavi
FES’da hastaların oküler yüzey bozukluğuna bağlı nonspesifik şikayetleri nedeniyle hastalık tanısı genellikle zor olmaktadır. Tedavide ise oküler yüzey inflamasyonunun kontrol altına alınması ve lubrikasyon hedeflenmelidir. İlk olarak göz kapağı koruyucuları önerilmiş olup semptomların azalmasında etkili olduğu gösterilmiştir. Kapakların bantlanması, noktürnal lubrikasyon, topikal steroidler, punktal tıkaçlar da konservatif tedavi yaklaşımları arasında sayılmaktadır.86 Ancak tüm bu tedavi seçeneklerinin pratik uygulama güçlüğü ve oluşabilecek rahatsızlık hissi nedeniyle çeşitli cerrahi yöntemler de geliştirilmiştir. Bu yöntemler aynı zamanda alt kapağı sıkılaştırıcı yöntemler olarak günlük pratikte kullanılmaktadır. Bunlar “tam kat wedge rezeksiyon” 74, 87, “lateral tarsal
bant uygulaması”88, 89, “lateral kantal tendon plikasyonu”90, “lateral tarsorafi”44 şeklinde sıralanabilir.
Sonuç olarak, oküler yüzey şikayetleriyle başvuran hastalarda göz kapağı ve adnekslerin muayenesi etiyolojinin aydınlatılmasında önem taşımaktadır. Kuru göz sendromu olan hastalarda tarsın görünümü, tonus ve pozisyonu, kirpiklerin pozisyonu FES’nun tanısı açısından iyi değerlendirilmelidir.
6. 2. Glokom
Glokom, retina ganglion hücrelerinin dejenerasyonuyla karakterize, spesifik görme alanı kayıpları oluşturan, optik sinir başında çukurlaşmayla birlikte optik atrofiye neden olabilen multifaktöriyel, ilerleyici bir optik nöropatidir.91 Geri dönüşümsüz görme kayıpları ve körlüğün önemli bir sebebi olup 2020’de dünyada 80 milyon üzerinde insanın glokomdan etkileneceği tahmin edilmektedir.92 Global prevalansın, 40-80 yaş arasındaki bireylerde yaklaşık %3,5 olduğu belirtilmektedir. Çoğu popülasyonda, en sık görülen form olan primer açık açılı glokom (PAAG) daha iyi prognozlu seyreder.93 Biyolojik temeli tam olarak anlaşılamamış olmakla birlikte, etiyopatogenezde göz içi basıncı (GİB) yüksekliği en önemli risk faktörü olarak belirtilmektedir.94 Bununla birlikte GİB normal olan bireylerde de glokomatöz hasar gelişimi görülebilir.95
6. 2. 1. Glokomda Fizyopatoloji
Ön ve arka kamarada dolaşan aköz hümör, siliyer proseslerden sentezlenip (%80’i aktif metabolik yol, %20’si ise pasif sekresyon ile) arka kamaraya salgılanmakta ve yine aynı oranda dışa akım yolları (%80-90 trabeküler ağ, %10-20 uveoskleral yol) ile gözü terk etmektedir. GİB aköz hümörün kornea ve skleraya yaptığı basınç olarak tanımlanır. Normal GİB bireylere özgü olmayıp popülasyona ait GİB aralığının istatistiksel ifadesidir. Üç ana faktöre bağlıdır. Bunlar aköz hümörün sekresyon hızı, dışa akım yollarındaki direnç ve episkleral venöz basınçtır. Çoğu olguda, GİB artışı sekresyondaki artıştan çok dışa akımdaki bozukluğa bağlı ortaya çıkar. Bununla birlikte GİB değişiklikleri, diürnal süreç, mevsimsel değişim, kalp atışı, solunum, egzersiz, sıvı alımı, sistemik ve topikal ilaçlardan etkilenebilmektedir.96
Glokomatöz optik nöropati, tüm glokom tiplerinin ortak sonucu olup nöroretinal rimde incelme ve optik disk çukurluğunda genişleme ile karakterizedir.97 Optik disk, foveanın 15∘nazalinde yer almakta olup retina ganglion hücre aksonları gözü buradan terk etmektedir. Optik
sinir başının tabanında ise optik sinir lifleri ve kan damarlarının geçtiği, kollajen kılıf yapısındaki lamina kribrosa yer alır.98 Optik sinir liflerindeki hasar intraoküler ve retrolaminer kompartmanlar arasında sınır görevi gören ‘lamina kribrosa’ düzeyinde meydana gelmektedir. Mekanik teoriye göre, özellikle GİB artışının görüldüğü gözlerde lamina kribrosadaki artmış basınç farkı, bu bölgede kompresyon, deformasyon ve remodelling ile sonuçlanır.99, 100 Böylece optik sinir liflerindeki ortograd ve retrograd transport da bozulmaktadır.101
Vasküler teoriye göre, artmış GİB’nın yanısıra düşük oküler perfüzyon basıncının (GİB ile sistemik kan basıncı arasındaki fark) da glokomatöz optik sinir hasarıyla ilişkili olduğu gösterilmiştir.102 Bu nedenle geceleri anormal derecede düşük kan basıncının zarar verici etkisi dolayısıyla, sistemik hipertansiyonu olan glokom hastalarında antihipertansiflerin sabah verilmesi önerilmektedir.103
Prelaminar ve laminar bölgede otoregülatuar mekanizmalarla belirlenen kapiller kan akımı, GİB arttığında ve çeşitli eksitotoksik faktörler sonucunda bozulmaktadır. Buna bağlı olarak azalan perfüzyon basıncı da, bölgesel iskemiye sekonder ganglion hücrelerinde aksoplazmik akımda yavaşlamaya yol açar. Aksoplazmik akımın durması da ganglion hücre ölümü ve glokomatöz optik sinir hasarıyla sonuçlanır. Glokom ilişkili nöron kaybı, retina ganglion hücrelerinde sınırlı kalmayıp lateral genikülat nükleusa ve vizüel kortekse de uzanmaktadır.104 Ayrıca retina ganglion hücrelerinde ve aksonlarındaki glokomatöz kayba, astrositler ve retina mikroglia hücreleri gibi glial hücre popülasyonundaki değişiklikler de eşlik etmektedir.105
OUAS’da da uzamış hipoksi atakları optik sinir başı, retina ganglion hücre ve aksonlarında direkt hasara yol açar. Hipoksi reaktif oksijen radikalleri ve inflamatuar belirteçlerin artışına neden olarak retina ganglion hücrelerinde mitokondriyal disfonksiyona ve glokomla sonuçlanmaktadır. 106, 107
Hipokside vazokonstriksiyon etkisi olan endotelin-1 düzeyi ve indirek olarak intrakraniyel basınçta da artış olması nedeniyle perfüzyon basıncında azalma ortaya çıkar. Bunun yanısıra
OUAS’daki aterosklerotik değişiklikler ve vasküler disregülasyon da optik sinir başındaki iskemiyi kolaylaştırmaktadır.108
Normalde gece süresince sempatik aktivite ve kan basıncında azalma olurken, episkleral venöz basınçta artış olduğu için oküler perfüzyon basıncı stabil kalmaktadır. OUAS’da ise intermitan hipoksi sempatik sinir sistem aktivitesini arttırarak otonomik disfonksiyona neden olur. Bu da özellikle geceleri, serebral ve oküler dolaşımı bozmaktadır.109 Normal popülasyonda GİB artışının retina ganglion hücre ölümüne yol açarak glokom progresyonunu hızlandırdığı bilinmektedir. OUAS’lu hastalardaki glokom gelişiminde ise GİB artışının büyük rolü olmadığı, esas olarak vasküler disregülasyon, iskemi ve perfüzyon basınç bozukluğunun optik sinir başını normal GİB’da bile hasara duyarlı hale getirdiği düşünülmektedir. Ayrıca obezite de, intraorbital aşırı yağ dokusu ve artmış episkleral venöz basınç dolayısıyla bir risk faktörü olarak görülmektedir.
OUAS’lu hastalarda glokom gelişiminde GİB ilişkili risk faktörlerinin yanısıra inflamatuar etiyolojiden de bahsedilmektedir.12 OUAS’da tekrarlayan üst havayolu kollapsı, oksihemoglobin desaturasyonu, uykunun fragmantasyonu, kronik aşırı güniçi uykululuk sistemik inflamasyonu tetikler.111 İnflamasyon süresince artış gösteren akut faz proteinleri de ateroskleroz patogenezinde rol oynayarak optik sinir başı gibi dokularda dolaşım bozukluğu ve hipoperfüzyona yol açmaktadır.112, 113
6. 2. 2. Glokomda Retina Sinir Lifi Tabakası
Retina sinir lifi tabakası (RSLT), astrositler, müller hücreleri ve retina ganglion hücre aksonlarını içerir. RSLT oftalmoskopi, kırmızıdan yoksun görüntüleme (red-free) ve optik koherens tomografi (OKT) ve tarayıcı laser polarimetre (SLP) gibi yöntemlerle değerlendirilebilir. Ortam opasitesi olmayan ve normal fundus pigmentasyonuna sahip gözlerde kontakt lensler ile yapılan indirekt oftalmoskopide var olan lokalize kama şekilli defektler görülebilir. Gençlerde ise internal limitan membranın yansıtıcılığı nedeniyle RSLT muayenesi daha zor olmaktadır. Normal gözlerde RSLT’nın görülebilirliği bölgesel olarak düzensiz bir dağılım gösterir. Sinir lifi demetlerinin görülebilirliği inferotemporal ve süperotemporalde daha fazladır.114
Son yıllarda, peripapiller RSLT’daki defektlerin glokom gelişiminde optik sinir başı değişikliklerinden önce ortaya çıktığı ve glokomun en erken habercisi olduğu belirtilmektedir.115 RSLT’nın klinik olarak slit muayene veya kırmızıdan yoksun görüntülerle incelenmesi subjektif bir değerlendirme imkanı sağlarken, OKT ve SLP gibi yöntemlerle daha doğru, objektif ve kantitatif RSLT ölçümleri elde edebilmek mümkündür. Bu yöntemler şu an klinik pratikte glokom hastalarında tanıda ve hastalığın progresyonunun takibinde yaygın olarak kullanılmaktadır.116-118 Bunların içerisinde Spectralis OKT (Spectralis HRA + OCT, Heidelberg Engineering,Heidelberg, Germany; Software version 5.3.3.0), spektral-domain (SD)-OKT için süperluminesan ışık yayan diod ve retinanın mikrostriktürel görüntülerinin elde edilmesinde konfokal tarayıcı lazer oftalmoskoptan yararlanır. Spectralis OKT, 870nm dalga boyunda süperluminesan ışık yayan diod ve infrared tarama görüntüleri beraber şekilde RSLT kalınlık ölçümünde kullanır. Bu amaçla, alet
optik sinir başını merkeze alan 3,45 mm’lik bir dairede 1024 A-tarama noktası belirler. Dijital aksiyel rezolüsyonu 3,9μ olan 40000 A-scan/sn görüntüler elde edilir. Ölçüm sırasında “eye-tracking” sistemi ile göz hareketlerine rağmen aynı RSLT bölgesinden ölçüm alınması sağlanır. Elde edilen görüntüler içerisinde, optik diski merkeze alan, iyi odaklanılmış, sinyal gücü >15dB görüntüler değerlendirmeye alınmaktadır. Görüntüler kesit olarak değerlendirilebileceği gibi, değişik kadranlardaki (inferior, süperior, nazal, temporal) veya ortalama RSLT kalınlıkları da ayrı ayrı kantitatif olarak incelenebilir.
6. 2. 3. Glokom ve Obstrüktif Uyku Apne Sendromu
Shi ve ark.nın119 glokom ve OUAS arasındaki ilişkiyi değerlendirdikleri meta-analizde 16 çalışma ele alınmış olup yaklaşık 2,3 milyon hasta incelenmiştir. Glokom tanısında göz muayenesi veya tanı kodlarından, OUAS tanısında ise polisomnografi, gece boyu oksimetre ile inceleme veya tanı kodlarından yaralanılmıştır. Sadece 4 çalışmada karıştırıcı faktörlerin etkisi devre dışı bırakıldığı belirtilmiştir. Glokom için rölatif risk (RR)=1.96, 95% confidence interval (CI) 1.37– 2.8, p=0.002 olarak hesaplanmıştır. Ancak yazarlar sonuçların glokom prevalansıyla da ilişkili olduğunu, karıştırıcı faktörlerin tamamen dışlanamayacağını dolayısıyla tam bir sebep sonuç ilişkisinin bahsedilemeyeceğini belirtmişlerdir. OUAS’nun kötü vasküler yatak ve obezitenin göstergesi olduğu ancak glokom için bağımsız bir risk faktörü olmayabileceği düşünülmüştür.
Oniki uluslar arası çalışmanın incelendiği bir başka meta-analizde (36090 hasta) ise, benzer şekilde OUAS’lu olgularda glokom riskinin daha yüksek olduğu (RR=1.65; 95% CI 1.44–1.88, p<0.05) belirtilmiştir.120 Sub-grup analizlerinde ağır OUAS hastalarında glokom riskinin artmış olduğu (RR=5.49; 95% CI 1.04–33.83, P. 0.04), hafif ve orta OUAS hastalarında ise glokom riskinin artmadığı saptanmıştır.
Liu ve ark.121 tarafından yapılan meta-analizde ise, 3 kohort (RR=2.46; 95% CI 1.32-4.59, P=0.0053) ve 3 vaka-kontrol çalışması (RR=1.43; 95% CI 1.21-1.69, P=0.000) değerlendirilmiş olup, özellikle Çin popülasyonunda OUAS’un glokom gelişimi için bir risk faktörü olduğu, ancak
PAAG riskini pek arttırmadığı rapor edilmiştir. Özellikle genç ve kadın OUAS hastalarda hasara yatkınlığın daha fazla olduğu belirtilmiştir.
6. 3. Keratokonus
Keratokonus, korneanın kronik, bilateral, inflamatuar olmayan, ektatik bir hastalığı olup ilerleyici frontal protrüzyon ve korneal incelme ile karakterizedir.122 Pihlblad ve Schaefer123 keratokonuslu hastalarda OUAS prevalansını %24 olarak bildirmişlerdir. Gupta ve ark.124 ve Saidel ve ark.’nın125 yaptıkları çalışmalarda ise bu oran sırasıyla %18 ve %19.6 olarak belirtilmiştir. Keratokonus gelişiminde hipoksi ve reperfüzyon hasarının rol oynayabileceği düşünüldüğü için, OUAS’nun da hastalıkla ilişkisi sorgulanmaktadır.126 Altıyüz onaltı keratokonus ve 616 yaş, cinsiyet, VKİ açısından eşleşmiş kontrol olgusundan oluşan prospektif bir çalışmada, hastalara uyku çalışması yerine telefon ile Berlin anketi uygulanarak OUAS riski değerlendirilmiştir.127
Berlin anketinin ise OUAS tanısında sensitivitesi %86, spesifisitesi ise %77 olarak bildirilmektedir.128 Çalışma sonucunda keratokonuslu grupta anlamlı olarak daha fazla OUAS tanısı ve/veya öyküsü bulunduğu (2.9 vs. 0.6%, p= 0.004) ve OUAS gelişme riskinin de daha yüksek olduğu ( 12.3 vs. 6.5%, p=0.001) öne sürülmüştür. Ayrıca OUAS riski yüksek olan hastalardaki keratokonus şiddetinin anlamlı olarak daha yüksek olduğu belirtilmiştir. Beklendiği üzere, yüksek VKİ ve aile öyküsünün de ‘Berlin anketine göre belirlenmiş OUAS riski’ için bağımsız bir risk faktörü olduğu saptanmıştır. Ancak kontrol grubunda OUAS’lu hasta sayısının az olması (n=40), OUAS tanısının uyku çalışmasıyla doğrulanmaması gibi nedenlerden dolayı çalışma OUAS ile keratokonus arasındaki ilişki açısından soru işaretleri uyandırmakta ve daha ileri çalışmalara ihtiyaç duyulmaktadır.
6. 4. Non-arteritik Anterior İskemik Optik Nöropati
Non-arteritik anterior iskemik optik nöropati (NAİON), 50 yaş üzerindeki bireyler akut nonglokomatöz optik nöropatinin en sık nedenidir. Yıllık insidansı %2,3-10,2 olarak belirtilmekte olup erkeklerde kadınlara göre kısmen daha sık görülmektedir.129 Hastalar sıklıkla uyanmayı takiben ve tipik olarak ani başlangıçlı, ağrısız, monoküler görme kaybıyla başvururlar. Etiyoloji
multifaktöriyel olup vasküler disfonksiyon, sıkışık optik disk, hipertansiyon, hiperkolesterolemi ve diyabetes mellitus birlikte rol oynamaktadır. OUAS’lu hastalarda sabah kalkınca tanımladıkları benzer görme alanı defekti dolayısıyla OUAS’nun da potansiyel bir risk faktörü olduğu düşünülmüştür. OUAS’nun NAION’ye yol açma mekanizması henüz kesin olarak bilinmemektedir. Ancak kan basıncındaki akut değişiklikler, artmış intrakraniyel basınç (İKB) ve apne ataklarına bağlı noktürnel hipokseminin optik disk başında hipoperfüzyon ve iskemiye neden olduğu bilinmektedir. Bunun da NAION’ye zemin hazırladığı düşünülebilir. Wu ve ark.’nın130 yaptıkları meta-analizde 4 kohort, 1 vaka-kontrol çalışması değerlendirilmiş olup, OUAS’lu hastalarda NAION gelişim riskinin anlamlı olarak daha yüksek olduğu saptanmıştır (RR=6.18, 95% CI 2– 19.11 p=0.002). Aptel ve ark.131 tarafından yapılmış NAION tanısı alan 89 hastadan oluşan 3 yıllık kohort çalışmasında ise %75’inde tanı anında OUAS mevcut olduğu ve bu hastaların diğer gözlerinde NAION gelişme olasılığının da OUAS olmayanlara göre daha yüksek olduğu saptanmıştır (RR= 15.4 vs. 9.5%, 95% CI 0.2–11.5, p=0.04). Ayrıca CPAP tedavisi gereken ancak tedaviye uyumsuz hastalarda, diğer gözde NAION gelişme olasılığının da OUAS bulunmayan veya CPAP gerektirmeyen orta derecedeki OUAS’lu hastalara göre daha yüksek olduğu belirtilmiştir (RR=5.54, 95% CI 1.13–27.11, p=0.04). OUAS ve NAION bu sık birlikteliği nedeniyle, OUAS’nun özellikle bir gözü etkilenen hastalarda diğer gözde NAION gelişimi için önemli bir risk faktörü olduğu düşünülmektedir. NAION’nin etkili bir tedavisinin de olmaması dolayısıyla bu hastalarda OUAS gibi vasküler risk faktörlerinin saptanması ve kontrol edilmesi önemlidir.
6. 5. Papilödem
Papilödem spesifik olarak artmış intrakraniyel basınca (İKB) bağlı gelişen bilateral optik diskte şişme olarak tanımlanır.132 Tablo, yükselmiş İKB optik sinir kılıfı yoluyla göze iletildiği zaman ortaya çıkar. Yükselmiş İKB, optik sinir içindeki aksoplazmik akımı mekanik olarak bozarak aksonların şişmesine ve su, protein ve diğer sellüler bileşenlerin ekstrasellüler alana geçmesine neden olur. Sekonder olarak venöz obstrüksiyon, sinir başı iskemisi ve telenjiektaziler gelişir. Etiyolojik nedene bağlı olarak İKB daha akut veya subakut bir artış gösterdiğinde hastalar, görsel
semptomların aksine daha tipik olarak yükselmiş İKB semptomları olan başağrısı, bulantı, tinnitus ve kusma ile başvururlar. İKB’ta yavaş, daha uzun süreli artışlarda ise geçici görme azlığı, görme alanı kaybıyla birlikte tünel görme gibi çeşitli görsel semptomlar ortaya çıkar. Zamanla körlük gelişebilir. Artmış İKB’nin nedeni bulanamadığında idiyopatik intrakraniyel hipertansiyon (İİH) olarak isimlendirilmektedir.133
Papilödemde optik sinir başındaki değişiklikler mekanik veya vasküler mekanizmalar sonucunda ortaya çıkmaktadır. Mekanik bulgular, optik disk sınırlarında silinme, optik disk çukurunun dolgunlaşması, optik diskin anteriora yayılması, sinir lifi tabakasında ödem, retinal ve/veya koroidal katlantılardır. Vasküler mekanizmalara bağlı olarak ise, arkuat ve peripapiller damarlarda konjesyon, papiller ve retinal parapapiller hemorajiler, sinir lifi tabakası enfarktları (cotton-wool spot), optik diskte hiperemi ve sert eksudalar gelişir.
İlk olarak Bucci ve Krohel134
tarafından 1988’de OUAS nedeniyle cerrahi tedavi uygulanan bir hastada, cerrahi öncesindeki papilödem tablosunun iyileştiği rapor edilmiştir. İİH tipik hasta profili genç, şişman kadınlar olup İİH ve papilödem görülen yaşlı, erkek hastalar etiyolojik olarak OUAS açısından risk altında görülmektedir. İİH ve papilödem saptanan bu hastalarda yapılan lumbar ponksiyonda açılış basınçları normal sınırlarda saptanmıştır. Sonraki yıllarda OUAS nedeniyle CPAP tedavisi kullananlarda da papilödem tablosunun düzeldiği gözlenmiştir.14, 135, 136 Sugita ve ark.137 tarafından OUAS’lu hastalarda devamlı İKB takibinin yapıldığı çalışmada, gün içerisinde İKB normal iken noktürnal İKB artışı saptanmış; bunun da apne epizodlarıyla ilişkili olduğu düşünülmüştür. Ayrıca İKB artış derecesinin de apnenin süresiyle ilişkili olduğu belirtilmiştir. Bruce ve ark.nın138
retrospektif derlemesinde, OUAS’lu 66’sı erkek ve 655’i kadın toplam 721 hasta incelenmiş olup şu ana kadarki en geniş İİH’lu erkek hasta serisi olarak belirtilmektedir. Çalışmaya göre, erkek hastalarda kadınlara göre görsel değişikliklerin daha sık görüldüğü, ancak başağrısı gibi semptomlarla daha az karşılaşıldığı öne sürülmüştür. Şu an için OUAS’nun İİH için bir neden veya komorbidite olduğu kesin olarak bilinmemektedir.139
Ancak görsel şikayetleri bulunan OUAS’lu hastaların İİH açısından da incelenmesi önerilmektedir.15
6. 6. CPAP tedavisi ile ilişkili göz komplikasyonları
OUAS tedavisinde altın standart tedavi yöntemi sürekli pozitif basınçlı hava yolu tedavisi (CPAP) olup CPAP tedavisinin en sık görülen komplikasyonları nazal iritasyon ve kuruluk, cilt iritasyonu ve maske basısına bağlı cilt ülserasyonudur. Nazal iritasyon ve kuruluk genellikle nemlendiricilerle tedavi edilmektedir. Cilt iritasyonu ise maskenin daha iyi bir şekilde oturacak şekilde hastaya göre modifiye edilmesini gerektirir. Maskenin hava kaçırmasına bağlı olarak gözlerde de iritasyon ve çeşitli bulgular ortaya çıkabilmektedir. Stauffer ve ark.140 1984’de CPAP sonrası bakteriyel konjonktivitli bir olgu bildirmişlerdir. Ely ve Khorfan,141
CPAP sonrası ortaya çıkan ve tedavinin kesilmesiyle düzelen unilateral periorbital ödemli bir kadın olgu rapor etmişlerdir. Hasta detaylı değerlendirildiğinde orbita sağ üst kısmında sinüs ile ilişkili fraktür saptanmıştır. Harrison ve ark.142
ise CPAP tedavisi başlanmasıyla kornea ve ön segment komplikasyonu gelişen 3 OUAS’lu olgu bildirmişlerdir. Bakteriyel konjonktivitin direk olarak maskeden sızan havaya ya da bu hastalarda uyku süresince nazal pasajdan gözlere doğru yönlenen bakterilere bağlı geliştiği kesin olarak bilinmemektedir. Ayrıca CPAP tedavisinde göze doğru üfleyen hava nedeniyle ortaya çıkan kuru oküler yüzeyin, özellikle kontakt lens kullanıcılarında enfeksiyonlara yatkınlık oluşturabileceği de düşünülmektedir. Bu nedenle oküler komplikasyonlarla başvuran bu hastalarda maskede hava kaçağı olup olmadığını belirlemek önemlidir. Bunun yanısıra, FES ile OUAS yakın ilişkisi nedeniyle bu hastalardaki CPAP ilişkili oküler yüzey komplikasyonlarının gevşek göz kapağı zemininde de ortaya çıkabileceği düşünülmüştür. Maskenin yüze sıkıca oturtulduğunda, gevşek alt göz kapağı varlığı bu komplikasyonlara yatkınlık oluşturabilmektedir. Dolayısıyla bu hastalarda kuruluk açısından oküler yüzey lubrikasyonu önem kazanmaktadır. Yüksek riskli hastalarda, özellikle kontakt lens kullanıcılarında hasta veya Göğüs Hastalıkları uzmanı ile birlikte görüşülerek tedavi değişikliği (mandibula ilerletme cihazı ve çeşitli cerrahi prosedürler) gündeme gelebilmektedir. Bialasiewicz ve ark.143 da CPAP tedavisiyle ilişkili rekürren kornea erozyonu olup penetran keratoplasti uygulanan 2 olgu bildirmişlerdir. Fayers ve ark.144 kendi olgularından yola çıkarak OUAS’lu hastalarda CPAP tedavisinin rekürren kornea
erozyonunu reaktive edebileceğini öne sürmüşlerdir. Maske pozisyonunun düzeltilmesiyle de bulguların iyileşebileceği belirtilmiştir. Kadyan ve ark.’nın145
geniş kohortunda ise, OUAS’lu hastalarda oküler iritasyon semptomları ve kapak laksisitesinin daha sık görüldüğü belirtilirken CPAP tedavisiyle bu bulgularda iyileşme gözlendiği bildirilmiştir. Bu durum, uzun süreli CPAP kullanıcılarında maskenin daha iyi uygulanabilmesi ve sırtüstü yatış pozisyonunun yüzüstü yatışla ilişkilendirilen mekanik travmayı ortadan kaldırmasıyla açıklanmıştır. Dolayısıyla OUAS’lu hastalarda oküler semptom ve bulguların iyileşmesinde CPAP tedavisinin faydalı olabileceği öne sürülmüştür. Buna karşılık Hayırcı ve ark.146
CPAP tedavisinin OUAS’lu hastalarda oküler iritasyon, göz yaşı evaporasyonu ve konjonktivada skuamöz metaplaziyi arttırdığını bildirmişlerdir. Ayrıca CPAP tedavisiyle, tedavi öncesinde her iki gözde benzer olan bulgular sağ göz aleyhinde anlamlı değişiklik göstermiştir. Dolayısıyla uykuda yatış pozisyonu ve maske pozisyonunun değişmesi gibi faktörlerin detaylı incelenmesi gerektiği belirtilmiştir.
Bununla birlikte, OUAS’lu hastalarda 24 saatlik GİB takiplerinde dalgalanmalar görüldüğü, özellikle gece boyunca en yüksek GİB değerlerinin gözlendiği ve CPAP tedavisinin GİB’da daha fazla artışa yol açtığı bildirilmiştir.147 Bunun nedeni kesin olarak bilinmemekle birlikte, CPAP tedavisiyle ortaya çıkan santral venöz basınç (SVB) artışının aköz dışa akımına karşı direnci artttırdığı düşünülmektedir.148
Ancak ilk defa CPAP kullanan ve hiç CPAP kullanmamış iki ayrı OUAS’lu hasta grubunun karşılaştırmasında, CPAP tedavisinin noktürnal GİB etkilemediği bildirilmiştir.149
CPAP’ın SVB üzerine etkisi, hastanın hemodinamik durumuna, CPAP makine basınç ayarlarına ve intraabdominal basınca bağlıdır.150, 151
Bu nedenle düşük basınç ayarlarında (<14cmH2O) kullanılan CPAP tedavisinin GİB’nı etkilemeyeceği düşünülmüştür. Ayrıca, uzun dönem CPAP tedavisinde otoregülatuar nörohümoral kompansasyon mekanizmalarının devreye girmesi ve buna bağlı olarak glob kompliyansının artmasıyla GİB’da azalma görülebilir.152, 153
OUAS’lu hastalarda glokom gelişiminde GİB ilişkili risk faktörlerinin yanısıra inflamatuar etiyolojiden de bahsedilmektedir.12 Yakın zamanda yapılan bir meta-analizde uzun dönem CPAP tedavisinin CRP, TNFα gibi inflamatuar belirteçlerin serum düzeylerinde azalmaya yol açtığı