T.C. EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
ÇOCUKLARDA İNGUİNAL HERNİ ONARIMI SONRASI KRONİK AĞRI
DR.RUKEN YAĞMUR BULUTTEKİN
DANIŞMAN
PROF. DR.ELVAN ERHAN
İZMİR
T.C EGE ÜNİVERSİTESİ TIP FAKÜLTESİ ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
ÇOCUKLARDA İNGUİNAL HERNİ ONARIMI SONRASI KRONİK AĞRI
DR.RUKEN YAĞMUR BULUTTEKİN
DANIŞMAN
PROF. DR.ELVAN ERHAN
İZMİR
I
ÖNSÖZ
Bu çalışmanın konusu, yönlendirilmesi ve yazımı aşamasında yapmış olduğu katkılardan dolayı Prof. Dr. Elvan Erhan’a, Prof. Dr. Taner Balcıoğlu’na, Uzm. Dr. Cengiz Şahutoğlu’na teşekkürlerimi sunarım.
Bu çalışmada yardımcı olan tüm asistan arkadaşlarıma, uzmanlık eğitimim boyunca birlikte çalıştığım hemşire, teknisyen ve personel arkadaşlarıma teşekkür ederim.
Beni sürekli destekleyen sevgili aileme teşekkür ederim.
DR.RUKEN YAĞMUR BULUTTEKİN İZMİR
2020
II İÇİNDEKİLER ÖNSÖZ...I İÇİNDEKİLER . ……..……….II ÖZET ... IV ABSTRACT ... V ŞEKİLLER LİSTESİ ... VI KISALTMALAR LİSTESİ ...VII
1.GİRİŞ ... 1 2.GENEL BİLGİLER ... 3 2.1. AĞRI……..………..3 2.1.1.AĞRININ TANIMI...………...3 2.1.2.AKUT AĞRI...………..……….3 2.1.3.KRONİK AĞRI…...………...………3
2.1.3.1.CERRAHİ SONRASI KRONİK AĞRI………...4
2.1.3.2.CSKA SORUNUN BOYUTU……….4
2.1.3.3.CSKA MEKANİZMASI..……….……5
2.1.3.4.CSKA RİSK FAKTÖRLERİ………...6
2.1.3.AĞRININ DEĞERLENDİRİLMESİ………...………...……9
2.2.İNGUİNAL HERNİ………11
2.2.1.İNGUİNAL HERNİ TANIMI………..………..11
2.2.2.İNGUİNAL HERNİ SINIFLANDIRILMASI……..………..11
III
2.2.3.1.İNGUİNAL HERNİ AÇIK ONARIM……….11
2.2.3.2.İNGUİNAL HERNİ LAPAROSKOPİK ONARIM………12
2.2.4.İNGUİNAL HERNİ ONARIMINDA ANESTEZİ……….………12
3.GEREÇ VE YÖNTEM ... 13 4.İSTATİKSEL ANALİZ...13 5.BULGULAR ... 14 6.TARTIŞMA ... 16 7.SONUÇ ... 20 8.KAYNAKLAR ... 21 9.EKLER………..28
IV ÖZET
Cerrahi sonrası kronik ağrı (CSKA) cerrahi girişimden 3 ay sonra halen devam eden ağrı olarak tanımlanır. Prevalansı, cerrahinin tipine göre değişkenlik göstermektedir. Yetişkin olgularda CSKA insidansı; amputasyonlarda %50-85 arasında, torakotomi sonrasında %20-60 arasında, mastektomi sonrası %30, inguinal herni onarımı sonrası ise %10 olarak
bulunmuştur. Çocuk hastalarda yapılan çalışmalarda, CSKA insidansının daha düşük olduğu bildirilmiştir. Bunun nedeni olarak çocuklarda iyileşmenin daha hızlı, cerrahi prosedürlerin daha basit, kemik-tendon ve ligamentlerin daha esnek olması gösterilmiştir.
İnguinal herni onarımı erişkin yaş grubu kadar çocuklarda da sık uygulanan bir operasyon türüdür. Çocuklarda yapılan sınırlı sayıda çalışmada inguinal herni onarımı sonrası CSKA insidansı %2-5 olarak bulunmakla birlikte erişkinden (%10) daha düşük orandadır.
Çalışmamıza Üniversitemiz Çocuk Cerrahisi Anabilim Dalı Ameliyathanesi’nde inguinal herni onarımı planlanan 2-12 yaş arası 100 olgu dahil edildi. Tüm olgularda cerrahi girişim standard genel anestezi altında (%2-3 sevofluran ve 0.25 mcg/kg/dk remifentanil) gerçekleştirildi. İndüksiyonda 0.5 mg/kg ketamin IV ve 0.5 mg/kg deksametazon IV,
operasyon sonunda 15 mg/kg parasetamol IV uygulandı. Ayrıca operasyon bitiminde insizyon yerine lokal anestezik infiltrasyonu (1 mg/kg bupivakain) yapıldı. Ağrı postoperatif 1. ay, 2. ay ve 3.ayda değerlendirildi. Ağrının varlığı ve şiddetinin değerlendirilmesinde çocuk ile birlikte çocuğun bakımından sorumlu birinci derece yakınının doldurduğu Wong-Baker Face Skalası ve Vizüel Anolog Skala (VAS) kullanıldı.
Çalışmayı 76 olgu (63 erkek/23 kız) tamamladı. Olguların yaş ortalaması 5.3 yıl idi. Bu operasyonların 19’u laporoskopik, 57’si açık cerrahi olarak gerçekleştirildi. 41 olguda sağ taraf, 24 olguda sol taraf ve 11 olguda bilateral onarım uygulandı. 1. ay, 2. ay ve 3. ayda yapılan postoperatif ağrı değerlendirmesinde olguların hiç birinde ağrı bildirimi olmadı. Çalışmamızda pediatrik inguinal herni onarım sonrası CSKA gelişmemesinde perioperatif multimodal analjezi yaklaşımının önemli rol oynadığı kanısına varıldı.
V ABSTRACT
Chronic postsurgical pain (CPSP) is defined as ongoing pain 3 months after surgery. Its prevelance varies in different surgical types. The prevelance of adult CPSP is between 50% - 85% after amputations, between 20% - 60% after thoracotomy, 30% after mastectomy, 10% after inguinal hernia repair. Studies in children have reported a lower incidence of CPSP in this group of patients. The reason for this was considered as faster healing in children, simpler surgical procedures, and less damage due to bone, tendon and ligaments being more flexible.
Inguinal hernia repair is a common type of operation that is used in children as well as in adults. In a limited number of studies in children, the incidence of CPSP after inguinal hernia repair is 2-5%, which is lower than that of the adults.
In our study, 100 children (aged between 2 and 12 years) underdoing inguinal hernia repair in the Department of Pediatric Surgery, Ege University were included. The surgical procedures were performed under standard general anesthesia (2-3% sevoflurane and 0.25 mcg/kg/min remifentanil) in all cases. Ketamine 0.5 mg/kg IV and dexamethasone 0.5 mg/kg IV were administered at induction and parasetamol 15 mg/kg IV was given at the end of the operation. In addition, local anesthetic (bupivacaine 1 mg/kg) was infiltrated at the operation site at the end of the operation. Pain assessment was performed at postoperative 1st month, 2nd month and 3rd months. The Wong-Baker Face Scale and Visual Anolog Scale (VAS), in which the child filled with the first degree relative responsible for the child's care, were used to assess the presence and severity of pain.
76 cases (63 boys/23 girls) completed the study. Their mean age was 5.3 years. 19 of these operations were performed laparoscopically and 57 were open surgery. Right side in 41 cases, left side in 24 cases and bilateral repair in 11 cases were performed. In the
postoperative pain assessments performed at the 1st, 2nd, and 3rd months, none of the children reported any pain.
We concluded that peri-operative multimodal analgesia might be an important factor for the absence of CPSP in children undergoing inguinal hernia repair in our study.
VI
ŞEKİLLER LİSTESİ
ŞEKİL 1 Vizüel Analog Skalası 10
ŞEKİL 2 Sayısal Derecelendirme Ölçeği 10
ŞEKİL 3 Wong-Baker Yüz Skalası 10
ŞEKİL 4 Ağrı Anketi Olgularının Akış Şeması 14
ŞEKİL 5 Hastaların Demografik Verileri 15
VII
KISALTMALAR CSKA : Cerrahi Sonrası Kronik Ağrı
VAS : Görsel Analog Skalası
IASP : Uluslararası Ağrı Araştırmaları Derneği NRS : Sayısal Değerlendirme Skalası
NMDA : N-Metil D-Aspartat
NRS : Sayısal Değerlendirme Skalası USG : Ultrasonografi IV : İntravenöz Mg : Miligram Mcg : Mikrogram Kg : Kilogram Dk : Dakika M : Metre Cm : Santimetre Mm : Milimetre
BMI : Vücut Kitle İndeksi BSA : Vücut Yüzey Alanı SS :Standart Sapma Min : Minimum Max: Maximum
1
1. GİRİŞ
Cerrahiden sonrası kronik ağrı (CSKA) cerrahi girişimden en az 3 ay sonra insizyon yerinde devam eden veya yeniden ortaya çıkan ağrı olarak tanımlanmakta, medikal önemi olan bir klinik durum olarak kabul edilmektedir (1,2).Yetişkinlerde CSKA insidansı cerrahi işlemin tipine göre değişmekle birlikte amputasyonlarda %50 ile %85 arasında, torakotomi sonrasında %20 ile %60 arasında, mastektomi sonrası %30, inguinal herni onarımı sonrası %10 şeklinde bildirilmektedir (3-9). Erişkinlerde CSKA gelişimi konusunda önemli risk faktörleri preoperatif ağrı, cerrahi girişim tipi, cerrahi sırasında sinir hasarı, akut postoperatif ağrının şiddeti ve psikososyal faktörler şeklinde ortaya konmuştur (1). Etyolojisi hakkında sınırlı bilgi olmakla birlikte nosiseptif ve ön planda nöropatik ağrının bir kombinasyonu olarak değerlendirilmektedir (10).
Pediatrik olgularda akut postoperatif ağrı geniş ve detaylı çalışılmış olmakla birlikte çocuklarda CSKA gelişimine ilişkin sınırlı sayıda yayın mevcuttur. Özellikle çocuklarda CSKA prevalansı ve risk faktörleri, genel özellikleri ve ağrının çocukların günlük aktivitelerine ilişkikisi konularında yayınların azlığı dikkat çekicidir (11-14).
Çocuklarda yapılan bazı çalışmalarda, bu grup olgularda operasyon sonrası kronik ağrı insidansının erişkinlere göre daha düşük olduğu bildirilmiştir. Bunun nedeni olarak çocuklarda iyileşmenin daha hızlı olması, cerrahi prosedürlerin daha basit olması, kemik-tendon ve ligamentlerin daha fleksibl olması nedeniyle daha az zarar görmesi gibi faktörler düşünülmüştür (6,15-17).
Çocuklarda major cerrahi sonrası CSKA gelişme oranı %10-20 olarak bildirilmekte, bu girişimlerin çoğunluğunu ortopedik girişimler ve toraks cerrahisi oluşturmaktadır (11,12). Günübirlik minör cerrahi girişimlerden (ortopedik, ürolojik girişimler ve genel cerrahi işlemleri) sonra ise bu oranın majör girişimlerden daha düşük olduğu (%4-6) bildirilmektedir (13).
Çocuklarda cerrahiden sonra ağrının devam etmesi hem çocuk, hem ailesi için sosyal ve emosyonel sonuçlarla birlikte yaşam kalitesini olumsuz etkilemektedir. Ağrısı olan
çocuklar yemek yeme, oyun oynama, hareket etme gibi normal günlük aktivitelerinde zorluk yaşamakta ve bu nedenle sosyal izolasyon, okul devamsızlığı, okul ve spor yaşamlarındaki başarıda düşüş gibi risklerle karşılaşmaktadır (18-20). Yine çocukta ağrı
2 depresyon, anksiyete, uyku bozukluklarına predispozisyon yaratmaktadır (21-23). Çocuk olguların geçirdikleri cerrahi girişimler potansiyel olarak riskli bir popülasyonu
oluşturmaktadır (13).
İnguinal herni onarımı erişkin yaş grubu kadar çocuklarda da sık uygulanan operasyonlardan biridir. Erişkinlerde inguinal herni onarımı sonrasında kronik ağrı (%10) hastaların küçük bir grubunda yaşam kalitesini olumsuz etkileyebilmektedir. Çocuklarda yapılan sınırlı sayıda çalışmada inguinal herni onarımı sonrası CSKA erişkinlere kıyasla daha düşük bir oranda (%3-%5) bildirilmektedir. Ancak bu çalışmaların retrospektif anket
çalışmaları şeklinde olması dezavantaj oluşturmaktadır (6,17,24).
Bu prospektif çalışmada üniversitemiz Çocuk Cerrahisi Anabilim Dalı’nda 2-12 yaş arası inguinal herni operasyonu geçiren olgularda CSKA insidansını belirlenmeyi amaçladık.
3 2.GENEL BİLGİLER
2.1.AĞRI
2.1.1.AĞRININ TANIMI
Ağrı, Uluslararası ağrı araştırmaları grubu (IASP) tarafından, vücudun herhangi bir yerinden başlayan, organik bir nedeni olan veya olmayan, kişinin geçmişteki deneyimleri ile ilgili, sensoryal, emosyonel ve hoş olmayan bir duygu olarak tanımlanmıştır (25).
Yapılan tanımlara göre ağrı, bir duyum ve hoşa gitmeyen yapı olduğu için özneldir. Birçok faktör (cinsiyet, din, dil, ırk, sosyokültürel çevre...) ağrı eşiğini, dolayısıyla da ağrılı uyarana tepkiyi belirler. Duysal (ağrının yeri ve şiddeti), duygusal (deneyim, ne kadar kötü) ve bilişsel (önceki deneyimlere dayanarak acının yorumlanması, korku ve endişe yaratması, acıdan kaynaklanan tehdite karşı tepki verilmesi) parçalardan oluşan bir deneyimdir (26).
2.1.2.AKUT AĞRI
Akut ağrı, bir kimyasal, termal veya mekanik uyarana normal olarak öngörülen fizyolojik cevaptır. Nosiseptörlerin doku hasar bölgesinde aktivasyonundan kaynaklanır. Bu tip ağrı genellikle ameliyat, travmatik yaralanma, doku hasarı ve inflamatuar sürece eşlik eder. Kendini sınırlar ve günler ile haftalar arasında ortadan kalkar, ancak iyileşme uzadıkça ağrı uzun süre kalabilir (27).
Akut postoperatif ağrı insizyon, dokuların traksiyonu ve hasarı ile oluşur (28). Akut postoperatif ağrı, hastalar için cerrahi sürecin en önemli kısmıdır. Günümüzde cerrahi girişim geçiren olguların %80 kadarında postoperatif yeterli analjezi sağlanamamaktadır. Bu yetersiz ağrı tedavisi çok sayıda faktör nedeniyle ortaya çıkmakla birlikte asıl nedeninin daha çok bilgi ve planlama eksikliği olduğu belirtilmiştir (29).
2.1.3.KRONİK AĞRI
Kronik ağrı, akut hastalığın seyrinden daha uzun süren veya iyileşme için yeterli süre geçmesine rağmen devam eden ağrıdır; iyileşme dönemi 1 ile 6 ay sürebilir (30). Kronik ağrı, başka bir sağlık sorununun belirtisi yerine, hastalık olarak görülebilir. Fiziksel, çevresel ve psikolojik faktörler kronik ağrının algılanmasını etkileyebilir. Kronik ağrı kendiliğinden yok olmaz ve tedavisinde multidisipliner bir yaklaşım gerektirir (31).
İnsan yaşamı boyunca en sık disabilite nedeni kronik ağrıdır. Hastaların tıbbi bakım almasına ve yaşam kalitesinin bozulmasına yol açan en önemli sebeptir (32).
4 Akut ağrı ile karşılaştırıldığında kronik ağrının fizyolojisi daha az anlaşılmıştır. Kronik ağrıyı açıklamak için çeşitli teoriler öne sürülmüştür. Tüm teorilerdeki ortak ana tema santral sinir sisteminde ve daha az ölçüde olmak üzere periferik sinir sisteminde sensitizasyon sürecidir (33).
2.1.3.1.CERRAHİ SONRASI KRONİK AĞRI
CSKA, IASP’ye göre operasyon sorası başka nedenlerle açıklanamayan (hastalık nüksü, enflamasyon vb) 2 ayı geçen ağrıdır (34). Başka bir tanıma göre CSKA; önceden sorun olmaması ve ameliyat sonrası komplikasyon gelişmemesi halinde cerrahiden 3 ay sonra devam eden ağrı olarak tanımlanır (12). Bazı araştırmacılar bu süreci yetersiz bulmakta 6 aylık sürecin daha doğru olduğunu ileri sürmektedir (29).
CSKA tanısı için ağrının cerrahiden sonra gelişmesi ve öncesinde mevcut olan bir sorunun devamının sözkonusu olmaması gereklidir (1). İlk olarak 1998 yılında Crombie ve ark. (35) tarafından yayınlanan makalede CSKA gündeme gelmiştir. Bu makaleden sonra CSKA ile ilgili daha çok makale yayınlanmıştır (3-9). Yapılan çalışmalarda CSKA görülme sıklığı problemin önemini göstermektedir. İnsidansın fazla olması nedeniyle CSKA,
hastaların yaşam kalitesini düşürmekle birlikte ekonomik sorunlara da yol açmaktadır (36).
2.1.3.2.CSKA SORUNUN BOYUTU
CSKA görülme insidansı üzerinde etkili çeşitli faktörler bulunmaktadır. Yapılan çalışmalarda CSKA gelişmesinin cerrahinin tipine göre değişkenlik göstermekle birlikte yaygın olduğu görülmektedir (36).CSKA, büyük ameliyatlardan (amputasyon, kalça protezi) sonra görüldüğü gibi küçük prosedürlerden (herni onarımı, vazektomi) sonrada ortaya
çıkabilir (37).
Yetişkin olgularda CSKA insidansı yaklaşık olarak amputasyonlarda %50-85 arasında, torakotomi sonrasında %20-60 arasında, mastektomi sonrası %30, inguinal herni onarımı sonrası %10 olarak bulunmuştur (2,3).
Pediyatrik olgularda ise CSKA gelişme riski daha düşük bildirlmektedir (6, 16, 17, 24). Batoz ve ark. (11) pediatrik olgularda yaptıkları çalışmada CSKA insidansını ortopedik cerrahilerde %13, torakotomi sonrası %22.7 bulmuştur. Spinal cerrahi geçiren pediatrik hastalarda yapılan çalışmalarda ise bu oran %11-%54 arasında belirtilmiştir (38,39). İnguinal herni onarımı sonrası CSKA insidansı ise %2-5 olarak saptanmıştır (6,16,17).
5 2.1.3.3.CSKA MEKANİZMASI
CSKA' nın etiyolojisi ve mekanizması belirsizdir. Aynı operasyonu geçiren
hastalarda ağrı gelişiminde farklı mekanizmalar rol oynayabilir. Örnek olarak alt ekstremite ampütasyonu geçiren hastalarda fantom ağrı ve güdük ağrısı mekanizmaları farklıdır (40).
Perioperatif sinir hasarı nöropatik ağrının gelişiminde önemli bir rol oynasa da, nosiseptif ve inflamatuar süreçler de kronik bir ağrı durumunun başlaması ve sürdürülmesinde rol oynar (10).
CSKA’da artmış ağrı hassasiyeti, inflamasyon ve doku hasarıyla meydana
gelmektedir. İnflamatuar mediatörlerin salınmasıyla birlikte nosiseptörlerin eşiğinde azalma meydana gelmektedir (periferik sensitizasyon). Santral sinir sistemi nöronlarında artmış eksitasyon normal sensoriyel uyarılara artmış yanıta neden olmaktadır (santral sensitizasyon) (37).
Nöropatik mekanizmalar hastalık sırasında hem periferik hem de merkezi sinir sistemi patofizyolojisinde rol alır (41).
CSKA ‘ya neden olan mekanizmalar aşağıda belirtilmiştir:
Cerrahi sinir hasarı
CSKA periferik sinirlerin cerrahi yaralanmasından kaynaklandığı savunulmaktadır (37). Hastalarda sık olarak tanımlanan hiperaljezi ve allodini nöropatik ağrının
karakteristiğidir. Ağrısız bir aralıktan sonra ağrının gecikmiş gelişimi de nöropatik etiyoloji ile tutarlıdır. Sinir hasarının patofizyolojisinde artan sodyum kanal ekspresyonu, ektopik elektriksel aktivite tanımlanmıştır (10).
CSKA gelişmesinde operasyon sırasında major sinir hasarı önemli rol almaktadır. İnterkostal sinir hasarının torakotomi sonrası kronik ağrının önemli bir nedeni olduğu varsayılmıştır.Cerrahi sonrası geç dönem elektromiyografi bulgularına göre interkostal sinir iletiminde % 50-100’ e kadar hasarlanma izlenmiştir (42). Elektriksel uyarıya sensoriyel eşik ve somato-sensoriyel uyarılmış yanıtlardaki görülen değişikliklerde sinir hasar derecesi ile kronik ağrının şiddetinin birbiriyle bağlantılı olduğu görülmektedir (43). Yapılan bazı çalışmalar; torakotomi sırasında kaburga retraksiyonu yapılan hastalarda interkostal sinir hasarı olduğunu göstermektedir. Hasar çeşitli seviyelerde ortaya çıkabilir ve doğrudan basınç, iskemi ve gerilmenin bir sonucu olarak kaynaklanabilir (42).
6 Klinik pratikte, CSKA birçok hastada nöropatik ağrı şeklinde görülmektedir. Batoz ve ark. (11) pediatrik olgularda yaptığı çalışmada çeşitli cerrahilerde kronik ağrıyı %11 olarak bulmuştur. Bu olguların %4’ ünde ciddi CSKA gelişmiştir ve bunların çoğunluğu (%64.3) nöropatik kökenli olduğunu göstermiştir (11).
Nöronal plastisite ve ağrı
Hem periferik hem de merkezi nöroplastik değişiklikler, CSKA' nın beklenen yara iyileşme süresinin ötesinde olduğunu açıklayabilir. Periferik ve merkezi sensitizasyon, N-metil D aspartat (NMDA) reseptörünün aktivasyonu dahil olmak üzere birçok mekanizma nöroplastisiteye katkıda bulunur (10).
Periferik sinir hasarını hemen güçlü bir inflamatuar yanıt takip eder. Sanral sinir sistemi makrofaj benzeri mikroglia hücresi nöropatik ağrı durumlarında anahtar bir oyuncu olarak tanımlanmıştır. Aktif mikroglia proenflamatuar sitokinlerin seviyelerinde artışlara yol açar. Bu sitokinler, dorsal boynuz nöronlarını doğrudan duyarlılaştırarak mekanik allodini gibi nöropatik ağrı semptomlarına katkıda bulunur. Schwann hücreleri tarafından yaralanma bölgesinde salınan büyüme faktörleri, nosiseptörleri sensitize eder (44). Birçok protein (kinazlar gibi) transkripsiyonunda daha uzun süreli değişiklikler meydana gelir (10).
İnen inhibitör modülasyonunun azaltılması ve inen eksitasyonun arttırılması gibi önemli ağrı yollarında da uzun süreli değişiklikler meydana gelir (10).
Çocuklarda santral sinir sistemi gelişim sürecinde olduğu için yüksek düzeyde plastisiteye sahiptir (45).
2.1.3.4.RİSK FAKTÖRLERİ
Yetişkinlerde cerrahi sonrası akut ağrının kronik ağrıya geçişle ilgili geniş bir literatür olmasına rağmen, bu konuda pediatrik çalışma daha az yayınlanmıştır. CSKA risk faktörlerinin tanımlanması ve gerekli önlemlerin alınması önemlidir. Yetişkinlerde olduğu gibi, çocuklarda CSKA 'ya geçişin genetik, cinsiyet, ameliyat öncesi ağrı, uyku, anksiyete ve ağrı katastrofisi gibi çocuk faktörlerini içeren bir biyopsikososyal modeli takip ettiği
düşünülmektedir.Ancak çocukların ağrısına ilişkin faktörlerde ebeveyn bilişsel değerlendirme ve ağrının ebeveynde oluşturduğu olumsuz yaklaşım gibi özellikler de vardır (46,47).
7 Demografik faktörler
Erişkinlerde yapılan meme cerrahisi ve herni onarımı çalışmalarında, yaşın artışı ile CSKA riskinin azaldığı görülmektedir. Mastektomi sonrası CSKA 30-49 yaş grubu içerisinde %65, 50-69 yaş grubu içerisinde %40, 70 yaş üzeri yaş grubu içerisinde ise %26 bulmuşlardır (48). Herni onarım sonrası CSKA 40 yaşın altında % 58, 60 yaşın üzerindeki hastalarda %14 bulunmuştur (49).
Pediatrik olgularda CSKA gelişme riski ise daha düşük oranda bulunmuştur.
Kristensen ve ark. (50) CSKA insidansını torakotomi sonrası 0 ile 6 yaş %3, 7 ile 12 yaş arası çocuklarda % 19, 13 ile 25 yaş arası çocuklarda % 28 oranında kronik ağrı bildirmiştir.
Erişkinde yapılan çalışmada inguinal herni onarımından sonra kronik ağrı ile ilişkili tanımlanan bir dizi risk faktörü (genç yaş, ameliyat öncesi ağrı varlığı ve rekürrens herni gibi) içinde artan vücut kitlesi ile daha fazla ağrı bağlantısının cerrahi girişim sırasında ilioinguinal siniri tanımlamakta zorluk ile ilişkili olabileceği düşünülmektedir (49).
Çocuklarda yapılan bazı çalışmalarda ise yaş ve cinsiyet ile CSKA gelişiminde düşünülenin aksine anlamlı ilişki bulunamamışlardır (12).
Psikososyal faktörler
Erişkinlerde yapılan çalışmalarda psikososyal faktörlerin ağrı üzerine etkisiyle ilgili birçok yayın mevcuttur. Meme cerrahisi yapılan hastalarda cerrahi sonrası 30 günlük sürede ağrı görülmesinde anksiyetenin etkili olduğu bildirilmiştir (51).
Erişkin hastalarda psikososyal faktörlerin ağrı üzerine etkisi ile ilgili çok yayın bulunmaktadır. Erişkinlerden farklı olarak çocuklarda psikososyal çerçeve, ebeveynlerin çocuklarının ameliyattan sonra iyileşmesinde oynadığı rolü de içerir. Özellikle ebeveynlerin çocukların ağrısındaki biliş ve davranışları, çocukların ağrı deneyimini etkiler. Rabbitts ve ark
.
(47) hem çocuk hem de ebeveyn faktörlerini incelemiş ve ebeveynin ağrıya ilişkin olumsuz düşüncelerinin çocukta CSKA gelişiminde etkili olabileceğini bildirmiştir. Page ve ark. (52) ameliyattan sonraki günlerde ebeveynin ağrıile ilgili olumsuz düşüncelerinin çocukta ameliyattan bir yıl sonraki ağrı şiddetini etkilediğini göstermiştir. Connelly ve ark. (46)postoperatif uzun dönem ağrı kontrolünde, preoperatif anksiyetenin yüksek olması ve ağrıyla başa çıkmada yetersizliğin sonucu olumsuz etkilediğinin bildirmiştir.
8 Genetik faktörler
Genel popülasyonda fizyolojik nosiseptif ve klinik ağrıya duyarlılık bireyler arası değişkenlik gösterebilir. Bu durum CSKA gelişme riski olan hastaların tanımlanmasına izin verebilecek önemli bir araştırma alanını temsil eder. Bazı polimorfizmler, değişken ağrı duyarlılığı veya opioid yanıtı ile ilişkilendirilmiştir. Bu durum opioidlere daha yüksek yanıt ile ilişkili olan kızıl saçlı kadınlarda katekolamin-O-metiltransferaz polimorfizmi ve
melanokortin-1 reseptör gen polimorfizmi için geçerlidir (53).
Preoperatif ağrı
Preoperatif ağrı CSKA gelişiminde risk faktörü olabilmektedir (37). Herni onarımında da bu risk bulunmaktadır (54).
Preoperatif ağrının şiddeti, ameliyatın türüne bakılmaksızın, CSKA ile ilişkili görülmektedir. Doku yaralanması ile uzun süreli ağrı duyarlılığının tanımlanması, preoperatif ağrının CSKA üzerindeki etkisini açıklayabilir. Bu nedenle, tekrarlayan ameliyat öyküsü olan hastalar CSKA önlenmesine özel dikkat gerektirebilir (53).
Preoperatif ağrı varlığının CSKA için risk faktörü olabileceği bildirilmektedir. Connelly ve ark.(46) pediatrik hastalarda preoperatif ağrı ile ameliyat sonrası ağrı arasında anlamlı ilişki bulmakla birlikte Rabbitts ve ark.(47) yaptığı çalışmada bu sonuca
ulaşamamıştır.
Akut postoperatif ağrı
Erişkinlerde yapılan çalışma CSKA gelişiminin akut postoperatif ağrı şiddetiyle ilişkisini göstermiştir. Postoperatif ağrı torakotomi, herni onarımı, mastektomi, total kalça replasmanından sonra gelişen kronik ağrı için risk faktörüdür (2,55-57).
Bölgesel anestezi teknikleri, ağrılı uyaranının merkezi sinir sistemine ulaşmasını önleyerek CSKA' nın önlenmesinde potansiyel avantajlar sunar (13).
Cerrahi faktörler
CSKA gelişmesi ile cerrahi süre, cerrahi teknik, insizyonun özelliği, cerrahın deneyimi arasında ilişki olduğu gösterilmiştir. Operasyon süresi 3 saat üzerinde olan hastalarda CSKA daha fazla görülmüştür (58).
9 Meme cerrahisi sonrası CSKA gelişimi deneyimi az olan cerrahi ekipte daha fazla görülmüştür. Yapılan bazı çalışmalarda hastanın radyoterapi ve kemoterapi alması CSKA riskini arttırabileceğini bulunmuşlardır (59,60).
Anestezi ve analjezi
İnflamasyon nedeniyle oluşan periferik sensitizasyonun azaltılması, santral
sensitizasyona bağlı sekonder hiperaljezinin azaltılması,akut postoperatif nöropatik ağrının etkin tedavisi CSKA’ yı azaltmaktadır (61).
Yapılan çalışmalarda ketamin, esmolol, lidokain ve deksmedetomidin içeren adjuvan ajanların kullanımı, postoperatif opioid tüketiminin azaltılmasında ve CSKA' nın gelişme riskini azalttığı gösterilmiştir (62-64). Özellikle ketamin, azot protoksit ve metadon gibi NMDA antagonistlerinin CSKA' nın önlenmesinde yararlı olduğu gösterilmiştir. Perioperatif dönemde pregabalin ve gabapentin gibi yardımcı ilaçların kullanılmasının, cerrahi tarafından indüklenen duyarlılığı azalttığı ve postoperatif ağrıyı azalttığı düşünülmektedir (65).
Perioperatif dönemde, cerrahi alanda lokal anestezlerin kullanımı, ameliyat sonrası akut ciddiyetini ve CSKA riskini azaltmaya yardımcı olabilir. Primer-sekonder nosisepsiyon ve hassaslaşmayı önlemek için preoperatif, intraoperatif ve postoperatif dönemde lokal ve rejyonel anestezi ile diğer analjezik ajanlar kombine edilmelidir (63).
2.1.5. AĞRININ DEĞERLENDİRİLMESİ
Ağrı değerlendirmesi, muayenenin önemli bir parçasıdır ve “beşinci vital bulgu” olarak tanımlanmaktadır (66). Pediatrik olgularda ağrı değerlendirme araçlarının yetersizliği nedeniyle ağrıyı tanımlamak ve tedavi etmek zordur. Altı yaşından küçük çocuklar için, ağrıyı değerlendirmede davranışsal ağrı ölçeklerine gereksinim vardır. Davranışsal ağrı ölçekleri, ağrıyı değerlendirmek için çocuğun gözlemlenmesini dayanır. Bazı ölçümlerde ağrıyı tespit etmek için fizyolojik varyasyonlar kullanır. Bununla birlikte açlık, korku ve endişe gibi durumlarda da yüz ifadeleri, bedensel hareketler ve fizyolojik değişiklikler görülebilir. Bu skalaların çoğu güvenilir ve kullanımı önerilmektedir, ancak kullanımları için özel koşullar vardır (67-69). İdeal ağrı değerlendirme aracı hassas ve objektif olmalı; kendi içinde tutarlı, güvenilirliği iyi ve geçerli olmalı, çocuklarda kolay uygulanabilmelidir (68).
Ağrının ölçmünde kişi bildirimine dayalı ve gözlemsel olmak üzere iki tür ölçüm kullanılır. Kişi bildirimine dayalı ağrı değerlendirme skalaları bilişsel ve dil becerisi gerektirmesi nedeniyle 6 yaşından sonra güvenilirdir (67-68, 70).
10 Vizüel Analog Skalası (VAS): Kişi bildirimine dayalı ağrı değerlendirmesinde altın
standart kabul edilen ve onay almış bir ölçektir (69).Ağrı şiddeti, “ağrı yok” (0 değeri) ve “hayal edilebilecek en kötü ağrı” (10 cm) ile değerlendirilir (71).
Şekil 1: Vizüel Analog Skalası (72)
Sayısal derecelendirme skalası (NRS): Çocuğun bu ölçeği kullanması için sayısal
değerleri ve ağrı şiddetinin nasıl yazabileceğini bilmesi gerekmektedir (69). Başlangıç noktası 0 (ağrısız) ve son nokta 10 (hayal edebileceğiniz en kötü ağrı) olan sayısal bir ölçektir (73).
Şekil 2: Sayısal derecelendirme skalası (74)
Sözel değerlendirme ölçeği: Bu ölçek, 4 puanlık bir derecelendirme ile farklı ağrı şiddetini tanımlayan sıfatlar içerir: 0: ağrı yok; 1: hafif; 2: orta; 3: şiddetli. Ölçek 8 yaşından büyük çocuklar için geliştirilmiştir (69).
Yüz skalası: Bu skalada 0 ile 5 arasındaki resimlerden uygun olanı seçilmesi istenir.
Wong-Baker yüz skalası ise 0 ile 10 arasında verilen numaralarla değerlendirilir (73).
11 2.2. İNGUİNAL HERNİ
2.2.1.İNGUİNAL HERNİ TANIMI
İnguinal herni, peritoneal kese ve içeriğinin inguinal kanalın içinden geçerek inguinal bölge veya skrotumdan protrüze olmasıdır (76). Processus vaginalis'in eksik obliterasyonu, infant ve çocuklukta inguinal herni oluşmasına neden olur (77). Daha az olarak inguinal herni, karın duvarında anormal bir defektten (örneğin: femoral herni) veya peritonun zayıf bir
noktasından (örneğin, direkt inguinal herni) kaynaklanır (78).
2.2.2. İNGUİNAL HERNİ SINIFLANDIRILMASI
İndirekt inguinal herni: Annulus inguinalis profundusun genişlemesi yoluyla peritoneal kese ve içeriğinin inguinal kanal içine uzanması ile oluşur (79). A.epigastrica inferior’un lateralinden geçer (80).Çocuklarda en sık görülen tiptir. Omentum, bağırsak, over ve fallop tüpünü içerebilir (81).
Direkt inguinal herni: Peritoneal kese ve içeriğinin inguinal kanalın arka duvarının zayıflaması veya arka duvarda bulunan açıklıktan geçmesi ile oluşur (79). Direkt inguinal herni a.epigastrica inferiora medial olarak uzanır (77). Direkt inguinal herni çocuklarda nadir görülür ve genellikle indirekt inguinal herni onarımını izler (80).
Femoral herni: Çocuklarda inguinal ligamanın inferiorunda ve femoral arterin medialinde olan hernilerdir. Çocuklarda femoral herniler nadir görülür (82).
2.2.3.İNGUİNAL HERNİ TEDAVİSİ
İnguinal herninin kesin tedavisi cerrahi onarımdır. Onarımın zamanlaması fıtığın azaltılabilir olup olmamasına bağlıdır. Ek olarak, inkarsere herniler, herni kesesi içeriğinin strangulasyonu önlemek için olabildiğince çabuk azaltılmalıdır. Manuel redüksiyon veya cerrahi redüksiyon yapılır. Manuel redüksiyonun başarısız olduğu vakalarda fıtık cerrahi olarak azaltılmalıdır (78).
2.2.3.1 İNGUİNAL HERNİ AÇIK ONARIM
Herni kesesinin diseksiyonu ile yapılan inguinal explorasyon ve patent vaginalisin yüksek ligasyonu standart tedavi olmuştur (83). Operasyon alt karın derisi kıvrımı boyunca, dış inguinal halkanın hemen önünde, pubik supine bir cm lateral olarak 2 cm'lik bir insizyon ile yapılır. Herni kesesi diseksiyonu yapılır. Kesenin boynuna, iç halkaya yakın konstriktor düğüm yerleştirilir. Karın duvarı tabakaları kapatılır (84).
12 2.2.3.2.İNGUİNAL HERNİ LAPAROSKOPİK ONARIM
Pediatrik inguinal herni tanısında ve tedavisinde 1990'lardan bu yana laparoskopi kullanılmaktadır (85). Çocuklarda laparoskopik onarım, yetişkin pratiğinde savunulan intra ve ekstraperitoneal mesh tipi onarım ile karşılaştırıldığında daha basitçe iç halka tamir edilir. Prosedürün görece sadeliği ve tipik olarak hastaların küçük olması, doğrudan karın duvarından geçirilen portların ve dikişlerin daha küçük kullanılmasına izin verir (86).
Umblical insizyon uygulandıktan sonra insuflasyon yapılıp port takılır (87). İç
halkanın yukarısına karşılık gelecek şekilde 2 mm bir insizyon yapılır. Atılan dikiş ile iç halka oblitere edilir ve sonra bağlanır.Umblikal insizyon süture edilir ve inguinal insizyondaki cilt strip kullanılarak kapatılır (86).
2.2.4.İNGUİNAL HERNİ ONARIMINDA ANESTEZİ
İnguinal herni onarımı geçiren infantların ve çocukların çoğunluğu genel anestezi gerektirir. İstisna olarak prematürelerde spinal anestezi ile herni onarımı yapılabilir (88).
Rejyonal yöntemler genellikle genel anesteziyi desteklemek ve postoperatif analjezi sağlamak için kullanılır. En sık kullanılan kaudal anestezi ve bölgesel sinir bloklarıdır (88).
Çocuklarda inguinal herni onarımı sırasında bölgesel ve lokal anestezi kullanımı postoperatif analjezi sağlamak için tasarlanmıştır. Bir çocuğun lokal veya bölgesel anestezi altında inguinal herni onarımı geçirmesi çok düşük bir ihtimaldir. Bunun bir istisnası, epidural veya spinal anestezi gibi bölgesel anestezi altında herni onarımı geçirebilecek kistik fibrozlu
ve ciddi akciğer hastalığı olan büyük çocuk olabilir (88).
Bölgesel sinir blokları genellikle genel anestezi indüksiyonundan sonra
gerçekleştirilir. Kaudal anestezi daha yaygın olarak bir anestezi uzmanı tarafından yapılırken, ilioinguinal / iliohipogastrik blok cerrah ya da anestezi uzmanı tarafından gerçekleştirilebilir. (87). İnfiltrasyon işleminin kör olması nedeniyle, bu bloğun başarı oranı yaklaşık %70-80'dir. Başarı oranı ve prosedürün güvenliği ultrasonografi (USG) kullanılarak arttırılabilir. Bu strateji ile daha az anestezik ajan ve analjezik kullanımı ile sonuçlanır. USG insizyondan önce blok gerçekleştirme olanağı sağlayarak preempitif analjezi sağlar (89). Diğer yöntem ise herni onarımı sırasında, cerrah lokasyonu doğrudan görüp sinirlere yakın lokal anestezik enjeksiyonu uygulamasıdır. Bu yaklaşımın tek dezavantajı, insizyon yapılana kadar bloğun başlangıcındaki gecikmedir. Aynı anda hem ilioinguinal hem de iliohipogastrik sinirin proksimal bloğu ile optimum analjezi sağlanır (88).
13 3. GEREÇ VE YÖNTEM
Bu prospektif çalışma Ege Üniversitesi Tıp Fakültesi Hastanesi Klinik Araştırmalar Etik Kurulu 18-6/31 numaralı onayı ile yapıldı. Çalışmaya, Ege Üniversiresi Tıp Fakültesi Çocuk Cerrahisi Anabilim Dalında 01.08.2018 -01.04.2019 tarihleri arasında genel anestezi altında inguinal herni onarımı yapılan 2-12 yaş arası 100 olgu alındı. Hastaların demografik verileri, medikal/cerrahi öyküleri, anestezi tipi, postoperatif analjezi yöntemi kaydedildi.
Çalışmaya katılan tüm olgularda cerarahi girişim standard genel anestezi altında yapıldı. Anestezi indüksiyonunda 0.5 mg/kg ketamin ve 0.5 mg/kg deksametazon IV, anestezi idamesinde %2-3 Sevofluran ve 0.25 mcg/kg/dk remifentanil IV infüzyonu uygulandı.
Operasyon sonunda postoperatif analjezi amacıyla 15 mg/kg parasetomol IV verildi ve 1 mg/kg %0.25 bupivakain yara yerine infiltre edildi. Postoperatif ağrı değerlendirildi ve gereğinde ek analjezik uygulandı. Bu amaçla metamizol 15 mg/kg IV kullanıldı, ağrının kontrol altın alınamadığı olgularda meperidin 0.5 mg/kg IV uygulandı.
Ağrının varlığı ve şiddetini çocuk ile birlikte çocuğun bakımından sorumlu birinci derece yakını değerlendirdi. Operasyon öncesi birinci derece yakınına Wong-Baker Faces ve VAS skala örnekleri verildi ve değerlendirme hakkında bilgilendirme yapıldı. 8 yaş altı çocuklarda ağrı değerlendirmesi Wong Baker Faces skalası kullanıldı. 8 yaş üstü çocuklarda VAS kullanıldı.
Olguların cerrahi sonrası 1.ay, 2.ay ve 3.ayda ağrı ve ilişkili değerlendirilmesi telefon ile aranarak yapıldı.
4. İSTATİKSEL ANALİZ
Çalışmamızın istatiksel incelemesi Ege Üniversitesi Tıp Fakültesi Biyoistatistik ve Tıbbi Bilişim Anabilim Dalı tarafından yapıldı. Tanımlayıcı istatistikler frekans, yüzde, ortalama, standart sapma (SS), median,minimum (min),maximum (max) değerleri sunuldu.
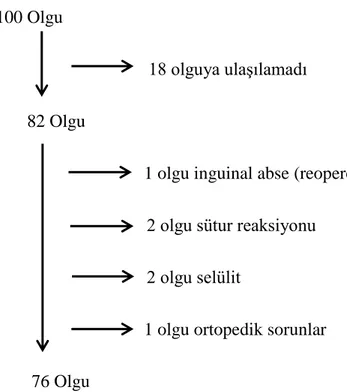
14 5. BULGULAR
Çalışma için değerlendirilmeye alınan 100 olgudan 18’ ine telefon ile ulaşılamadığı için çalışmadan çıkarıldı. Geriye kalan 82 olgudan 1 olgu inguinal abse nedeniyle reopere edilmesi, 2 olgu sütur reaksiyonu, 2 olgu ise selülit gelişmesi ve antibiyotik tedavi
başlanması, 1 olgu da ortopedik sorunlar yaşanması üzerine çalışma dışı bırakıldı. Çalışmayı 76 olgu tamamladı (Şekil 4).
100 Olgu
18 olguya ulaşılamadı 82 Olgu
1 olgu inguinal abse (reopere) 2 olgu sütur reaksiyonu 2 olgu selülit
1 olgu ortopedik sorunlar 76 Olgu
Şekil 4: Çalışmaya alınan olguların akış şeması
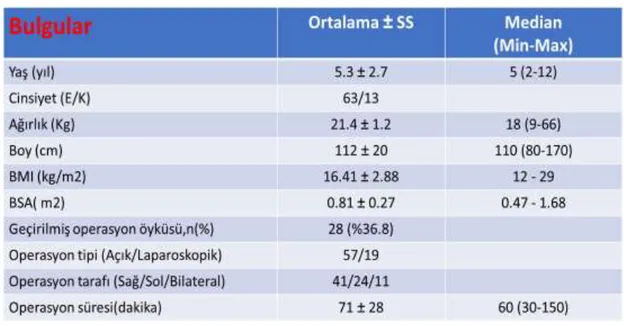
Çalışmaya katılan olguların genel yaş ortalaması 5.3 ± 2.7 yıl idi. 8 yaş üstü çocukların yaş ortalaması 9.2 ± 1.4 yıl, 8 yaş altı çocukların yaş ortaması ise 4.0 ± 1.7 yıl olarak bulundu. Olguların 63’ ünün (%83) erkek, 13’ ünün (%17) kadın olduğu gözlendi. Olguların ağırlık ortalaması 21.4 ± 1.2 kg, boy ortalaması 112 ± 20 cm, vücut kitle indeksi (BMI) 16.41 ± 2.88 kg/m2, vücut yüzey alanı (BSA) 0.81 ± 0.27 m2 olarak belirlendi. Olguların 28’ inde (%36.8) geçirilmiş operasyon öyküsü mevcuttu.
15 Operasyonların 57’ si (%75) açık, 19’ u (%25) laparoskopik olarak gerçekleşti. Operasyonların 41’ i (%54) sağ tarafta, 24’ ü (%32) sol tarafta ve 11’ i (%14) bilateral uygulandı. Operasyon süresi ortalama 71 ± 28 dakika olarak bulundu.
Şekil 5: Olguların Demografik Verileri
Postoperatif dönemde 8 olguda (%10.5) ek analjezik gereksinim oldu ve bu olgulara metamizol (15 mg/kg IV) uygulandı. Metamizol ile ağrı kontrolü sağlanamayan bir olguya meperidin (0.5 mg/kg IV) verildi.
Postoperatif dönemdeki izlem süresince olguların ağrı değerlendirmesinde 1. ay, 2. ay ve 3. ayda hiçbir olguda ağrı bildirimi olmadı.
16 5. TARTIŞMA
Çalışmamızda Ege Üniversitesi Tıp Fakültesi Çocuk Cerrahisi Kliniğinde inguinal herni nedeniyle opere edilen 2-12 yaş arası pediyatrik olgularda cerrahiden sonraki 1., 2. ve 3. aylarda ağrıyı değerlendirdik ve hiçbir olgumuzda cerrahi sonrasında devam eden veya bu süreçte yeniden başlayan bir ağrı gözlemlemedik. Bu çalışma günübirlik koşullarda inguinal herni nedeniyle opere edilen pediyatrik olgularda CSKA gelişimini prospektif araştıran ilk çalışmadır.
Spesifik olarak inguinal herni onarımı geçiren pediyatrik olgularda CSKA gelişimini araştıran sınırlı sayıda çalışma mevcuttur ve tümü retrospektif anket çalışmaları şeklinde yürütülmüştür (6,17,24). Bu konuda 2007 yılında basılan ilk çalışmada, Aasvang ve Kehlet (6) 5 yaşın altında inguinal herni onarımı geçiren 18-19 yaşındaki 651 olguda CSKA insidansını %13.5 saptamış, bu olguların %2 kadarında ağrının orta ve şiddetli derecede olduğunu bildirmiştir. Anket çalışması şeklinde yapılan bu çalışmada 1075 olguya posta yoluyla anket gönderilmiş ve geri dönüş oranı %63.3 olarak saptanmıştır.Bu ankette operasyon yerinde ağrının yoğunluğu, frekansı, lokasyonu, aktiviteyle ilişkisi ve analjezik kullanımı sorgulanmıştır. Danimarka Ulusal Hasta Kayıt Veritabanından alınan bilgilerde tanı, uygulanan prosedürler ve tarih bulunmakta ancak uygulanan anestezi türü, cerrahi girişim detayları, preoperatif ağrı, erken postoperatif ağrı, analjezik tedavi planı gibi önemli bilgiler yer almamaktadır. Ağrı değerlendirmesini olguların kendisinin yapmasına rağmen, cerrahi işlem ile değerlendirme arasındaki sürenin 18 yıl olması ve hastaların ağrılarını hatırlamakta zorlanması gibi faktörler bu çalışmanın güvenirliğini azaltmaktadır. Zendejas ve ark. (17) 2010 yılında gerçekleştirdikleri çalışmada yaklaşık 50 yıllık bir izlemde
çocukluğunda herni operasyonu geçirmiş 332 olguya anket formu göndermiş ve dönüş yapan 213 olguda (%66) ileri yaşta devam eden kronik kasık ağrısı insidansını %3 olarak
bulmuştur. Bu çalışmanın retrospektif olması, uygulanan anestezi ve analjezi yöntemi konusunda bilgi vermemesi ve ayrıca geçen sürede olguların ağrılarını hatırlamakta zorlanması güvenirliğini azaltmaktadır Bu çalışmaların sonuçlarının değerlendirilmesinde önemli sınırlılıklar olmakla birlikte çocukluk çağında herni onarımı geçiren olgularda ileri yaşlarda kronik ağrı gelişme riskinin yüksek olmadığı düşünülebilir (6,17).
Konuyla ilişkili bir diğer çalışmada Kristensen ve ark. (24) 6 ay-12 yaş arasında inguinal herni onarımı geçiren 156 olguyu değerlendirmiş ve çocukların yaşadıkları uzun dönem ağrı deneyimini araştırmıştır. Çalışmacılar girişimden 6-48 hafta sonra posta yoluyla gönderdikleri anket formlarında gereğinde annelerinin de yardımını alarak ağrısı devam eden
17 olguları belirlemişlerdir. Ağrılı olgularda ağrının şiddeti ve niteliğiyle birlikte herni
rekürrensini dışlamak için USG ve ağrının nöropatik özelliklerini ortaya koymak için QST (quantitative sensory testing) yapılması planlanmıştır. 156 olgudan 98 olgunun (%63) anketi tamamladığı çalışmada ortalama yaş 7.8, cerrahinin uygulandığı yaş 4.6, ortalama izlem süresi 3.2 yıl olarak belirlenmiştir. Tüm olgularda açık cerrahi tekniğin uygulandığı bu çalışmada unilateral onarım yapılan 95 olgudan 8 olguda, bilateral onarım yapılan 3 olgudan ise 2 olguda reopreasyon gerektiği bildirilmiştir. Sadece 5 olgunun (%5.1) CSKA tariflediği çalışmada 3 olguda ileri inceleme yapılabilmiştir. CSKA gelişen olguların reopere edilen olgular olmadığı belirtilmiştir. Herni rekürrensinin dışlandığı bu üç olguda kronik ağrının değerlendirilmesinde hiperaljezi ve basınç ağrı eşiğinde azalma yönünde bulgular
saptanmıştır. Bu çalışmanın da yine en büyük limitasyonu retrospektif olması ve cerrahinin üzerinden uzun bir süre geçmiş olmasına rağmen çocukların ağrıyla ilgili özellikleri hatırlama zorluklarıdır. Ancak bu çalışmada daha önceki iki çalışmadan farklı olarak peroperatif
anestezi ve analjezi tekniği tanımlanmıştır. Anestezide propofol ve remifentanil uygulanmış, indüksiyon sonrası ropivakain ile ilioinguinal blok yapılmış, operasyon sonunda ropivakain ile cilt infiltrasyonu eklenmiştir. Postoperatif analjezi amacıyla parasetomol ve diklofenak uygulandığı belirtilmiş ancak uygulanan ajanlara ilişkin doz ve uygulanan olgu sayısına ilişkin detay verilmemiştir (24).
Retrospektif anket çalışmalarında sonucu etkileyebilecek önemli bir nokta bu
çalışmaların belli bir dönüş oranına sahip olmasıdır. İnguinal herni onarımı geçiren pediyatrik olgularda CSKA gelişimini araştıran retrospektif üç çalışmada geri dönüş oranları %63-66 şeklindedir ve bu çalışmalarda ağrısı olan olguların bu anketleri daha istekle cevaplama eğiliminde olabileceği düşünüldüğünde gerçek insidansın üzerinde bir değer olasılığı akla gelmektedir (6,17,24). Aasvang ve Kehlet (6) ve Zendejas ve ark. (17) tarafından
gerçekleştirilen çalışmalarda CSKA gelişiminde önemli olan perioperatif anestezi ve analjezi tekniklerinden bahsedilmemektedir. Kristensen ve ark. (24) yaptığı çalışmada ise özellikle postoperatif ağrı kontrolüne ilişkin veri değerlendirilmemiştir. Çalışmamız bu olgularda prospektif planlanması, anestezi ve analjezik tekniklerinin standardize edilmesi ve
postoperatif ilk üç ay olguların yakından izlenmesi nedenleriyle daha net veri sunmaktadır.
Pediatrik olgularda birçok minör cerrahi girişim günübirlik koşullarda yapılmaktadır. Günübirlik cerrahi geçiren pediatrik olgularda CSKA insidansını araştıran yakın tarihli
prospektif çok merkezli bir çalışmada 1 ay-16 yaş arası 383 olgu incelenmiştir (13). Minor ortopedik, ürolojik ve genel cerrahi girişimleri geçiren bu olgular telefon görüşmeleri ile 1.,3.
18 ve 6. aylarda değerlendirilmiştir. Çalışmayı 350 olgu tamamlamış ve sırasıyla ağrı insidansı 1. ayda %24, 3. ayda %6 ve 6. ayda %4 olarak saptanmıştır. Alt ve üst ekstremite cerrahisinin yanında orşiopeksi, hipospadias ve inguinal herni onarımı geçiren olguların değerlendirildiği bu çalışmada postoperatif 1. ve 3. saatte orta ve şiddetli ağrı ile postoperatif 1. 3. ve 6. ayda ağrı mevcudiyeti arasında istatiksel bir ilişki bulunmamıştır. Üç ayrı merkezde yürütülen bu çalışmada anestezi indüksiyonu ve idamesinde inhalasyon anestezisi ile birlikte rejyonel anestezi tekniklerinin kullanıldığı, postoperatif analjezide ise intravenöz parasetomol ve/veya ketorolak uygulandığı bildirilmekte ancak perioperatif anestezinin standardize edilmediği belirtilmektedir. 87 olgunun inguinal herni onarımı geçirdiği görülen bu çalışmada CSKA insidansı 3. ayda %15, 6. ayda %9 olarak verilmiştir. Ancak bu olgulara ait ayrı demografik veriler, cerrahi teknik, cerrahi süre, cerrahi komplikasyonlar, perioperatif anestezi ve analjezi yöntemine ilişkin verilere bu çalışmada yer verilmemiştir. Bu nedenle CSKA insidansının bildirildiği gruba ilişkin objektif değerlendirme yapılması mümkün olmamaktadır. Çalışma genel olarak günübirlik pediatrik girişim geçiren olgularda CSKA gelişimine dikkat çekmekte özellikle bu olguların uzun dönem ağrı izlemlerinin yapılması gereğini vurgulamaktadır (13).
Erişkin CSKA gelişiminde insidans ve risk faktörlerini araştıran çok sayıda çalışma yapılmış olmasına karşın pediatrik olgularda bu konuda çalışmaların azlığı dikkat çekicidir. Pediatrik olgularda CSKA gelişimi özellikle son 10 yılda arştırılmaya başlanmıştır. Rabbits ve ark. (12) yayınladıkları bir derlemede 6-18 yaş arası majör cerrahi geçiren (özellikle ortopedi ve genel cerrahi) olguları içeren yayınlar değerlendirilmiş, CSKA insidansı %20 olarak bulunmuştur. Bu derlemede pediatrik olgularda özellikle spinal füzyon gibi ortopedik girişimler ile ilgili çalışmalar ön planda yer almıştır. Ağrının kronikleşmesinde preoperatif ağrı varlığı ile çocuk ve ebeveyn ile ilgili psikososyal faktörlerin risk oluşturabileceği bildirilmiştir (12). Botoz ve ark. (11) tarafından yürütülen prospektif bir çalışmada ise 6-18 yaş arası 258 olgunun 28’ inde (%10.9) CSKA geliştiği, ağrının %64.3 oranında nöropatik komponente sahip olduğu gözlenmiştir. Olguların büyük çoğunluğunun ortopedik ve toraks cerrahisi geçirdiği bu çalışmada preoperatif ağrı varlığı ve akut postoperatif ağrı şiddeti en önemli risk faktörleri olarak belirlenmiştir (11). Bu yayınlar yetişkinlerde CSKA gelişiminde risk faktörü olarak görülen preoperatif ağrı varlığı, psikososyal faktörler ve postoperatif ağrı şiddetinin pediatrik olgularda da majör cerrahi girişimlerden sonra ağrının kronikleşmesinde risk oluşturabileceğini düşündürmektedir. Çalışmamızda perioperatif anestezi ve analjezi planında multimodal yaklaşım uygulanmış, olgularda opioid, nonopioid, lokal anestezikler ve adjuvanların bir arada uygulandığı bir modalite tercih edilmiş, postoperatif ağrı kontrolünün etkin bir şekilde sağlanması hedeflenmiştir. Günübirlik koşullarda gerçekleşen çalışmamızda
19 1., 2.ve 3. aylarda ağrı sorgulmasında ağrının devamı veya yeniden ortaya çıkmasına ilişkin bir bulgunun olmamasında mutimodal analjezi yaklaşımının etkili olduğunu düşünmekteyiz.
Pediatrik olgularda cerrahiden sonra kronik ağrının yaş ile artabileceğini öneren çalışmalar da mevcuttur. Kristensen ve ark. (50) çocukluk çağında torakotomi geçiren olgularda CSKA insidansını araştırdıkları çalışmalarında cerrahi sırasında 0-6 yaş aralığında olan grupta CSKA insidansını %3.2, 7-12 yaş aralığında olan grupta ise %19.4 olarak bildirmiştir. Kristensen ve ark (24) ait inguinal herni onarımı sonrası CSKA gelişiminin araştırıldığı çalışmada olguların ortalama yaşı 4.6,, CSKA gelişen 5 olgunun ortalama yaşı ise 6.4 şeklindedir. Çalışmamızda incelenen 76 olgunun yaş aralığını 2-12 yaş, ortalama yaşlarını ise 5.3 olarak bulduk. Hiçbir olguda CSKA gelişmemiş olmasında perioperatif etkin
multimodal analjeziye ek olarak düşük yaş ortalamasının etkili olup olmadığı konusunda ise ileri araştırmalara gereksinim olduğu kanısındayız.
20 6.SONUÇ
Erişkin yaş grubunda inguinal herni onarımından sonra CSKA gelişme insidansı %10 olarak bildirilmiştir. Pediatrik olguları içeren sınırlı sayıda çalışmada bu oranın %3-5 gibi daha düşük olduğu gösterilmiştir. Bu çalışmaların retrospektif anket çalışmaları olması, perioperatif anestezi ve analjezi tekniklerine ilişkin detayların kısıtlı verilmesi gibi ciddi limitasyonları mevcuttur. Biz bu olgularda yapmış olduğumuz ilk prospektif çalışmada inguinal herni onarımından sonraki üç ay süreyle izlediğimiz 76 olgunun hiçbirinde ağrının devamı veya yeniden ortaya çıkmasına rastlamadık.
Çalışmamızda perioperatif anestezi ve analjezide multimodal yaklaşım seçilmesi, opioid, nonopioid, lokal anesteziklerle birlikte adjuvan ajanların kullanımı, postoperatif ağrının yakın izlemi ve gereğinde kontrol altına alınması gibi faktörlerin uzun dönem ağrı kontrolünde bir arada etkili olduğu kanısındayız. Ancak tüm bu faktörlerin ağrının devamı veya yeniden ortaya çıkması üzerine olan etkilerinin ortaya konmasında daha geniş hasta serileri ve diğer günübirlik minör cerrahi girişimleri içeren ileri araştırılmalar gerekmektedir.
21 KAYNAKLAR
1. Macrae WA. Chronic pain after surgery. Br J Anaesth. 2001; 87 (1): 88-98.
2. Aasvang E, Kehlet H. Chronic postoperative pain: the case of inguinal herniorrhaphy. Br J Anaesth. 2005; 95 (1): 69-76.
3. Nikolajsen L, Jensen TS. Phantom limb pain. Br J Anaesth. 2001; 87 (1): 107-16. 4. Wilgaard K, Ravn J, Nikolajsen L, Jacobsen E, Jensen TS, Kehlet H. Consequences
of persistent pain after lung canser surgery: a nationwide questionnaaire study. Acta Anaesthesiol Scand. 2011; 55 (1): 60-8.
5. Gartner R, Jensen MB, Nielsen J, Ewertz M, Kroman N, Kehlet H. Prevelance of and factors associated with persistent pain following breast cancer surgery. JAMA. 2009; 302 (18): 1985-92.
6. Aasvang EK, Kehlet H. Chronic pain after childhood groin hernia repair. J Pediatr Surg. 2007; 42(8): 1403-8.
7. Erhan Y, Erhan E, Aydede H, Mercan M, Tok D. Chronic pain after Lichtenstein and preperitoneal (posterior) hernia repair. Can J Surg. 2008; 51 (5): 383-7.
8. Arslan SR, Obuz E, Erhan Y, Erhan E, Aydede H, Kara E. Persistent postmastectomy pain in breast cancer patients: Incidence, pain characteristics and effects on quality of life. JCTI 2018; 8 (1): 1-8.
9. Yeşildağ C, Erhan E, Deniz MN, Cağrıcı U, Çakan A, Turhan K, Yegül İ. İncidence of post thoracotomy chronic pain and its impact on quality of life. Turkiye Klinikleri J Med Sci. 2013; 33 (3): 874-8.
10. Cregg R, Anwar S, Farquar-Smith P. Persistent postsurgical pain. Curr Opin Support Palliat Care. 2013; 7 (2): 144-52.
11. Batoz H, Semjen F, Bordes-Demolis M, Benard A, Nouette-Gaulain K. Chronic postsurgical pain in children: prevalence and risk faktors. Br J Anaesth. 2016; 117 (4): 489-96.
12. Rabbitts JA, Fisher E, Rossenbloom BN, Palermo TM. Prevelance and predictors of chronic postsurgical pain in children: A systematic review and meta-analysis. J Pain. 2017; 18 (6): 605-14.
13. Mossetti V, Boretsky K, Astuto M, Locatelli BG, Zurakowski D, Lio R, Nicoletti R, Sonzogni V, Maffioletti M, Vicchio N, Ivani G. Persistent pain following common outpatient surgeries in children: A multicenter study in Italy. Paediatr Anaesth. 2018; 28 (3): 231-6
22 14. Rosenbloom BN, Page MG, Isaac L, Campbell F, Stinson JN, Wright JG, Katz J.
Pediatric chronic postsurgical pain and functional disability: a prospective study of risk factors up to one year after major surgery. J Pain Res. 2019; 12: 3079-98. 15. Nikolajsen L, Brix LD. Chronic pain after surgery in children. Curr Opin
Anaesthesiol. 2014; 27 (5): 507-12.
16. Wilkins KL, McGrath PJ, Finley GA, Katz J. Phantom limb sensations and phantom limb pain in child and adolescent amputees. Pain. 1998; 78 (1): 7-12.
17. Zendejas B, Zarroug AE, ErbenYM, Holley CT, Farley DR. Impact of childhood inguinal hernia repair in adulthood: 50 years of follow-up. J Am Coll Surg. 2010; 211 (6): 762-8.
18. Hunfeld JA, Perquin CW, Duivenvoorden HJ, Hazebroek-Kampschreur
AA, Passchier J, van Suijlekom-Smit LW, Van Der Wouden JC. Chronic pain and its impact on quality of life in adolescents and their Families. J Pediatr Psychol. 2001; 26 (3): 145-53.
19. Midence K. The effects of chronic illness on children and their families: an overview. Genet Soc Gen Psychol Monogr. 1994; 120 (3): 311-26.
20. Roth-Isigkeit A, Thyen U, Stoven H, Schwarzenberger J, Schmucker P. Pain among children and adolescents: restrictions in daily living and triggering factors.
Pediatrics. 2005; 115 (2): 152-62.
21. Conte PM, Walco GA, Kimura Y. Temperament and stress response in children with juvenile primary fibromyalgia syndrome. Arthritis Rheum. 2003; 48 (10): 2923-30. 22. Konijnenberg AY, Uiterwaal CS, Kimpen JL, van der Hoeven J, Buitelaar JK, de
Graeff-Meeder JL. Children with unexplained chronic pain: substantial impairment in everyday life. Arch Dis Child. 2005; 90 (7): 680-6.
23. Walker L, Greene J. Children with recurrent abdominal pain and their parents: blackberries somatic complaints, anxiety, and depression than other patient families? J Pediatr Psychol. 1989; 14 (2): 231-43.
24. Kristensen AD, Ahlburg P, Lauridsen MC, Jensen TS, Nikolajsen L. Chronic pain after inguinal hernia repair in children. Br J Anaesth. 2012; 109 (4): 603-8.
25. Merskey H, Bogduk N. Classification of Chronic Pain: Descriptions of Chronic Pain Syndromes and Definitions of Pain Terms, 2nd Edition. Seattle, Washington:
International Association for the Study of Pain (IASP) Press. 1994; s: 210.
26. Crofford LJ. Chronic Pain: Where the body meets the brain. Trans Am Clin Climatol Assoc. 2015; 126: 167–83.
23 28. Rowlingson JC. Acute Postoperative Pain Management. Anesthesia & Analgesia.
2001 Mar; 92 (3): 78-85.
29. Akkaya T. Akut ağrılı hastaya yaklaşım. In: Keçik Y, ed. Temel Anestezi, 2. baskı. Ankara: Güneş Tıp Kitabevi, 1049-65, 2016.
30. Rosenquist RW, Vrooman BM. Kronik ağrı tedavisi. In: Morgan GE, Mikhail MS, Butterworth JF, Mackey DC, Wasnick JD, ed. Klinik Anesteziyoloji, 5. baskı. Ankara: Güneş Tıp Kitabevi, 1023-85, 2015.
31. Max MB. Clarifying the definition of neuropathic pain. Pain. 2002; 96 (3): 406-7. 32. Rogers ML, Henderson L, Mahajan RP, Duffy JP. Preliminary findings in the
neurophysiological assessment of intercostal nerve injury during thoracotomy. Eur J Cardiothorac Surg. 2002; 21 (2): 298–301.
33. Uyar M, Eyigör C. Kronik ağrı tedavisi. In: Keçik Y, ed. Temel Anestezi, 2. baskı. Ankara: Güneş Tıp Kitabevi, 1067-77, 2016.
34. Schug SA. Chronic pain after surgery or injury. IASP Pain Clinical Updates, 2011 Jan; 19 (1): 1-5.
35. Crombie IK, Davies HTO, Macrae WA. Cut and thrust: antecedent surgery and trauma among patients attending a chronic pain clinic. Pain. 1998; 76 (1-2): 167-71. 36. Macrae WA. Chronic post-surgical pain: 10 years on. Br J Anaesth. 2008; 101 (1):
77-86.
37. Akkaya T, Özkan D. Cerrahi sonrası kronik ağrı. Ağrı. 2009; 21 (1): 1-9.
38. Landman Z, Oswald T, Sanders J, Diab M. Spinal Deformity Study G. Prevalence and predictors of pain in surgical treatment of adolescent idiopathic scoliosis. Spine. 2011; 36 (10): 825–9.
39. Sieberg CB, Simons LE, Edelstein MR, DeAngelis MR, Pielech M, Sethna N, Hresko MT. Pain prevalence and trajectories following pediatric spinal fusion surgery. J Pain. 2013; 14 (12): 1694–702.
40. Smith DG, Ehde DM, Legro MW, Reiber GE, del Aguila M, Boone DA. Phantom limb, residual limb, and back pain after lower extremity amputations. Clin Orthop Relat Res. 1999; (361): 29-38.
41. Zimmermann M. Pathobiology of neuropathic pain. Eur J Pharmacol. 2001; 429 (1-3): 23-37.
42. Rogers ML, Henderson L, Mahajan RP, Duffy JP. Preliminary findings in the
neurophysiological assessment of intercostal nerve injury during thoracotomy. Eur J Cardiothorac Surg. 2002 Feb; 21 (2): 298-301.
24 43. Benedetti F, Vighetti S, Ricco C, Amanzio M, Bergamasco L, Casadio C, Cianci R,
Giobbe R, Oliaro A, Bergamasco B, Maggi G. Neurophysiologic assessment of nerve impairment in posterolateral and muscle-sparing thoracotomy. J Thorac Cardiovasc Surg. 1998; 115 (4): 841-7.
44. Van de Ven TJ, Hsia HLJ. Causes and prevention of chronic postsurgical pain. Curr Opin Crit Care. 2012; 18 (4): 366–71.
45. Özatamer O, Turhan SÇ. Pediatrik hastalarda akut ağrı tedavisi. In: Özcengiz D, Barış S, ed Pediyatrik Anestezi, Ankara: Akademisyen Tıp Kitabevi, 961-76, 2014.
46. Connelly M, Fulmer RD, Prohaska J, Anson L, Dryer L, Thomas V et al. Predictors of postoperative pain trajectories in adolescent idiopathic scoliosis. Spine. 2014; 39 (3): 174–81.
47. Rabbitts JA, Zhou C, Groenewald CB, Durkin L, Palermo TM. Trajectories of postsurgical pain in children: risk factors and impact of late pain recovery on long-term health outcomes after major surgery. Pain. 2015; 156 (11): 2383–9.
48. Smith WC, Bourne D, Squair J, Phillips DO, Chambers WA. A retrospective cohort study of post mastectomy pain syndrome. Pain 1999; 83 (1): 91-5.
49. Poobalan AS, Bruce J, King PM, Chambers WA, Krukowski ZH, Smith WC. Chronic pain and quality of life following open inguinal hernia repair. Br J Surg 2001; 88 (8): 1122-6.
50. Kristensen AD, Pedersen TA, Hjortdal VE, Jensen TS, Nikolajsen L. Chronic pain in adults after thoracotomy in childhood or youth. Br J Anaesth. 2010; 104 (1): 75-9. 51. Katz J, Poleshuck EL, Andrus CH, Hogan LA, Jung BF, Kulick DI, Dworkin RH. Risk factors for acute pain and its persistence following breast cancer surgery. Pain 2005; 119 (1-3): 16-25.
52. Page MG, Campbell F, Isaac L, Stinson J, Katz J. Parental risk factors for the development of pediatric acute and chronic postsurgical pain: a longitudinal study. J Pain Res. 2013; 6: 727–41.
53. Richebe P, Capdevila X, Rivat C. Persistent postsurgical pain: Pathophysiology and preventative pharmacologic considerations. Anesthesiology 2018; 129 (3): 590-607. 54. Page B, Paterson C, Young D, O’Dwyer PJ. Pain from primary inguinal hernia and
the effect of repair on pain. Br J Surg. 2002; 89 (10): 1315-8.
55. Richardson J, Sabanathan S, Mearns AJ, Sides C, Goulden CP. Postthoracotomy neuralgia. Pain Clinic. 1994; 7(2):87-97.
25 56. Poleshuck EL, Katz J, Andrus CH, Hogan LA, Jung BF, Kulick D, Dworkin RH.
Risk factors for chronic pain following breast cancer surgery: a prospective study. J Pain. 2006; 7 (9): 626–34.
57. Nikolajsen L, Brandsborg B, Lucht U, Jensen TS, Kehlet H. Chronic pain following total hip arthroplasty: a nationwide questionnaire study. Acta Anaesthesiol Scand. 2006; 50 (4): 495-500.
58. Peters ML, Sommer M, de Rijke JM, Kessels F, Heineman E, Patijn J, Marcur MAE, Vlaeyen JWS, Kleef NMV. Somatic and psychologic predictors of long-term
unfavorable outcome after surgical intervention. Ann Surg. 2007; 245 (3): 487-94. 59. Tasmuth T, Blomqvist C, Kalso E. Chronic post-treatment symptoms in patients with
breast cancer operated in different surgical units. Eur J Surg Oncol. 1999; 25(1): 38-43.
60. Tasmuth T, von Smitten K, Hietanen P, Kataja M, Kalso E. Pain and other symptoms after different treatment modalities of breast cancer. Ann Oncol. 1995; 6 (5): 453–9. 61. Pogatzki-Zahn EM, Segelcke D, Schug SA. Postoperative pain-from mechanisms to
treatment. Pain Rep. 2017; 2 (2): 588.
62. Dunn LK, Durieux ME. Perioperative use of intravenous lidocaine. Anesthesiology. 2017; 126 (4): 729-37.
63. Fiezerfan A, Sheh G. Transition from acute to chronic pain. Continuing Educ Anaesth Crit Care Pain. 2015; 15: 98-102.
64. Habib AS, Gan TJ. Role of analgesic adjuncts in postoperative pain management. Anesthesiol Clin North Am. 2005; 23 (1): 85-107.
65. Macintyre PE, Schug SA, Scott DA, Visser EJ, Walker SM. Acute Pain Management: Scientific Evidence. 3rd ed. Melbourne, ANZCA & FPM, 2010.
66. Lorenz KA, Sherbourne CD, Shugarman LR, Rubenstein LV, Wen L, Cohen A, Goebel JR, Hagenmeier E, Simon B, Lanto A, Asch S. How reliable is pain as the fifth vital sign? J Am Board Fam Med. 2009; 22 (3): 291-8.
67. The assessment and management of acute pain in infants, children, and adolescents. Pediatrics. 2001; 108 (3): 793–7.
68. Stinson JN, Kavanagh T, Yamada J, Gill N, Stevens B. Systematic review of the psychometric properties, interpretability and feasibility of self-report pain intensity measures for use in clinical trials in children and adolescents. Pain. 2006; 125 (1-2): 143–57.
69. Beltramini A, Milojevic K, Pateron D. Pain assessment in newborns, infants and children. Pediatr Ann. 2017; 46 (10): 387-95.
26 70. Clinical policy for procedural sedation and analgesia in the emergency department.
Ann Emerg Med. 1998; 31 (5): 663–77.
71. Jensen MP, Karoly P, Braver S. The measurement of clinical pain intensity: a comparison of six methods. Pain. 1986; 27 (1): 117–26.
72. Talu GK. Ağrılı hastanın değerlendirilmesi. In: Erdine S, ed. Ağrı, 3. baskı. İstanbul: Nobel Matbaacılık, 61-68, 2006.
73. Farrar JT, Young JP Jr, LaMoreaux L, Werth JL, Poole RM. Clinical importance of changes in chronic pain intensity measured on an 11-point numerical pain rating scale. Pain. 2001; 94 (2): 149 –58.
74. Paige D, Cioffi AM. Pain assessment and measurement. In: Sinatra RS, Hord AH, Ginsberg B, Preble LM, ed. Acute Pain Mechanism & Management. St. Louis: Mosby-Year Book, 70-7, 1992.
75. Wong-Baker FACES Foundation.https://wongbakerfaces.org/
76. Murphy JD, Paskaradevan J, Eisler LL, Ouanes JP, Tomas VA, Freck EA, Wu CL. Analgesic efficacy of continuous intravenous magnesium infusion as an adjuvant to morphine for postoperative analgesia: a systematic review and meta-analysis. Middle East J Anesthesiol. 2013; 22 (1): 11–20.
77. Ashcraft KW, Holder TM, editors. Groin hernias and hydroceles. Pediatric surgery. 2nd ed. Philadelphia: WB Saunders. 1993; 562–70.
78. Kapur P, Caty MG, Glick P.L. Pediatric hernias and hidroceles. Pediatric Clinics of North America. 1998; 45 (4): 773-89.
79. Ryan F. Embryology and anatomy of inguinal canal. Soundeffects. 2003; 2: 30–6. 80. Bronsther B, Abrams MW, Elboim C. Inguinal hernias in children--a study of 1,000
cases and a review of the literature. J Am Med Womens Assoc. 1972; 27 (10): 522-5. 81. Palmer LS. Hernias and Hydroceles. Pediatrics in Rev. 2013; 34 (10) 457-64.
82. Immordino PA. Femoral hernia in infancy and childhood. J Pediatr Surg. 1972; 7 (1): 40-3.
83. Othersen HB Jr. The pediatric inguinal hernia. Surg Clin North Am. 1993; 73 (4): 853-9.
84. Roux FL, Lipsker A, Mesureur S, Haraux E. Inguinal hernia repair in children: Surgical technique. J Visc Surg. 2016; 153 (2): 121-5.
85. Holcomb GW, Brock JW, Morgan WM. Laparoscopic evaluation for a contralateral patent processus vaginalis. J Pediatr Surg. 1994; 29 (8): 970–3.
86. Esposito C, Montupet P. Laparoscopic treatment of recurrent inguinal hernia in children. Pediatr Surg Int. 1998; 14 (3): 182–4.
27 87. Thomas DT, Göçmen KB, Tulgar S, Boğa I. Percutaneous internal ring suturing is a
safe and effective method for the minimal invasive treatment of pediatric inguinal hernia: Experience with 250 cases. J Ped Surg. 2016; 51 (8): 1330-5.
88. Stanley T. Lau, Yi-Horng Lee, Michael G. Caty. Current management of hernias and hydroceles. Semin Pediatr Surg. 2007; 16 (1) :50-7.
89. Willschke H, Marhofer P, Bosenberg A,Johnston S, Wanzel O,Cox SG, Sitzwohl C, Kapral S. Ultrasonography for ilioinguinal/iliohypogastric nerve blocks in children. Br J Anaesth. 2005; 95 (2): 226-30.
31 SAYFA (1)
ÇOCUKLARDA İNGUİNAL HERNİ ONARIMI SONRASI KRONİK AĞRI Olgu numarası:
Tarih:
Doğum Tarihi(Gün/Ay/Yıl): Cinsiyet: K / E Kilo / Boy:
Medikal öykü / Cerrahi öykü:
Operasyon tarihi / Süresi: Operasyon tarafı: Anestezi tekniği: Perop / Postop analjezi: 1. AY
Operasyon bölgesinde ağrı : Var / Yok Ağrının şiddeti:
Vizüel (Görsel) Analog Skala (VAS)(Çocuk/Anne)
0 2 4 6 8 10
Ağrı Yok Dayanılmaz Ağrı
Wong-Baker Faces Ağrı Değerlendirme Skalası(Çocuk/Anne)
Ağrının niteliği: Yanıcı / Batıcı / Baskılayıcı / Sıkıcı / Künt / Elektrik Çarpması / Kıvrandırıcı Ağrının seyri: Devamlı / Aralıklı
Ağrının sıklığı: Günlük / Haftada 2-5 / Haftada 1 / Ayda 1
Ağrıyı agreve eden faktörler: Dokunma / Hafif bası / Sıcak / Soğuk
Ağrının günlük aktiviteye etkisi: Var / Yok Koşmak Merdiven çıkmak Tırmanmak Bisiklete binmek Top oynamak İdrar yapmak Uzun süre oturmak Uyku
Ağrı nedeniyle ilaç kullanımı: Var / Yok Diğer:(Annenin/1.derece bakıcı)
32 SAYFA(2)
ÇOCUKLARDA İNGUİNAL HERNİ ONARIMI SONRASI KRONİK AĞRI Olgu numarası:
Tarih:
2. AY
Operasyon bölgesinde ağrı : Var / Yok Ağrının şiddeti:
Vizüel (Görsel) Analog Skala (VAS) (Çocuk/Anne)
0 2 4 6 8 10
Ağrı Yok Dayanılmaz Ağrı
Wong-Baker Faces Ağrı Değerlendirme Skalası(Çocuk/Anne)
Ağrının niteliği: Yanıcı / Batıcı / Baskılayıcı / Sıkıcı / Künt / Elektrik Çarpması / Kıvrandırıcı Ağrının seyri: Devamlı / Aralıklı
Ağrının sıklığı: Günlük / Haftada 2-5 / Haftada 1 / Ayda 1
Ağrıyı agreve eden faktörler: Dokunma / Hafif bası / Sıcak / Soğuk
Ağrının günlük aktiviteye etkisi: Var / Yok Koşmak Merdiven çıkmak Tırmanmak Bisiklete binmek Top oynamak İdrar yapmak Uzun süre oturmak Uyku
Ağrı nedeniyle ilaç kullanımı: Var / Yok Diğer:(Annenin/1.derece bakıcının yorumu)
33 SAYFA (3)
ÇOCUKLARDA İNGUİNAL HERNİ ONARIMI SONRASI KRONİK AĞRI Olgu numarası:
Tarih:
3.AY Operasyon bölgesinde ağrı : Var / Yok Ağrının şiddeti:
Vizüel (Görsel) Analog Skala (VAS) (Çocuk/Anne)
0 2 4 6 8 10
Ağrı Yok Dayanılmaz Ağrı
Wong-Baker Faces Ağrı Değerlendirme Skalası(Çocuk/Anne)
Ağrının niteliği: Yanıcı / Batıcı / Baskılayıcı / Sıkıcı / Künt / Elektrik Çarpması / Kıvrandırıcı Ağrının seyri: Devamlı / Aralıklı
Ağrının sıklığı: Günlük / Haftada 2-5 / Haftada 1 / Ayda 1
Ağrıyı agreve eden faktörler: Dokunma / Hafif bası / Sıcak / Soğuk
Ağrının günlük aktiviteye etkisi: Var / Yok Koşmak Merdiven çıkmak Tırmanmak Bisiklete binmek Top oynamak İdrar yapmak Uzun süre oturmak Uyku
Ağrı nedeniyle ilaç kullanımı: Var / Yok Diğer:(Annenin/1.derece bakıcının yorumu)