T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI
ACİL SERVİSE BAŞVURAN İSKEMİK İNME HASTALARINDA
GAMA GLUTAMİL TRANSFERAZ, ORTALAMA TROMBOSİT
HACMİ, NÖTROFİL LENFOSİT ORANI VE ERİTROSİT
DAĞILIM GENİŞLİĞİ DEĞERLERİNİN PROGNOZ VE
MORTALİTE İLE İLİŞKİLERİ
Dr. NAZLI GÖRMELİ KURT TIPTA UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI
ACİL SERVİSE BAŞVURAN İSKEMİK İNME HASTALARINDA
GAMA GLUTAMİL TRANSFERAZ, ORTALAMA TROMBOSİT
HACMİ, NÖTROFİL LENFOSİT ORANI VE ERİTROSİT DAĞILIM
GENİŞLİĞİ DEĞERLERİNİN PROGNOZ VE MORTALİTE İLE
İLİŞKİLERİ
Dr. NAZLI GÖRMELİ KURT TIPTA UZMANLIK TEZİ
Prof. Dr. CAHFER GÜLOĞLU
DİYARBAKIR-2016
ÖNSÖZ
Acil tıp serüvenimde bana kılavuz olan, adaleti ve çalışma disiplini ile kendime örnek aldığım değerli Anabilim Dalı Başkanımız ve Tez Danışmanım Prof. Dr.Cahfer GÜLOĞLU’ na, tezimin istatistik aşamasında bilgilerini benimle paylaşan, bilgi ve birikiminden sürekli faydalandığım değerli hocalarım Doç. Dr. Mehmet ÜSTÜNDAĞ’a ve Doç. Dr. Murat ORAK’a, eğitimime katkı sağlayan değerli hocalarım Doç. Dr. Recep DURSUN, Yrd. Doç. Dr. Hasan Mansur DURGUN, Doç. Dr. Yılmaz ZENGİN, Yrd. Doç. Dr. Mustafa İÇER, , Yrd. Doç. Dr. Ercan GÜNDÜZ, Doç. Dr. Ayhan ÖZHASENEKLER, Uz. Dr.M. Nezir GÜLLÜ ve Uz. Dr. Enver ÖZÇETE’ye sonsuz teşekkür ederim.
Uzmanlık eğitimim boyunca birlikte çalıştığım, başta hayata bakışı, anneliği, doktorluğu ile gurur duyduğum ve örnek aldığım arkadaşım, ablam, kıdemdaşım Songül ARAÇ’a ve değerli asistan arkadaşlarıma, yaşadığım tüm zorluklar ve güzel anlarımda yanımda olan, değerli sekreterimiz Tahsin ZENGİN’ e, bilgi işlem uzmanımız Cengiz BARDAKÇI’ ya, başhemşiremiz Saliha ASLANOĞLU’na, Aşı hemşiremiz Gülden UGUŞ’a teşekkür ederim.
İlkokul, ortaokul, lise, üniversite, asistanlık ve annelik… Hayatımın her aşamasında yanımda olan, sayelerinde doktor ve anne olabildiğim hayatlarını sadece çocuklarını ve torunlarını mutlu etmeye adamış iki kocaman yüreğe, canım annem ve canım babama sonsuz teşekkür ederim.
Son olarak hayatımın her anında desteğini hep hissettiğim, yol göstericim, hayat arkadaşım, lise arkadaşım, en büyük şansım Bilal Kurt’a ve evimizin neşesi, canımızın içi, annesinin yakışıklısı Safa Kuzey Kurt’a sonsuz teşekkür ederim.
ÖZET
İnme, kalp hastalıkları ve kanserlerin ardından en sık üçüncü ölüm nedeni olup Türkiye’de ve tüm Dünyada, morbidite ve mortalitenin sık nedenleri arasındadır. İnme, Avrupa’da da morbidite ve uzun vadeli özürlülüğün en önemli sebebidir. Yaşlılarda demansın ikinci en sık, depresyonun da sık nedenleri arasındadır. Türkiye’de üçüncü en sık ölüm nedenidir (1). ABD’de her yıl 800.000 yeni inme olgusu gelişmekte ve bu hastalarında yaklaşık %20’si aynı yıl içerisinde ölmektedir. İnmeye bağlı mortalite ve morbidite oranları yüksek olduğundan dolayı bu hastaların erken mortalite öngörüsünü yapmak önemlidir.
Çalışmamızda Acil servise iskemik inme tanısı ile başvuran hastalarda, gama glutamil transferaz (GGT), ortalama trombosit hacminin (MPV), eritrosit dağılım genişliği (RDW), nötrofil/lenfosit oranı (NLR) kan düzeyleri ile iskemik inmenin lateralizasyonu, lokalizasyonu, iskemik inmenin boyutları, inme alt tipleri, klinik seyir ve prognozu karşılaştırmayı ayrıca Glaskow Koma Ölçeği ve NIHSS(National Institution Health Stroke Scala) ile kısa dönem mortalite arasında ilişkiyi ve bunun sonucunda iskemik inmenin tanı ve tedavisinde yol gösterici olabilecek parametrelerin tespitini amaçladık.
Çalışmamız etik kurul onayı alındıktan sonra, acil servisimize 01.01.2013 ile 30.04.2015 tarihleri arasında başvuran ve çalışmaya alınma kriterlerine uyan iskemik inme tanısı almış 473 hasta ile yapıldı. Çalışmaya cinsiyet ve yaşça uyumlu 40 sağlıklı birey kontrol grubu olarak dahil edildi.
Veri toplama formunda; yaş, cinsiyet, hastanın acil servise başvurana kadar geçirdiği süre, başvuru anındaki sistolik ve diyastolik kan basıncı, EKG’de atriyal fibrilasyon varlığı, daha önce ki tıbbi öyküsü, elektrokardiyografi bulguları, Glaskow koma ölçeği, NIHSS ölçeği, beyin tomografisi veya manyetik rezonans görüntüleme sonucu, TOAST ve OCSP sınıflaması, çalışma dahilinde yer alan laboratuvar verileri ve hastanın sonlanım şekli kayıt altına alındı. Bu veriler SPSS 22 programı kullanılarak analiz edildi.
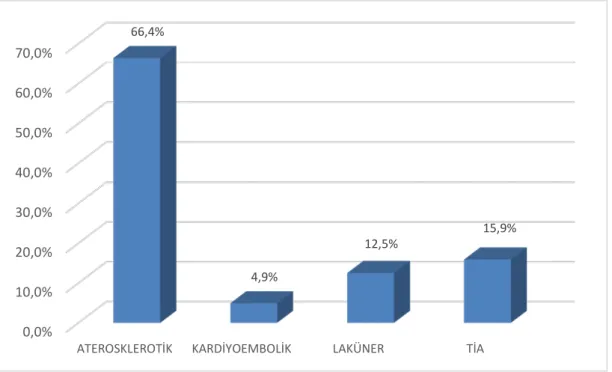
Çalışmamızdaki 473 hastanın 236’sı (%49,9) erkek, 237’si (%50,1) kadındı. Toplam 473 hastanın 58’i (%12,3) hayatını kaybetti ve bu hastaların 31’i (%53,4) kadın, 27’si (%46,6) erkek idi. Ölen hastaların yaş ortalaması 74,47+11,21 sağ kalanların yaş ortalaması 61,00+15,70 olarak hesaplandı. Toplamda 473 hastanın 206’sı (%43,6) okur-yazar ve 267’si (%56,4) okur-yazar değildi. EKG de AF varlığı, atak sayısının birden fazla olması, HT, DM, İKH varlığı ile mortalite arasında istatistiksel olarak anlamlı ilişki tespit ettik. TOAST sınıflamasına göre aterosklerotik enfarkt varlığı ile OCSP sınıflamasına göre TACI varlığı ile de mortalite arasında istatistiksel olarak anlamlı ilişki mevcut bulundu ve azalan GKS ve artan NIHSS ile mortalite arasında pozitifkorelasyon saptandı.
Hasta grubunda ortalama GGT, MPV, RDW, NLR değerleri kontrol grubuna göre istatistiksel olarak anlamlı yüksek saptandı. GGT, MPV, RDW, NLR değerleri için cinsiyetler arasında anlamlı bir fark saptanmadı. TOAST ve OCSP sınıflamasına göre tüm gruplarda GGT, MPV, RDW, NLR değerleri kontrol grubundan yüksek bulundu. Artan NIHSS ve azalan GKS değerleri ile GGT, MPV, RDW, NLR değerlerinde yükselme tespit edildi. GGT, MPV, RDW ve NLR değerleri ölen hastalarımızda sağ kalan hastalarımıza göre istatistiksel olarak anlamlı derecede yüksekti.
Ulaşılması kolay ve ucuz kan parametleri olan GGT, MPV, RDW, NLR değerleri ile iskemik inme hastalarında prognoz ve mortalite öngörüsü yapılabileceği kanaatindeyiz.
ABSTRACT
Stroke is the third most common cause of death after cardiac diseases and cancers and is also one of the most common causes of morbidity and mortality both in Turkey and around the world. In addition, it is the major cause of morbidity and long-term disability in Europe. In elderly people, it is known to be the second most common cause of dementia and one of the most common causes of depression. In Turkey, stroke represents the third most common cause of death (1). In USA, almost 800,000 cases of stroke are reported every year and around 20% of these patients die within the same year. Stroke-related mortality and morbidity rates are remarkably high; therefore, early prediction of mortality is of prime importance for these patients.
In the present study, we aimed to evaluate serum levels of gamma glutamyl transferase (GGT), mean thrombocyte volume (MPV), red blood cell distribution width (RDW), neutrophil to lymphocyte ratio (NLR) as well as lateralization, localization, and size of ischemic stroke, subtypes of stroke, and clinical progress and prognosis of stroke in patients that presented to our emergency service with a diagnosis of ischemic stroke and also to investigate the relationship between Glasgow coma scale (GCS), National Institution Health Stroke Scale (NIHSS) and mortality and ultimately to identify guiding parameters for the diagnosis and treatment of stroke.
After obtaining the ethical approval from the Local Ethics Committee, a total of 473 patients who presented to our emergency service between January 1, 2013 and April 30, 2015 and had a diagnosis of stroke in accordance with the inclusion criteria of the study were enrolled in the study. In addition, a control group was formed with 40 age- and gender-matched healthy individuals.
During data collection, age, gender, time from onset of stroke to hospital admission, systolic and diastolic blood pressure at presentation, presence of atrial fibrillation (AF) on electrocardiography (ECG), medical history, ECG findings,
GCS, NIHSS, brain tomography or magnetic resonance findings, TOAST and OCSP classifications, relevant laboratory parameters, and clinical outcome were recorded for each patient. All data were analyzed using SPSS 22.0 (SPSS Inc., Chicago IL, USA).
The 473 patients included 236 (49.9%) men and 237 (50.1%) women. Total mortality occurred in 58 (12.3%) patients, including 31 (53.4%) women and 27 (46.6%) men. Mean age was 74.47+11.21 years in the mortality group and 61.00+15.70 in the surviving group. Of the 473 patients, 206 (43.6%) were literate and 267 (56.4%) were illiterate. A significant correlation was found between the presence of AF on ECG, multiple attacks, hypertension, diabetes mellitus, and intracranial hemorrhage and mortality. Similarly, a significant correlation was found between the presence of atherosclerotic infarct according to the TOAST classification, the presence of TACI according to the OCSP classification and mortality, and a positive correlation was found between decreased GCS, increased NIHSS and mortality.
In the patient group, mean GGT, MPV, RDW, and NLR values were higher compared to the control group. No significant difference was found between the genders in terms of GGT, MPV, RDW, and NLR values. According to the TOAST and OCSP classifications, GGT, MPV, RDW, and NLR values were higher in the patient group compared to the control group. However, increased NIHSS and decreased GCS were found to be associated with increased GGT, MPV, RDW, and NLR. Moreover, GGT, MPV, RDW, and NLR were significantly higher in the mortality group than in the surviving group.
We concluded that serum parameters including GGT, MPV, RDW, and NLR are simple, inexpensive and easily reachable tools that can be used in the prediction of prognosis and mortality in patients with ischemic stroke.
İÇİNDEKİLER ÖNSÖZ ... iii ÖZET... iv ABSTRACT ... vi İÇİNDEKİLER ... viii KISALTMALAR ... x 1. GİRİŞ VE AMAÇ ... 1 2. GENEL BİLGİLER ... 2 2.1. İnme Tanımı ... 2 2.2. İnme Epidemiyoloji ... 2 2.3. Risk Faktörleri ... 3
2.3.1. Değiştirilemez risk faktörleri ... 3
2.3.2. Değiştirilebilir risk faktörleri ... 4
2.3.3. Potansiyel risk faktörleri ... 8
2.4. Serebrovasküler Anotomi... 9
2.5. Serebral İskeminin Fizyopatolojisi ... 10
2.6. Serebral İskemide Etiyoloji ve Sınıflandırma ... 12
2.6.1. İskemik inmede TOAST sınıflandırması ... 14
2.6.2. Geniş arter aterosklerozu (tromboz ve emboli) ... 14
2.6.3. Kardiyoembolik enfarkt ... 15
2.6.4. Laküner enfarktlar (küçük damar oklüzyonu)... 16
2.7. Serebral İskemidetanı ve Klinik Değerlendirme ... 18
2.7.1. Serebral iskemide tanı ... 18
2.7.2. Klinik değerlendirme ... 18
2.7.3. Laboratuvar incelemesi ... 23
2.7.4. Görüntüleme testleri ... 24
2.8. İskemik İnme Benzeri Semptom Yapan Vasküler Olmayan Sebepler. ... 26
2.9. Tedavi ... 26
2.9.1. İntravenöz trombolitik tedavi ... 26
2.10. İnmenin Sonuçları, Etkileri, Prognoz ... 29
2.11. Tam Kan Sayımı ... 31
2.11.1. Mean Platelet Volume (ortalama trombosit hacmi) ... 31
2.11.2. Red blood cell distribution width (eritrosit dağılım hacmi) ... 32
2.11.3. Nötrofil / lenfosit oranı... 32
2.11.4. Gamma glutamil transferaz ... 33
3. MATERYALMETOD ... 34
3.1. Verilerin Toplanması ... 34
3.2. Çalışmaya Alınma Kriterleri ... 35
3.3. Çalışmadan Dışlanma Kriterleri ... 35
3.4. İnme Tipinin Belirlenmesi ... 35
3.5. Radyolojik Tetkikler ... 36
3.6. İstatistiksel Analiz ... 36
4. BULGULAR ... 37
4.1. Klinik ve Demografik Özellikler ... 37
4.2. Kan Parametleri ... 45 4.3. Mortalite ... 60 5. TARTIŞMA ... 69 6. SONUÇ ... 85 7. KAYNAKLAR ... 87 ix
KISALTMALAR
ABD: Amerika Birleşik Devletleri ACA: Anterior SerebralArter AMİ: Akut Miyokard İnfarktüsü
APTT: Aktive Parsiyel Tromboplastin Zamanı ATP: AdenozinTri-Fosfat
AF: AtriyalFibrilasyon Ca: Kalsiyum
CO2: Karbondioksit
CVDUS: Karotis Vertebral Arter Renkli Doopler Ultrason DM: Diyabetes Mellitus
DSÖ: Dünya Sağlık Örgütü
ECASS: European Cooperative Acute Stroke Study EKG: Elektrokardiyogram
GGT: Gama glutamil tanspeptidaz TİA: Trans Iskemik Atak
Hb: Hemoglobin HPL: Hiperlipidemi HT: Hipertansiyon Htc: Hematokrit
INR: İnternational Normalized Ratio İK: İntraserebral Kanama
KAH: Koroner Arter Hastalığı KY: Kalp Yetmezliği
Lİ: Laküner İnfarkt
LMWH: Düşük Moleküler Ağırlıklı Heparin MCV: Mean CorpuscularVolume
MPV: Mean Platelet Volume; Ortalama Platelet Hacmi MRG: Manyetik Rözenans Görüntüleme
NIHSS: National Institutes of Health Stroke Skalası
NLR: Neutrophil Lymphocyte Ratio; Nötrofil-Lenfosit Oranı
NO: Nitrikoksit O2: Oksijen
PaCO2: Parsiyel KarbondioksitBasıncı PaO2: Parsiyel OksijenBasıncı
PCA: Posterior SerebralArter PLT: Platelet
PROACT: Prolyse in Acute Cerebral Thromboembolism RDW: Red Cell Distribution Width; Eritrosit Dağılım Genişliği RtPA: Rekombinant Doku PlazminojenAktivatörü
SAK: Subarakoid Kanama SVO: Serebrovaskülerolay TKS: Tam KanSayımı
TOAST: Trial of Organization. 10172 in Acute Stroke Treatment WBC: White Blood Cell; Beyaz Küre
WHO: Dünya Sağlık Örgütü
1. GİRİŞ VE AMAÇ
Dünya Sağlık Örgütü tanımlamasına göre inme, vasküler nedenler dışında görünür bir neden olmaksızın, beyin kan akımının bozulması sonucunda fokal serebral fonksiyon kaybına ait belirti ve bulguların hızla yerleşmesi ve bu bulguların 24 saatten daha uzun sürmesi ile karakterize klinik bir sendromdur (1). İnme olgularının %80- 85’i iskemik, %15-20’si hemorajik kökenlidir (2). Akut inme, kalp hastalıkları ve kanserlerin ardından en sık üçüncü ölüm nedeni olup Türkiye’de ve tüm Dünyada, morbidite ve mortalitenin sık nedenleri arasındadır (3, 4). Türkiye’de tüm ölümlerin % 40.6’sı kalp hastalıklarından, % 6.8’i inmeden kaynaklanmaktadır. Bu oranla inme Türkiye’de üçüncü en sık ölüm nedenidir (4). (5). İnmeli hastaların yaşayanlarının üçte biri günlük işlerinde başkalarına muhtaç olarak yaşamlarını sürdürebilmektedirler. Böylece inme, toplumda üçüncü en sık ölüm nedeni olmasının yanı sıra, erişkinlerde ilk sırada gelen maluliyet nedenidir. Nörolojik hastalıklar nedeniyle hastaneye yatan olguların yarısından fazlasını inmeli hastalar oluşturmaktadır (6,7).
Amerika Birleşik Devletleri (ABD)’de halen yıllık yaklaşık 700,000 stroke hastası tespit edilmektedir. Hastaların akut tedavisi, uzun dönem bakımı ve hastaların üretimden düşmeleri bireye ve topluma ağır maliyetler getirmektedir (8). Stroke sonrası oluşan bilinçsel ve motor sekeller, bireyleri fizyolojik, psikolojik ve sosyal açıdan bakıma muhtaç hale getirmektedir. Bunun ekonomik açıdan anlamı ABD’de yıllık 3,0 milyar dolar, hasta başına ise yaklaşık 50,000 dolar maliyettir (9).
Akut inmeye bağlı mortalite ve morbidite oranları yüksek olduğundan dolayı bu hastaların erken mortalite öngörüsünü yapmak önemlidir. Son yıllarda mortalitesi yüksek hastalıklar olan koroner arter hastalıkları, kanserler ve inmelerin mortalitesini öngörmek amacıyla klinik bulgular, skorlama sistemleri, biyokimyasal markerler ve görüntüleme yöntemleri ile birtakım çalışmalar yapılmıştır. Bu çalışmalarda nötrofil/lenfosit oranının (NLR) akut miyokard infarktüsü ile, eritrosit dağılım genişliği (RDW) ve ortalama trombosit hacminin (MPV) kolon kanseri ve inmelerle olan ilişkileri (10,11),gama glutamil transferaz (GGT) değeri ile inmenin
erken dönem mortalitesi üzerine etkisi (12) araştırılmıştır.
Biz çalışmamızda acil servislerde sık kullanılan, ucuz ve hızlı testler olan tam kan sayımı parametreleri ve biyokimya parametreleri ile dünyada mortalite ve morbidite sebepleri arasında üst sıralarda olan iskemik inmenin erken dönem mortalite ile ilişkisini araştırmayı amaçladık.
2. GENEL BİLGİLER
2.1. İnme Tanımı
Dünya Sağlık Örgütü tanımlamasına göre inme, vasküler nedenler dışında görünür bir neden olmaksızın, beyin kan akımının bozulması sonucunda fokal serebral fonksiyon kaybına ait belirti ve bulguların hızla yerleşmesi ve bu bulguların 24 saatten daha uzun sürmesi ile karakterize klinik bir sendromdur (1). İskemik inme, intraserebral kanama (İK) ve subarakoid kanama (SAK) gibi alt tipleri vardır. Tanım gereği 24 saatten uzun sürer veya ölümle sonlanır. Sendromun şiddeti; tam düzelmeden, kısmi düzelmeye, sakatlıktan ölüme varan geniş bir yelpazeyi kapsar (13).
2.2. İnme Epidemiyoloji
İnme, dünya toplumlarında üçüncü ölüm nedeni, sakatlık/özürlülük yapmada birinci neden olup, endüstrileşmiş toplumlarda hastane başvurularında ve sağlık harcamalarında önemli bir yer tutan hastalık grubudur (14). Ülkemizde inme hast alarının genel özellik ve risk faktörlerinin araştırıldığı hastane tabanlı, çok merkezli bir çalışmada; iskemik inme %72, hemorajik inme %28 oranında bulunmuştur (15).
Hemorajik inme oranının batı toplumu oranlarından daha yüksek olmasının en önemli nedeni, majör risk faktörü hipertansiyonun iyi tanınmaması ve tedaviye katılımdaki kesintiler olabilir (16).
İnme epidemiyolojisini incelemede en güvenilir verilerden biri insidans (bir toplumda yıl içinde ortaya çıkan yeni inme olgu sayısı) dır. Yaş standardizasyonu yapıldıktan sonra 55 ve üstü yaşlarda total inme insidansı yıllık 4.2-6.5/1000 olarak görülmektedir. Yaşa spesifik inme insidansının dekad artışı ile de progresif bir şekilde arttığı gözlemlenmiştir. Yaş gruplarına göre yapılan çalışmalarda yıllık inme insidansı; 45 yaş altı kişilerde 0.1-0.3/1000 kişi/yıl, 75-84 yaş arası 12-20/1000 kişi/yıl olarak değişmektedir (17).
Ülkemizde yapılan populasyon tabanlı çalışmalarda inme prevalansının yaşla birlikte arttığı görülmektedir. Erkeklerde inme prevalansı 58.8-92.6/1000 kişi olup kadınlarda 32.2-61.2/1000 kişidir (17).
2.3. Risk Faktörleri
Akut iskemik inme tedavisindeki gelişmelere rağmen inme nedenli ölümler birçok ülkede üçüncü sırada yer almakta ve inmeye bağlı sakatlıklar ise büyük ekonomik kayıplara yol açmaktadır (18). İnme risk faktörlerinin epidemiyolojik çalışmalarla belirlenmesi ve önlenmesi bu nedenle daha fazla önem kazanmaktadır.
2.3.1. Değiştirilemez risk faktörleri
2.3.1.1. Yaş
Yaş ilerledikçe inme riski artmaktadır. 55 yaşından sonra sonraki her on yılda bu risk 2 katına çıkmaktadır (19).
2.3.1.2. Cinsiyet
Erkeklerde daha fazla görülür ancak kadınlarda daha sık görülen çalışmalar da yapılmıştır.
2.3.1.3. Irk
Siyah ırkta inme insidansı daha yüksektir (%38). Populasyonda hipertansiyon, obesite ve diyabetin fazla olması, bu durumdan sorumlu tutulmuştur.
2.3.1.4. Genetik
Hem paternal hem maternal inme öyküsü, kişide inme riskinin artması ile ilişkili bulunmuştur (19,20). Aile öyküsünün risk faktörü oluşunda çeşitli etmenler rol oynamaktadır. Bunlar; benzer yaşam tarzları, beslenme alışkanlıkları ve bazı herediter özellikler olabilir (21). İskemik inme alt tiplerinin genetik komponentlerini araştıran bir çalışmaya göre aile öyküsü; büyük damar aterosklerozu ve küçük damar hastalığı için anlamlı bir risk faktörüdür. Kardiyoembolik ve nedeni belirlenemeyen inme gruplarında böyle bir korelasyon gözlenmemi ştir (22).
Genetik çalışmalar çeşitli spesifikgenetik haplotipler ile inme arasında ilişki olabileceğini ortaya koymakla birlikte, henüz patojenik olabilecek birmutasyon bulunmamıştır. Nadir genetik hastalıklarda da inme görülebilmektedir. Bunlar arasında CADASIL, Marfan sendromu, Fabry hastalığı, Nörofibromatozis Tip 1 ve 2’de artmış inme riski bulunmaktadır (19).
Genetik faktörler için henüz spesifik bir gen tedavisi mümkün olmadığı için, değiştirilemez risk faktörleri arasında yer almaktadır (23).
2.3.2. Değiştirilebilir risk faktörleri
2.3.2.1. Hipertansiyon:
Hipertansiyon hem serebral infarkt hem de intraserebral hemoraji için en önemli risk faktörüdür (21). Kan basıncı ne kadar yüksekse, inme riski de o kadar artmaktadır (19). Yaş, atrial fibrilasyon (AF) gibi diğer risk faktörleri ile etkileşimi ve kan basıncının düzeyi ile riskin artması nedeniyle, gerçek relatif risk değerinin belirlenmesi oldukça güçtür (21).
Özellikle sistolik kan basıncı yaşla birlikte yükselmektedir. Kan basıncının kontrol altına alınması, inme riskinden korunmanın yanında diğer hedef organların zarar görmesini de önlemektedir (19). Tüm antihipertansiftedavilerin inme insidansını %35-44 oranında azalttığı saptanmıştır (19). Uzun süreli antihipertansif tedaviyle, hem aterosklerozun yava şlatıldığı hem de araya giren diğer tetikleyici faktörlerin kontrol edildi ği düşünülmektedir.
Son tedavi rehberlerinde kan basıncının <140/90 mmHg’nın altında olması vurgulanmaktadır. Ancak DM gibi diğer risk faktörü olan hastalarda daha aşağı çekilmesi gerektiği de belirtilmektedir (24).
2.3.2.2. Sigara
Sigara inme riski açısından ba ğımsız bir risk faktörüdür. Miktarına göre değişmekle birlikte, hemen tüm çalimalarda sigara içiminin iskemik inme için kuvvetli bir risk faktörü olduğu ve tek başına riski yaklaşık 2 kat arttırdığı ortaya konulmuştur (23).
2.3.2.3. Diabetes Mellitus
Diabetes Mellitus iskemik inme için ba ğımsız bir risk faktörüdür Büyük damar aterosklerozunu hızlandırdı ğı, düşük ve yüksek dansiteli lipoprotein kolesterolleri üzerine olumsuz etkide bulundu ğu ve hiperinsülinemi yoluyla aterosklerotik pla ğı büyüttüğü bilinmektedir.
Vaka-kontrol ve prospektif epidemiyolojik çalışmalar iskemik inmede DM’nin bağımsız bir etkisinin olduğunu ve rölatif risk artışının 1.8 ile 6 kat arasında değiştiğini göstermektedir. Honolulu Heart çalışması’ nda diyabeti olanlarda olmayanlara göre tromboembolik inme riskinin 2 kat arttığı bulunmuştur (19,17).
2.3.2.4. Dislipedemi
Erkeklerde yapılan çalışmada yüksek total kolesterol seviyeleri ile (240-270
mg/dl) iskemik inme hızında artış gösterilmiştir (23). Yapılan başka bir çalışmadatotal kolesterolde her 1 mmol/L lik (38.7 mg/dl) artış iskemik inme hızında %25 lik bir artışa yol açmıştır (25).
Yapılan başka çalışmalarda düşük HDL seviyesi ile (<30-35 mg/dl) erkeklerde iskemik inme riskinde artış saptanmıştır. The Eurostroke Project’te düşük HDL’si olan erkek hastalarda iskemik inme daha az görülürken, kadınlarda bu oranın daha yüksek olduğu görülmüştür (19).
2.3.2.5. Kardiyovasküler Hastalıklar
İnmeye neden olan kalp hastalıkları arasında dilate kardiyomyopati, valvüler kalp hastalıkları (mitral kapak prolapsusu, endokardit, prostetik kalp kapakları), intrakardiyak konjenital defektler (patent foramen ovale, atrial septal defekt) yer almaktadır (19). Bu hastalıklar içinde en yüksek risk romatizmal mitral stenoz varlığında görülmekte ve yıllık emboli riski %2-5 olupatrial fibrilasyon (AF) varlığında bu risk 17 kat artmaktadır (23).
2.3.2.6. Atriyal fibrilasyon
Atrial Fibrilasyon (AF), iskemik inme için önemli bir risk faktörüdür. Hem valvüler hem de %70 oranında görülen valvüler olmayan AF için bu geçerlidir. AF’de yıllık inme riski %3 -5’tir. Tromboembolik inmelerin %50’sinden sorumludur.
Yaş ilerledikçe AF prevalansı artmaktadır ve ortalama yaş 70 olarak kabul edilmektedir. Diğer risk faktörleri düzeltildikten sonra yalnızca AF olan hastalarda inme riski 4 kat artmaktadır (19,26).
2.3.2.7. Alkol
Fazla miktarda alkol tüketenlerin hemorajik inme geçirme riski, içmeyenlere göre üç kat daha fazladır. Alkol lipoprotein a’ yı azaltıp HDL’ yi artırarak ve LDL
oksidasyonunu inhibe ederek aterosklerozu önler. Alkol tüketimi platelet agregasyonunda, fibrinojen seviyesinde azalma, doku plazminojen seviyesinde artışa neden olur. Hafif ya da orta düzeyde alkol alımı iskemik inme riski için koruyucu olurken, çokfazla tüketenlerde bu risk artmaktadır (27). Günde 5 kadehten fazla alkol tüketenlerde inme riskinin %69 oranında arttığı saptanmıştır (23,27).
2.3.2.8. Fiziksel inaktivite
Fiziksel aktivite doğrudan inme riskini azaltmaz. Koruyucu etkisi; kan basıncını düşürmesi, fibrinojen ve platelet aktivitesini azaltması, plazma doku plazminojen aktivatörlerinin ve HDL kolesterolünü arttırmasıdır (19). Egzersizin haftanın her günü ≥30 dk olacak şekilde yapılması uygun görülmektedir (23).
2.3.2.9. Obezite
Obeziteyesıklıkla hipertansiyon, dislipidemi, diyabet eşlik ettiği için, inmenin risk faktörü kabul edilir.
2.3.2.10. Asemptomatik karotis stenozu
Yapılan çalışmalarda %50’nin üzerinde karotis darlığının 65 yaş üzerindeki erkeklerde %7, kadınlarda %5 oranında olduğu tespit edilmiştir (23). Asemptomatik karotis stenozu olan hastalarda eğer darlık derecesi%60’tan daha ileriyse, endarterektomi uygulanması halinde beş yıllık ipsilateral inme riskinde %53 oranında rölatif risk azalması sağlanmaktadır (28).
2.3.2.11. Diyet ve beslenme
Düşük yağ, artmış meyve ve sebze tüketiminin inme riskini azalttığı düşünülmektedir (23).
2.3.3. Potansiyel risk faktörleri
2.3.3.1. Metabolic sendrom
Metabolik sendrom koroner kalp hastalığı, kardiyovasküler hastalık (koroner arter hastalığı ve inme de dahil) için muhtemel bir nedendir. Metabolik sendroma yol açan nedenler iskemik inme için artmış risk oluştururken, metabolik sendrom tanısı olanlarda metabolik sendromun spesifik risk faktörü olduğu net değildir (19).
2.3.3.2. Hiperhomosisteinemi
Artmış kan homosistein düzeyi, ateroskleroz ve tromboz için risk olabilir. Çalışmalarda inmeyle olan ilişkisi gösterilmiştir.
2.3.3.3. İnflamasyon
Aterosklerozun endotelyal yüzeydeki hasara bağlı olarak ortaya çıkan kronik inflamatuar bir yanıt olarak kabul edilmesi nedeniyle çalışmalarda birçok inflamatuar marker iskemik inmede olası risk faktörü olarak araştırılmıştır (21).
2.3.3.4. Enfeksiyon
Chlamidya pnömonia, CMV, H pylori, H influenza, M.pnömonia, EBV, HSV tip1 ve tip2, aterosklerotik plak progresyonu ile ilişkisi gösterilmiş mikrorganizmalardır. (19,23).
2.3.3.5. Migren
Bir çalışmada migren hastaları ile normal populasyon karşılaştırılmış ve migreni olan hastalarda inme riskinin 7 kat fazla olduğu görülmüştür. (29).
2.3.3.6. Yüksek lipoprotein a
Yüksek Lp(a) değerleri aterosklerotik damar hastalığı, koroner arter hastalığı ve inme ile ilişkili bulunmuştur (30).
2.4. Serebrovasküler Anotomi
Beyin, arkus aorta ve dallarından ayrılan karotis ve vertebral arterler aracılığı ile beslenir. Oksipital lob dışında kalan serebral hemisferlerin kan akımını internal karotid arter ve dalları, beyin sapı ve serebellum ile oksipital lob ve talamusun kan akımını ise vertebral arter ve dallarısağlar.
İnternal karotid arter, kommon karotid arterin dalıdır. Kommon karotid arter, sol tarafta doğrudan arcus aortadan çıkarken sağ tarafta ise truncus
brachiocephalicustan çıkar. Kommon karotid arter, C4 düzeyinde internal karotid
arter ve eksternal karotid arter olmak üzere iki dala ayrılır. İnternal karotid arter, servikal bölgede dal vermeden yükselerek kafa tabanında karotis kanalına girdikten sonra kavernöz sinüsün içinde ilerler ve duramater yaprağını delerek subaraknoid bölgeye ulaşır. İnternal karotid arter, beyin yüzeyine optik kiazmanın lateralinde çıkarak anterior serebral arter ve orta serebral arter adı altında iki terminal dala ayrılır.
Vertebrobaziler sistemi oluşturan vertebral arterler subklavyen arterden ayrılır. Subklavyen arter, sağ tarafta truncus brachiocephalicustan, sol taraftaarkus
aortadan köken alır. Vertebral arter, duramater içinde iken posterior inferior
serebellar arter dalını verir. Subaraknoid aralıkta bulbus ön yüzünde her iki vertebral arter birleşir ve baziller arter adını alır. Baziller arter, beyin sapının ön orta bölümünün beslenmesini sağlayan kısa perforan dallar ile beyin sapını çevreleyen anterior inferior serebellar arter ve süperior serebellar arter dallarını verir. Ayrıca baziller arter, posterior serebral arter dalını verir. Posterior serebral arter, posterior
komünikan arter aracılığı ile internal karotid artere bağlanır. Serebral dolaşımı sağlayan arterler arasında çok sayıda anastomoz vardır. Vertebrobaziler sistem ile karotis sistemi arasındaki kollateral dolaşımı Willis poligonu sağlar (31).
Beyin dolaşımında hemisferlerin orta bölümündeki orta ve anterior serebral arter alanlarının birleşim yerinde serebral arterlerin distal dallarının ortak akım alanlarında ve posterior pariyetal lobta orta ve posterior serebral arterlerin birleşim alanında boşalma havzaları oluşur. Perfüzyon basıncındaki ani düşüşlerde, bu alanlar iskemiye daha açık alanlardır (32).
2.5. Serebral İskeminin Fizyopatolojisi
Beyin, kabaca kardiyak debinin %20’sini alırken toplam oksijeninde % 25’ini kullanır. Nöronlar ve glial hücreler, devamlı olarak membran potansiyellerini korumak, transmitter sentezlemek ve depolamak, aksoplazma üretmek ve bozulan yapısal kısımlarını yenilemek zorundadırlar. Bu nedenle beyin hücreleri vücuttaki diğerorganlara göre daha yüksek miktarda oksijen ve enerji ihtiyacı duyarlar (33).
Beyin yeterli miktarda anlık oksijenlenmiş kan desteğine diğer organlardan daha fazla ihtiyaç duyar. Serebral dolaşımın sürekliliği alt beyin sapındaki merkezlerin kontrolündeki bir dizi baroreseptör ve vazomotor reflekslerle güvence altına alınır. Hayvan deneylerinde ve muhtemelen insanlarda, kan akımının 5 dakikadan uzun süre durması geri dönüşümü olmayan hasara yol açar. Kandan yoksun beyin dokusunda iskemik nekroz veya infarkt gerçekleşir. İskemik dokunun kaderini belirleyen en önemli etkenler, iskeminin şiddeti ve süresidir (34). Normalde total kan volümünün %20’sini, glukozun %17’sini kullanan beyin akciğerler tarafından absorbe edilen oksijeninde %20 kadarını kullanmaktadır. Beyin total olarak dakikada 750 –800 ml kan kullanıp 46 ml kadar oksijen tüketimi yapmaktadır. Serebral kan akımı (SKA) 100 gr beyin dokusu için ifade edilir ve normalde ortalama 50ml/dak ‘dır. Gri cevherde SKA ortalama 70 -80ml/100gr/dak iken beyaz cevherde 30ml/100gr/dak’dır (35). Her iki karotis arter dakikada 350 cc, vertebrobaziler sistem
ise 150 -200cc kanı beyine taşır. Birkaç dakikalık işlev bozukluğu sonucunda bile oksijen ve glikoz azalıp kritik seviyelere inebilir. Beyin dokusu bu maddeleri depolayamadığından ve metabolizması çok yüksek olduğundan serebral dolaşımda 6–10 saniyelik kritik düzeyde bir duraklama geriye dönüşümlü nöronal metabolik bozukluğa ve bilinç yitimine neden olur. Serebral dolaşımda 30 saniyelik bir kesilme beyin metabolizmasında değişikliğe yol açarken, 5 dakika sonra irreversibl beyin dokusu yıkımı ve serebral enfarktla sonlanabilecek anoksi başlar (36,37).
İskemik çekirdeği çevreleyen bölgelerde ise kollateral damarlarca sağlanan ve perifere doğru artış gösteren kan akımı bölgeleri mevcuttur. Bu alan, eğer iskemik durum düzeltilmezse birkaç saat içerisinde nekroza gitme potansiyeli vardır. Kan akımının azaldığı ancak kalıcı hasarın henüz oluşmadığı bu beyin bölgesine “penumbra” adı verilir (38). İskemik çekirdekte, enerji kesilmesi sonucu iyon pompa sistemleri bozulmuşken, penumbrada elektrik aktivite bozukluğuna rağmen membran hemostazı korunmuştur. Bu nedenle penumbra hedef alınan “kurtarılacak doku” dur (38). İlerleyici bozukluğun, 24 saate kadar devam ettiği ve reperfüzyonla geri döndüğü gösterilmiştir. Bu da penumbranın dinamik özelliğini ortaya koyan, bir tedavi yapılmazsa kısa bir süre içinde geri dönüşsüz doku hasarının yerleşeceğini göstermektedir (39).
Aslında birden fazla "moleküler penumbra kuşağı" ayırt edildiği ileri sürülmektedir. Çoklu penumbra kuşağını; farklı yer ve zamanlarda, farklı hücreler tarafından indüklenen genler oluşturur (40).
Beyin hücreleri eksitotoksisite (glutamat), radikal hasarı (oksidatif stres, serbest radikaller) ve apoptotik yolların birlikteliği ile ölürler. Oksijen ve glukoz eksikliğine bağlı beyinde ATP oluşturulamazsa, enerji eksikliğine bağlı iyonik dengeler bozulur. Glutamat salınır ve geri alımı bozulur, eksitatuar aminoasitler postsinaptik reseptörlere bağlanarak hücre içine artmış kalsiyum (Ca) girişine ve salınımna sebep olur. Ca bağımlı sentaz ve proteazlar hücre ve dokudaki ana hücre-iskelet ve enzimatik proteinlerin yıkımında, nitrik oksit (NO) veperoksinitrit oluşumunda rol alır. Oksidatif fosforilasyonun bozulması ve reaktif oksijen
radikallerinin salınımı gibi mitokondriyal disfonksiyon sonrası; hücrelerin protein, lipid ve nükleik asitleri daha da fazla hasara uğrarlar. Kaspazlar apoptotik hücre ölüm mekanizmalarını tetikler (41).
Bütün bu mekanizmalar sonucunda; dinamik ve hücreye özel yolaklar, iskemik hasarın süre ve şiddetine bağlı olarak, nekroz yada apopitoz ya da her ikisi birlikte hücre ölümüne sebep olur (41).
2.6. Serebral İskemide Etiyoloji ve Sınıflandırma
İnme etyolojisine yönelik ilk sınıflandırmalar genellikle lezyonun patolojisine göre yapılmış ve tüm inmeler iskemik ve hemorajik olmak üzere iki ana gruba ayrılmıştır. Daha sonraki çalışmalar ileri nöroradyolojik, kardiyolojik, hematolojik ve biyokimyasal tetkikleri kullanarak lezyonun patolojisi, lokalizasyonu ve oluş mekanizmasını da göz önünde tutmuş ve yeni sınıflamalar yapılmıştır. Buna göre yapılan inme sınıflandırmalarında, çeşitli toplumlarda bazı alt gruplar daha sık gözlenmekle beraber benzer değerler elde edilmiştir (21). Başlıca inme alt gruplarının sıklıkları ise şöyledir; 1. Subaraknoid kanama (SAK) %3-10, 2. İntraserebralhemoraji%10-15, 3. Serebral iskemi %60-80’ dir (21).
Serebral infarktlarda etyolojik sınıflandırma, iskeminin tedavisi ve prognozunun belirlenmesi yanı sıra ikincil koruma açısından çok önemlidir. Buna karşılık klinik ve nöroradyolojik bulguların bazı iskemik inme alt gruplarında benzerlik göstermesi nedeni ile etyolojik sınıflandırma oldukça güçtür (42). İskemik inmelerle ilgili pratikte kullanım alanı bulan önemli bir sınıflama Oxfordshire Toplum İnme Projesinde önerilmiştir. Burada temel nörolojik bulgular esas alınmış, etyolojik özellikler hesaba katılmadan, basit ve kolay uygulanabilir bir sınıflama amaçlanmıştır. Olgular bu sınıflamada dört ayrı grup içinde değerlendirilmiştir; Laküner infarktlar, total anteriyor sirkülasyon infarktları, parsiyel anteriyor sirkülasyon infarktları, posteriyor sirkülasyon infarktları. Bu sınıflama sistemi erken evrede prognozla ilgili belirli bir öngörü yapılmasına da olanak sağlamaktadır (43). İskemik inmeler lezyonun arteryal dağılımına göre basitçe
karotis, vertebrobaziller, laküner ve ara bölge (border zone) infarktları olarak da sınıflandırılır. İyi bir anatomi bilgisi gerektiren ve lezyonun topografik özelliklerine dayanarak yapılan bu sınıflama tedavi planlanmasınada yön verir (44).
Tablo 1. Bamford ve Arkadaşlarına Göre Serebral İnfarkt Sınıflandırılması Klinik Özelliklerine Göre İskemik İnme Sınıflaması (45)
LACI (Laküner infarktlar)
• Pür motor inme
• Pür duysalinme
• Sensori-motorinme
• Fasiyo-brakiyal ve brakiyo-krusiyal tutuluşu olanolgular
• Prognoz görece iyi, sekel bulgularvar.
TACI (Total Anteriyor Sirkülasyon İnfarktları)
• Yüksek serebral fonksiyon bozukluğu (afazi, diskalkuli,
vizuospasyalbozukluklar)
• Homonim görme alanıdefekti
• Yüz, kol ve bacağın en az ikisinde motor ve/veya duysalbulgular
• Bilinç bozukluğu nedeniyle yüksek serebral fonksiyonlar ve görme alanı test
edilemiyorsa tek bir defisit göz önünealınır.
PACI (Parsiyel Anteriyor Sirkülasyon İnfarktları)
• TACI sendromunun üç komponentinden ikisini gösterenolgular
• Tek başına yüksek serebral fonksiyon bozuklukları
• LACI’ dekinden daha sınırlı motor/duysal defisit (bir kola veya yüz ve elesınırlı)
POCI (Posteriyor Sirkülasyon İnfarktları)
• Beyin sapı ve /veya serebellum tutuluşu gösteren bulgular ve/veya
homonimhemianopsi
• Prognoz iyi, ancak rekürrens oranıyüksek
Etyolojiyi temel alan sınıflandırmalardan en yaygın kullanılanı, klinik bulguların yanı sıra etyolojiye de yer vere n 1993 yılında yayınlanan Trial of Org 10172 in Acute Stroke Treatment (TOAST) çalışmasında kullanılan sınıflandırmadır (46). TOAST sınıflandırılmasında adı geçen hastalıklar şunlardır;
2.6.1. İskemik inmede TOAST sınıflandırması • Geniş arter aterosklerozu
• Kardiyoembolizm • Küçük damar oklüzyonu • Diğer belirlenen etyolijler • Sebebi belirlenemeyenler
2.6.2. Geniş arter aterosklerozu (tromboz ve emboli)
Tüm iskemik inme hastalarının % 50 kadarından sorumludur (47,48). NINDS (National Institute of Neurological Disorders and Stroke) kriterlerine göre major intrakranyal veya ekstrakraniyal serebral arterleri tutan aterosklerotik lezyonlara bağlı olarak ortaya çıkan serebral enfarkt olarak tanımlanır. Geniş damarların birindeki aterosklerotik plak sonucunda progresif stenoz ile geniş arteryel oklüzyon oluşabilir. Aterosklerotik plaklar karotis arter ve vertebrobaziler sistemin herhangi bir noktasında oluşabilir. Fakat en sık ana karotis arter bifurkasyonu ile eksternal ve internal karotis arterlerde görülür. Ayrıca orta ve ön serebral arterlerden ve vertebral arterlerden orijin alabilir (49).
Major damarların oklüzyonu ya da şiddetli stenozu distal kısımda perfü zyon yetersizliği ve enfarkt oluşturur. Enfarktın oluşumu kollateral akımla da ilgilidir. Stenozun derecesi ve perfüzyonun azalması multiple faktörlere bağlıdır. Aterosklerotik stenoz ya da oklüzyon, embolik mekanizma üzerinden de serebral enfarkta neden o labilir. Bu durumda proksimalde yerleşmiş atheromatöz lezyondan çıkan emboli, diğer sağlıklı dalları oklüze ederek arterial ağacın daha distalinde lokalize olur. Embolik fragman, stenoze ya da ülsere, etkilenmiş ekstrakraniyal arterlerden çıkabilir. Herhan gi bir majör serebral arterin kökünde stenoz olabilir ayrıca oklüzyon internal karotid arterin gövdesinde de görülebilir ve budurumlarda embolik fragman oluşturabilir. Hatta oklüze karotisin üstünde anterograd olarak trombüs gelişebilir.
2.6.3. Kardiyoembolik enfarkt
Tüm iskemik inmelerin %20’sini oluşturan kardiyoembolizimde, arteriyel oklüzyonun sebebi kalpten kaynaklanan embolilerdir. Emboliye yol açan kalp hastalıkları, yüksek riskli ve orta riskli olmak üzere alt gruplara ayrılmıştır. (Tablo2)
Orta riskli hastalıklarda diğer inme nedenleri bulunamazsa, olası kardiyoembolik inme tanısı konulabilir. Başlıca klinik bulgular ani gelişen ve bazen bilinç bozukluğunun eşlik ettiği inmelerdir. Sıklıkla epileptik nöbetler, başlangıçta inme ile birliktelik gösterir. Bazı vakalarda ise ilerleyen saatlerde nörolojik kayıpta hızlı düzelmeler gözlenir (42).
Tablo 2. Kardiyoembolik İnme Nedenleri ve Risk Düzeyleri
Yüksek risk Orta risk
Mekanik prostetik kapak Mitral kapak prolapsusu AF’li mitral stenoz AF’siz mitral stenoz Atriyal fibrilasyon Patent foramen ovale Hasta sinüs sendromu Atriyal flutter
Geçirilmiş MI (<4 hafta) Biyoprostetik kalp kapağı Sol ventriküler trombüs Konjestif kalp yetmezliği Dilate kardiyomyopati Atriyal septal anevrizma
Atriyal miksoma Nonbakteriyel trombotik endokardit İnfektif endokardit MI (>4 hafta,<6 ay)
2.6.4. Laküner enfarktlar (küçük damar oklüzyonu)
Tüm inme olgularının %15 ile 30 kadarını oluşturur (23,25). Bu enfarktlar tek bir damar alanında tanımlanan küçük iskemik bölgelerde oluşan lezyonlardır. Lakünün patolojik tanmlaması; ortalama 5mm çapta (3 –15 mm) ufak serebral enfarktlardır.
Lakünler talamus, bazal gan glia, korona radiata, sentrum semiovale, internal kapsül vebeyin sapında görülebilir. Temel patoloji damar duvarı yıkımı, damarın fokal ekspansiyonu, trombotik tıkanma, hemorajik ekstravazasyon ve fibrinoid depolanmadır (50). Derin penetran arterlerde stenoz, lipohyalinoz ya da mikroateromla oluşan ufak fokuslar gösterilmiştir (51). Laküner infarktlar büyük serebral arterlerin (özellikle arteria serebri media, arteria bazillaris, arteria serebri posterior, arteria serebri anterior ve arteria vertebralis) de rin delici dallarının tıkanması sonucu beyinin derin bölümlerinde ve beyin sapında oluşurlar. Bu arterlerin çapları 40–500 mikron arasındadır ve tümü delici arterler olarak bilinir.
Kollateral dolaşımları yoktur. Delici arterlerin kanlandırdığı alanlar değ işik olduğundan farklı büyüklükte enfarktlar oluşur.
Küçük damar hastalığı (lipohyalinozis) daha çok beyinin derin penetran arterlerini tutar ve arteryel hipertansiyon ile birliktedir ancak emboli kaynaklı kalp hastalığı ve büyük damar hastalıkları ile birlikte de görülebilir (50). Küçük derin enfarktlara neden olabilir. Genellikle çoğuldur. Putamen, kaudat nükleus, globus pallidus, talamus, pons, internal kapsül ve periventriküler ak maddedeyerleşir.
Lakünlerin gelişiminde HT, diabetes mellitus (DM), kardiyomyopatiler, kanbasıncında ani düşmeler, polisitemi, arterden artere emboliler de nedenler arasındadır (50). Küçük lakünler (2–4 mm) genelde asemptomatiktir. Kaudat nükleus ve putamende pek çok lakün asemptomatik olabilir. Nekropsi ç alışmalarında lakünlerin %30'u asemptomatik bulunmuştur. Bununla birlikte lakünler küçük olsa bile, duyusal ve motor yollarda geliştiklerinde klinik bulgular verirler. Anjiyografik incelemelerde arter tıkanmaları olağan değildir. Vakaların %20 -25'inde önceden GİA görülebilir. Lakünler semptomatik olduğunda lakünün konum ve büyüklüğüne bağlı olarak değişik klinik tablolar ortaya çıkar. Semptomatik lakünlerin altta yatan en önemli mekanizması mikroateromdur. Kronik HT'a bağlı penetran arterlerin lipohyalinozisi de önemli rol oynar. Lipohyalinozis sessiz lakünlerde de sık görülür. Ayrıca damar duvarındaki, kronik HT'a bağlı fibrinoid nekroz da önemlidir. Fibrinoid nekroz sonucu serebral otoregülasyon bozulabilir. Artmış kan basıncı ile damar duvarı kalınlaşır. Budurum hidrostatik kapiller basıncı arttırır ve kapiller zararla vasküler nekroz küçük damar hastalığı oluşturur (52). Mikroembolizm de laküner enfarkt oluşturabilir. Laküner enfarktlarda hemodinamik temelde intra veya ekstrakraniyal karotis stenozu önemli rol oynar. Derin enfarktlarda perfüzyon yetmezliği de önemlidir (53). Genel olarak laküner enfarkt risk faktörleri geniş arter hastalığı ile aynıdır. Bilateral kapsüler lezyonlarda afoni, anartri, apraksi ve mutizm görülebilir. Multipl lakünlere bağlı f rontal lob disfonksiyonu ve demans bildirilmiştir (52). Laküner infarktların tanısında bilgisayarlı beyin tomografisi (BBT)/ Magnetik Rezonans Görüntüleme (MRG) kullanılabilir. MRG tanımlamaları, BBT’ye göre daha üstündür (52,54). BBT'de 10 mm dolayındakiler kolayca
tanınabilir ama 4 mm’den küçük ve beyin sapındaki lezyonları görülemeyebilir (55).
2.6.5. Diğer belirlenen etyolojiler
Bu grupta, Merkezi Sinir Sisteminin (MSS) birincil ve ikincil vaskülitleri, CADASIL (cerebral autosomal dominant arteriopaty with subcortical infarcts and
leukoencephalopathy) ve serebral amiloid anjiopati gibi nadir küçük damar
hastalıkları, fibromusküler displazi, konjenital damar hastalıkları, mitokondriyal hastalıklar, travma ve diseksiyon ile kan hastalıkları yer alır ve tüm iskemik inmelerin %5’inden az yer tutar (43). Anjiografi, leptomeningeal biopsi ve ayrıntılı hematolojik, biyokimyasal ve mikrobiyolojik testlerle tanı konur (42).
2.7. Serebral İskemidetanı ve Klinik Değerlendirme
2.7.1. Serebral iskemide tanı
İnme hastasının ilk klinik değerlendirmesi, inme tipinin ve hastanın klinik durumunun belirlenmesi açısından kritik önem taşır. İnme, beyin fonksiyonu bozukluğu semptom ve bulgularına neden olabilen diğer durumlardan (beyin tümörleri, subdural hematom gibi) ayırt edilmelidir. İnmenin boyutunun belirlenmesinde klinik nörolojikbakı önemlidir ve sıklıkla inmenin doğasını belirleyebilir. İnmeye katkıda bulunabilen koagülasyon bozukluklarının da araştırılması gerekir (56).
2.7.2. Klinik değerlendirme
İnme hastalarının değerlendirilmesinin ilk basamağı olayın öyküsünü almaktır. Hekim ilk semptomlar, başlangıç zamanı, süresi ve progresyonu yada iyileşmenin bulunup bulunmadığından emin olmalıdır. Hasta uyaranlara yanıtsızsa veya afazi nedeni ile konuşamıyorsa bir aile üyesi veya olayı gözleyen bir kişiden öykü alınmalıdır. Hekim öyküden vücudun bir tarafında zayıflık varlığını, konuşma zorluğunu, bilinç düzeyi değişikliğini, görme alanının bir tarafındaki veya bir
gözdeki görme bozukluğunu, çift görme veya göz kayması, duyu değişikliği, denge kaybı, ekstremitelerde uyum bozukluğu, baş ağrısı veya baş dönmesi bulunup bulunmadığını belirleyebilir (56).
Daha sonra, inmeyi başlatan faktörleri tanımlamak için tıbbi biröykü alınmalıdır. Hipertansiyon, diyabet, koroner arter hastalığı, kardiyak aritmiler, kardiyak kapak fonksiyon bozukluğu, hiperlipidemi ve koagülopati gibi risk faktörleri belirlenmelidir. Bu hastalıkların aile öyküsü, inme etyolojisinin belirlenmesinde yardımcıdır. Sistemlerin incelenmesi göğüs ağrısı, nefes darlığı, gastrointestinal bozukluk veya inme ile birlikte görülen üriner inkontinans varlığını belirler (56).
Nörolojik bakıdan önce genel fizik bakı yapılır. İlk önce acil yaşam desteği gerekmediğinden emin olmak için bilinç düzeyi, kalp atımı ve hava yolu açıklığı belirlenir. Vücut sıcaklığının ölçülmesi önemlidir çünkü ateş endokardit nedenli emboli ile ilişkili olabilir. Kan basıncı mutlaka ölçülmelidir. Embolik bir olaydan sorumlu olabilecek atrial fibrilasyon gibi olası bir kardiyak aritmiyi düşündürecek şekilde hızlıveya düzensiz olup olmadığını belirlemek için nabız hızı bakısı mutlaka yapılmalıdır (56).
Nabız birçok farklı bölgeden alınmalıdır. Subklavyen arter darlığının göstergesi olabilen herhangi bir tek taraflı nabız kaybının belirlenmesi için radiyal nabızlara bakılır. Bu durum subklavyen çalma sendromu ile de ilişkili olabilir; bu bozuklukda vertebralarterin distalindeki subklavyen arter beyinden geriye doğru vertebral arterden gelen kanla beslenir.
Karotis tıkayıcı arter hastalığının tanımlanması için servikal karotis nabızlarına bakılır. Yüzeyel temporal ve supraorbital nabızlar değerlendirilir çünkü tıkayıcı karotis hastalığında, internal karotis dolaşımına oftalmik arter aracılığı ile geri akımla ve eksternal karotis arterden kan gelişi nedeni ile yüzeyel temporal arterler büyük ve pulsatil olabilir. Periferik nabzın kaybolması çoklu embolik olayların varlığını gösterebilir: Bu embolik olaylar olasılıkla inmeye neden olabilecek sistemik kardiyojenik embolizasyondan kaynaklanır. Üfürümlerin
tanımlanması için kalp vebüyük damarlar steteskop ile dinlenmelidir. Karotis arterden kaynaklanan ve tıkayıcı karotis arter hastalığı varlığını gösterebilen damar seslerini dinlemek için steteskop çene açısına yerleştirilir. Hekim herhangi akut tıkanma veya abdominal bir aort anevrizmasının belirlenmesi için batın bakısı yapılmaldır. Pıhtılaşma bozukluğu ya da hemorajik veya trombotik inmeye yol açabilen trombosit bozukluğunun göstergesi olabilen peteşi veya purpuranın tanımlanması için deri bakısı yapılmalıdır (56).
Nörolojik bakı bilinç durumun değerlendirilmesi ile başlar. Hastalardan adlarını, bulundukları yeri, zamanı ve güncel olayları tanımlanmaları istenir. Baskın olmayan hemisferde inmesi olan bir hasta sorulara normal yanıtlar verebilir fakat inme oluştuğunu veya vücudun karşı (genellikle sol) tarafında zayıflık varlığının farkında olmayabilir. Konuşmanın akıcı olup olmadığının belirlenmesi için hasta konuşurken hasta dinlenerek konuşma değerlendirilmelidir. Normal kelimelerin kullanılıp kullanılmadığının veya kullanılmak istenene benzer fakat yanlış kullanılan (parafazi) uygunsuz kelimelerin kullanılıp kullanılmadığının belirlenmesi için konuşma içeriğide incelenmelidir. Hastadan nesnelerin ve vücudunun parçalarının adlarını söylemesi ve söylenilen cümleleri tekrarlaması ve verilen emirlere uyması istenir. Bu bakı genellikle solda olan baskın hemisfer lezyonlarının göstergesi olan anlamlı afazi veya algı afazisinin bulunup bulunmadığını ortaya çıkarır. Yakın ve uzun dönemli hafıza çağdaş ve geçmiş olaylar sorularak test edilmelidir ve hafıza hastanın bir dizi kelimeyi veya deyimi aklında tutup 5 dakika sonra tekrarlaması istenerek test edilir. Bilişsel yetenek, hastadan 4 veya 5 harfli bir kelimeyi normal ve tersinden hecelemesi istenerek veya basit çıkarma ve toplama işlemleri yapması istenerek değerlendirilmelidir. Algı, hastanın nereye dokunduğunu bilip bilmediği veya vücudunun birden çok bölümünün uyarılmasını hissedip hissetmediği değerlendirilerek test edilebilir. Uzaysal görme veyapılandırma yeteneği hastadan zamanı gösteren bir saat çizmesi veya diş fırçası gibi bir aletin kullanımını göstermesi istenerek değerlendirilir (56).
Daha sonra kraniyal sinirler, papilla refleksleri, ekstraoküler hareketler, görme alanları ve göz dibi bakısı yapılmalıdır. Göz dibindeki koroiddeki alev
şeklindeki hemorajiler subaraknoid veya intrakranial kanama oluşabilir. Akut kafa için basınç artışıda bazen papilla ödemine ve retinal kanamaya neden olabilir. Göz hareketleri nistagmus açısından gözlenmelidir. Görme alanı bozukluklarının tanımlanması için solve sağ görme alanlarına eş zamanlı çift uyaranlar uygulanmalıdır (56).
Yüz, dil, çene ve damak hareketleri gözlenmelidir. Tek başına ağız sarkması üst motor nöron lezyonu varlığını gösterirken gözü kapayamama veya kaşını kaldıramama ile birlikte ağız sarkması fasiyal sinir veya çekirdeğin alt motor nöron lezyonu varlığını gösterir. İnflamatuvar nedenden kaynaklanan izole bir periferik fasiyal sinir lezyonu sıklıkla hatalı bir şekilde inme olarak algılanır fakat bir merkezi sinir sistemi lezyonu da kollateral hemiparazi gibi başka nörolojik bulguları eşlik ettiği alt motor nöron fasiyalzayıflığına yol açabilir. Hasta korneal refleks ve yüzdeki iğne batma duyusu yönünden test edilmelidir (56).
Motor bakı her omuz, dirsek, el bileği, parmaklar, kalçalar, dizler, ayak bilekleri ve ayak parmaklarındaki her eklemin hareketinden sorumlu kas grublarının, fleksiyonda ve ekstensiyonda gücü ve hareketliliği değerlendirilerek sürdürülür. Gevşeklik veya sertlik için kas tonusu test edilmelidir. İğne batması ve sıcaklık, titreşim, eklem pozisyonu duyusu değerlendirilmelidir. Derin tendon refleksleri refleks çekici ile uyarılarak incelenmelidir. Babinski refleksinebakılmalıdır (56).
Serebellar sistem hastalarının burunlarına ve bakı yapan hekimin parmağına tekrar tekrar dokunması istenerek ve hastadan topuklarını dizden ayağına doğru incik kemiğinin üzerinde, aşağı yukarı hareket ettirmesi istenerek yapılır. Hasta yürüyebiliyorsa yürüyüş de test edilmelidir. Geniş tabanlı yürüme spastik ve serebellarbozukluğu gösterir (56).
Nörolojik öykü ve bakı anatomik lokalizasyonun ortaya konması ve inmenin olası sebeplerinin belirlenmesi için sentezlenmelidir. Konuşmanın dışa vurumunda zorluk ve bir sağ hemiporazi genellikle frontal lob veya temporal lobları tutan bir sol serebral lezyon varlığını gösterir. Beyin kökünü tutan inmede genellikle alt motor
nöron fasiyal zayıflığı ve göz dışa bakış zayıflığı ve ekstremitelerin karşı taraf hemiparazisi gibi lezyonun aynı taraf kranial sinir yetersizliklerinin eşlik ettiği çapraz bir sendromoluşur (56).
Göz hareketleri inmenin serebral hemisferimi yoksa beyin kökünümü tuttuğunun belirlenmesinde kritik önemdedir. Konjuge sabit bakışı etkileyen bir serebral lezyonda gözler karşı tarafa yönlendirilemez. Bu sol serebral bir lezyonda gözlerin sola kaymasına ve sağ hemiparaziye ve sağ serebral bir lezyonda gözlerin sağa kaymasına ve sol hemiparaziye neden olur. Konjuge sabit bakışı tutan bir beyin kökü lezyonunda gözler lezyon tarafına yönlendirilemez. Bu sol beyin kökü lezyonlarında gözlerin sagakaymasına ve bir sağ hemiparaziye ve sağ beyin kökü lezyonlarında gözlerin sola kaymasına ve bir sol hemiparaziye neden olur (56).
Bir inmenin damarsal alanı genellikle klinik bakı ile belirlenir. Bacaklardan daha çok yüzü ve kolu tutan bir paralizi olan hastada genellikle orta serebral arter alanında bir lezyon vardır. Oysa koldan daha çok bacağı tutan zayıflığı olan bir hastada genellikle anteriyor serebral arter alanında, duyularda bozuklukla birlikte aynı taraf hemianopsisi olan bir hastada genellikle posteriyor serebral arter alanını ile ilgili yada baziller bir lezyon vardır. Vertigo, nistagmus, yutma güçlüğü, ses kısıklığı aynı taraf horner sendromu, iğne batma duyusunun yüzün aynı tarafında ve vücudun ters tarafında azaldığı ve bazen aynı taraf ataksisi bulunan bir hastada genellikle o taraf vertebral arterveya posteriyor inferiyor serebellar arter alanında bir lezyon vardır (56).
İnmenin etyoloji ve şiddetinin belirlenmesi inme hastalarının uygun tedavisine karar verilmesinde kritik önemdedir. İnmenin şiddetinin ve beyin hasarının derecesinin Glaskow Koma Ölçeği (GKS) ve NIHSS inme ölçeği (National
Instututes of Health Stroke Scale) kullanılarak değersel olarak belirlenmesi hem
tedavi hem de hastanın prognozu hakkında değerli sonuçlar verir. İnme için tedavi edici madde ve yöntemlerle yapılan klinik araştırmaların çoğunda bu skalalar kullanılır ve tedavi endikasyonları özellikle trombolitik tedavinin başlatılıp başlatılmayacağına (57) karar verilirken, kısmen bu ölçeklere dayandırılır (57).
Dolayısıyla bu ölçeklerin kullanılması inme hastalarının ilk değerlendirilmesinde gittikçe dahada önem kazanmaktadır (56).
2.7.2.1. Anterior serebral arter (ASA) enfarktı
İzole ASA enfarktı tüm serebral enfarktlar içinde %1,3’ünü oluşturmaktadır. ASA enfarktlarının en önde gelen sebebi büyük arter arterosklerozudur. Geniş ASA enfarktı sonucunda ana olarak uzamış mutizm, akut konfüzyon, abuli (irade yitimi), ciddi azalmış sözel akıcılık, sfinkter inkontinasıdır. İzole ASA enfarktlarının %62,5 sol, %33,3 sağ ve %4,2 bilateraldir (58).
2.7.2.1.1. Orta serebral arter (OSA) enfarktı
Klinik presentasyon tıkanıklığın yerine bağlıdır. Total OSA enfarktı tüm enfarktların 2/3 ünü oluşturmaktadır ve ön dolaşım enfarklarının %90’nından sorumludur. Distal arter uç bölgeler arasında borderzone enfarkları görülebilmektedir. Klinik semptomları, konfüzyon ve deliryum, motor ve duysal kayıp, görme kayıpları, afazi ve ihmaldir. Genellikle motor kayıp semptomatiktir (58).
2.7.2.1.2. Posterior serebral arter (PCA) enfarktı
Erkelerde kadınlara göre daha az görülmektedir. 17-45 yaş arasında vertebrobaziler enfarkt oranı %13’tür (59).
2.7.3. Laboratuvar incelemesi
Hastaların uygun tedavilerinin belirlenmesi için temel hematolojik ve biyokimyasal testlerin çalışılması gerekmektedir. Tam kan sayımı ile serebral hipoksiye sebep olabilecek anemi, polisitemi veya iskemiye neden olabilecek hiperkoagülobilite, trombositopeni ile seyreden hastalıklar gibi bir durumun varlığı belirlenebilir. Bunedenle gerekli durumlarda periferik kan yayması incelenmelidir (60,61). Enfeksiyoz etyolojiler (endokardit vs), hematolojik malignitelerle ilişkili
inmenin tespit edilmesi açısından beyaz küre sayımı faydalı olabilir. Antikoagülasyon veya trombolitik tedavinin devamında kullanılmak üzere temel bir değer elde etmek için veya uygun tedaviyi başlayabilmek için PT, aPTT, INR düzeyleri bakılmalıdır (61).
Hem hipoglisemi hem de hiperglisemi fokal nörolojik bulgulara sebep olup akut inme ile karışabileceği için kan şekeri ölçümü yapılmalıdır. Elektrolit bozuklukları da nörolojik semptomlara neden olduğu için biyokimyasal testler de tanı ve ayırıcı tanıda önemli olmaktadır.
2.7.4. Görüntüleme testleri
Görüntüleme seçeneklerinin gelişmesiyle inmenin erken evre tanısında önemi giderek artmaktadır (62). Görüntüleme yöntemiyle saptanan verilerden inmenin yeri, büyüklüğü, kanamanın olup olmaması erken ve geç dönem tedavi planlarının oluşturulmasında önem taşımaktadır. Kontrastsız beyin BT ve diffüzyon ağırlıklı beyin MRI görüntüleme olarak ilk kullanılması gereken yöntemlerdir. En çok kullanılan yöntem kontrassız beyin BT’dir. Bazı merkezler eşit etkinliğe sahip diffüzyon ağırlıklı beyin MRI kullanmaktadır (37). Hiçbir zaman testler trombolitik tedaviyi geciktirmemelidir (63). MRI görüntülemede BT ile görülemeyen mikrokanamaları göstermektedir.
2.7.4.1. Bilgisayarlı tomografi (BT):
İnme tanısını koymak için en iyi ve en sık kullanılan yöntem BT dir. Geçici iskemik atak ve akut iskemik inmenin erken döneminde BT’de iskemikdeğişikliklerin görülmesi enderdir. 3saatten sonar dansite azalmasına bağlı değişiklikler gelişmeye başlar. 24-48 saatte iskemi alanı belirginleşir.
Erken dönemde BT’ de parankime ait bulgular; lentiform nükleus sınırlarının belirsizleşmesi, insular doku bandının seçilememesi, gri-beyaz cevher ayırımında kayba yol açan diffüz düşük dansite ve sulkusların silinmesidir. BT’de hipodens görünümün nedeni iskemik değişikliğin ilerlemesine bağlı gelişen sitotoksik ve
vazojenik ödemdir Geniş enfarktlarda kitle etkisi daha fazla olacağından sulkuslarda silinme ve ventriküllere bası bulguları oluşur. Erken dönem BT de belirgin ödem görülmesi hipoperfüzyonun daha ağır, kollaterallerin yetersiz olduğunu gösterir ve bu da prognozun daha kötü olacağının işaretidir (64).
2.7.4.2. BT anjiografi (BTA)
BTA son dönemlerde yaygın olarak kullanılan bir yöntemdir. Arkus aorta, büyük damarların servikal segmentleri, Willis poligonunu oluşturan ana yapıları görüntülemek mümkündür. Hızlı uygulanabilen bir teknik olması, hastaya BT çekildikten sonra mobilize edilmeden işleme başlanabilmesi, hızlı tanı ve tedavinin belirlenmesini sağlaması avantajlarıdır. Yüksek doz kontrast madde kullanılması, hareketli hastalarda net görüntü alınamaması da başlıca dezavantajlarıdır (64).
2.7.4.3. Manyetik Rezonans Görüntüleme (MRG)
Temeli radyo dalgaları ile nükleuslar arasındaki etkileşime dayanmaktadır. Parankimal bozuklukları daha iyi ve ayrıntılı göstermesi ve ufak lezyonları ortaya çıkarabilmesi BT’ye olanüstünlüğüdür.
Akut iskemik inmede klasik MRG tetkikleriyle erken birkaç saatte lezyonların ancak %50’si görüntülenebilmektedir. Diffüzyon ağırlıklı görüntüleme (DAG) iskemik beyin dokusunu daha erken gösteren bir tetkiktir. Yeni geliştirilen yöntemler sonrasında DAG ile 2 saniyede bütün beyin görüntülenmesi mümkündür. DAG’de beyin omirilik sıvısı (BOS) siyah görülür, iskemik alanda parankimal difüzyonun azaldığı yerde parlama ortaya çıkar. Kantitatif bir ölçüm olup apparentdiffusion coefficient (ADC)ölçümü ve lezyonun volümetrik analizi yapılabilir. Akut inmede iskemik alan DAG’de hiperintens ve ADC haritalamasında siyah görülür (65). İskemik inmede kullanılabilecek diğer görüntüleme yöntemleri; bilgisayarlı tomografik perfüzyon, bilgisayarlı tomografik permeabilite, MR anjiografi, MR perfüzyon, MR permeabilite görüntülemeleridir.
2.8. İskemik İnme Benzeri Semptom Yapan Vasküler Olmayan Sebepler.
Demiyelizan hastalıklar Tümör
Abse, Ensefalit veya diğer enfeksiyonlar
Metabolik bozukluklar (Hiper-hipoglisemi, Hiper-hipokalsemi, Hiper- hiponatremi)
Postiktal deficit
Travma (subdural hematom, konfüzyon) Migren
2.9. Tedavi
2.9.1. İntravenöz trombolitik tedavi
İskemik inmede intravenöz trombolitik tedavi genel olarak kabul görmüş tedavidir. FDA iskemik inmede rtPA (rekombinant doku plazminojen aktivatörü) tedavisinin 1996 yılında onaylamıştır (66). Venöz yoldan rtPA FDA tarafından akut iskemik inmede önerilen en önemli tedavi yöntemidir (67). NINDS rtPA çalışmasında ilk üç saatte gelen ve NIHSS>4 olan hastalarda İV rtPA 0,9mg/kg (max:90mg) verilmiş ve hastaların yarısı 90 dk içinde tedavi edilmiştir (66).
Plaseboya göre iyileşme oranları belirgin daha iyidir. Bir yıllık yararlanımı benzer olduğu tespit edilmiştir (68). En önemli komplikasyon olan intraserebral kanama rtPA verilenlerde %6,4 iken plaseboda %0,6 olarak bulunmuş ama 3 aylık ve 1 yıllık ölüm oranları benzer olduğu saptanmıştır (66). NIHSS < 20 olan ve 75 yaş altı hastalarda tedaviye yanıtı çok iyi olduğu tespit edilmiştir (67). Buna karşılık
European Cooperative Acute Stroke Study (ECASS) and ECASS-II çalışmalarında
rtPA ile plasebo arasında 3 aylık değerlendirmede belirgin fark bulunmamıştır (68). ECASS çalışmasında rtPA dozu (1.1mg/kg) daha yüksek ve ilk 6 saatte verilmiştir. ECASS-2 çalışmasında ise rtPA dozu 0.9mg/kg’dan ve ilk 6 saatte verilmiştir. Bu çalışma sonucunda ise rtPA ile placebo arasında tedavi sonuçlarında belirgin fark olmadığı ama intrakranial kanamanın rtPA verilen grupta daha fazla olduğu (%8,8’e %3,4) bulunmuştur (68). Alteplase Thrombolysis for Acute Noninterventional
Therapy in Ischemic Stroke (ATLANTIS) çalışmasında ise ilk 5 saatte gelen
hastalara NINDS çalışmasında verilen dozla aynı dozda rtPA verilmiş. 90 günlük değerlendirmede 3-5. saatte verilen rtPA ve plasebo arasında tedavide ve sekonder kazanımlarda belirgin fark saptanmamış ve rtPA verilen hastalarda intrakranial kanama riski daha yüksek (%7’ye %1,1) bulunmuştur (69). İlk 90 dk verilmesi en etkili zamanı olduğu ve 90-180 dk verilmesinin faydalı olduğu gösterilmiştir (67). NIHSS>22 olmasının prognozu kötüdür ama rtPA verilmesiyle faydalı olabildiği saptanmıştır (70). Dünyada hala İV rtPA iskemik inmede temeltedavidir.
2.9.1.1. İntraarteriel trombolitik tedavi
İskemik inmede İV trombolitik ilk üç saatte etkili olmaktadır (66). Daha geç gelen hastalar için yapılan Prolyse in Acute Cerebral Thromboembolism
(PROACT-I) ve PROACT-2 çalışmasında intraarteriyel r-proUK tedavi ilk 6 saatte uygulanması sonucunda %40 hastada yarar sağladığı saptanmıştır (70). Kontrol grubunda bu oran %25 bulunmuştur. Erken dönemde intracranial kanama %10, kontrol grubunda ise %2 saptanmıştır. Mortalite oranı intraarteriyel trombolitik verilenlerde %25 iken kontrol grubunda ise %27’dir (71). İntraarteriel trombolitik tedavi için hasta grubu dikkatli seçilmesi önerilmektedir.
2.9.1.1.1. Antikoagülan tedavi
Kimlere verileceği, nasıl hangi yolla verilmesi gerektiği, hangi dozda ve hangi ajanın verileceği hususlarında belli bir ortak karar olmasada birçok hastada kullanılmaktadır. Kullanılmasındaki amaç inme sonrası tekrar eden trombotik
inmeleri engellemek ve inmenin progresyonunu durdurmaktır. Embolik inmelerde erken dönemde reenfarkt oranı yaklaşık %12’dir (72). Antikoagulan kullanımı ile erken dönemde reenfarkt oranı anlamlı derecede azalmaktadır (73,74). Antikoagulan kullanımı ölüm ya da sağkalımı etkilememektedir. Ayrıca heparin hastaların %0,9’unda tekrarlayan iskemik atağı ve DVT’yi engellerken intrakaranial kanamayı artırmaktadır. Antikoagülan tedavinin kısa dönem ve uzun dönemde belirgin faydası olduğu gösterilememiştir (75). Düşük moleküler ağırlıklı heparin (LMWH) ile tedavi iskemik inmede 3 aylık izlemde plasebo ile karşılaştırıldığında anlamlı faydası olduğu saptanamamıştır (76). LMWH ile tedavide kanama riski artmaktadır. Subkütan LMWH ile iv heparin’in etkinliği karşılaştırıldığında aralarında anlamlı fark bulunmamıştır. Venöz yoldan rtPA sonrası ilk 24 saatte antikoagülan ve antiplatalet tedavi kontrendike olduğu belirtilmektedir (66). Erken dönemde verilen LMWH ve heparinin reenfark ya danörolojik semptomların kötüleşmesini durdurucu etkisi saptanmamıştır. Erken verilen heparin ve türevlerinin kanama riskini artırdığını gösteren deliller vardır (76).
2.9.1.1.2. AntiplateleTedavi
Aspirin iskemik inme sonrasında kullanılması 2003’teAmerican Stroke
Association kılavuzuna girdi (67). Ama trombolitik tedavinin ilk 24 saatinde tedaviye
eklenmesi önerilmemektedir (77). Erken dönemde başlanan aspirinin küçük ama anlamlı ve net faydalarının olduğu saptanmıştır (73,74). Kanama riskinde bir miktar artma saptanmıştır. Minör inme ve GİA hastalarında başka bir çalışmada aspirin ve plasebo karşılaştırılmış ve aspirin alanlarda inmeye bağlı mortalitede %18 azalma saptanmıştır (78). Ticlopidine aspirine göre inme hastalarında daha iyi sonlanıma sahip olduğu saptanmıştır (79). Clopidogrel ile aspirin karşılaştırıldığında uzun dönemde aterosklerotik zeminde inme ve Mİ geçirme riski clopidogrelde aspirine göre anlamlı fakat az bir fark olduğu bulunmuştur (80). Clopidogrel ve aspirin kombinasyonu yalnız clopidogrele göre inme riskinde anlamlı fark saptanmamasına rağmen relatif olarak daha etkili bulunmuş ama kanama riskide yalnız clopidogrele oranla daha yüksektir (81).