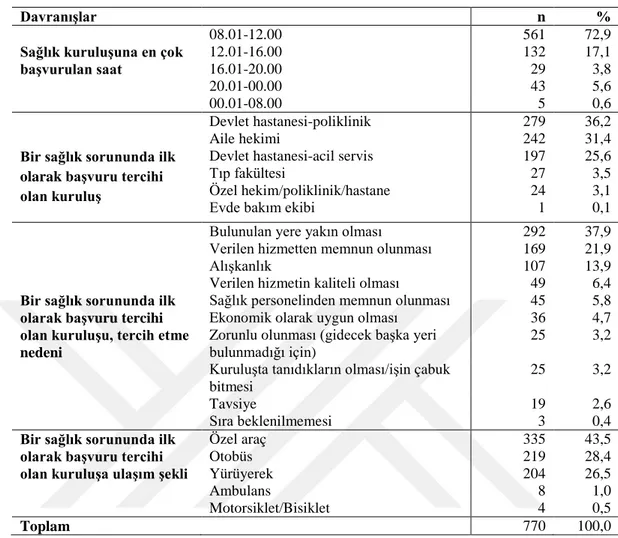
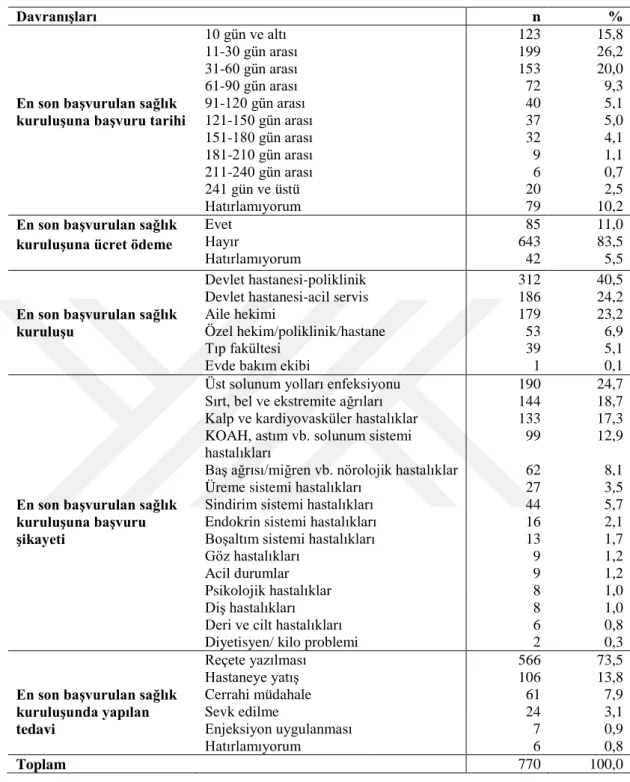
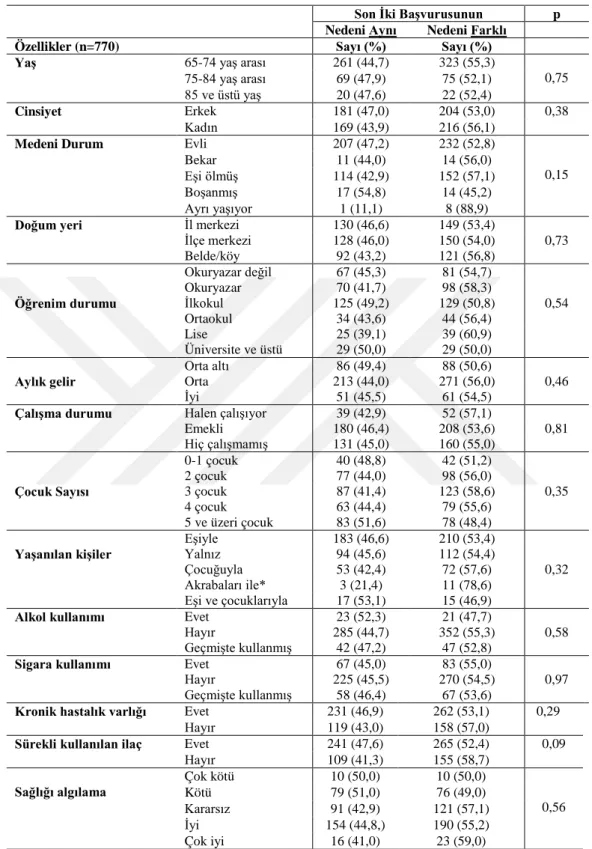
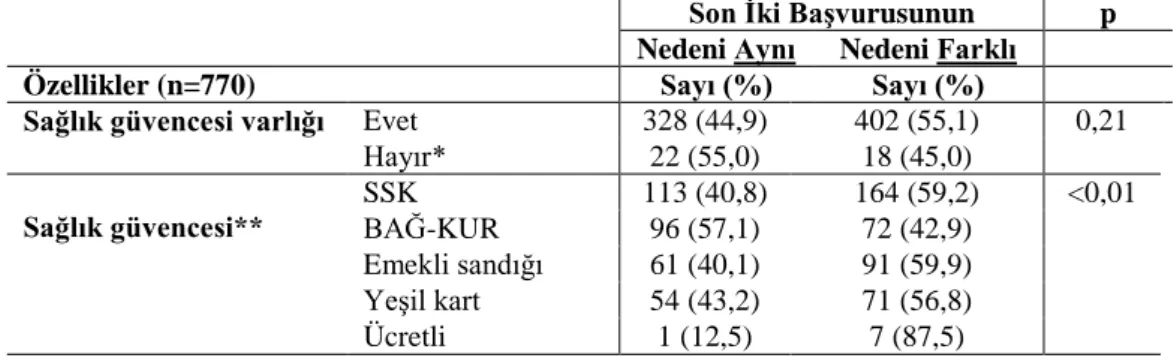
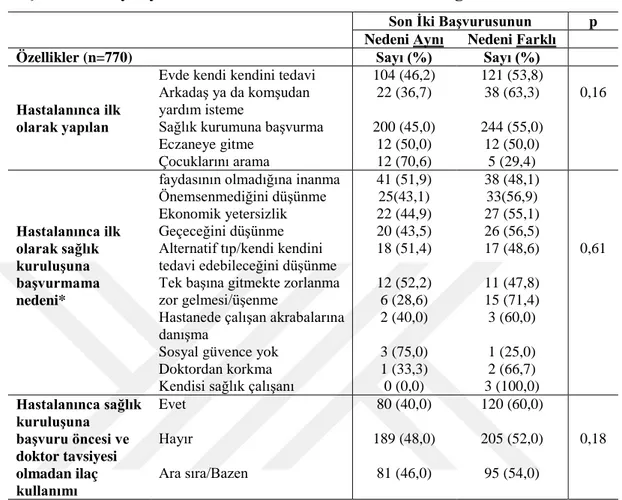
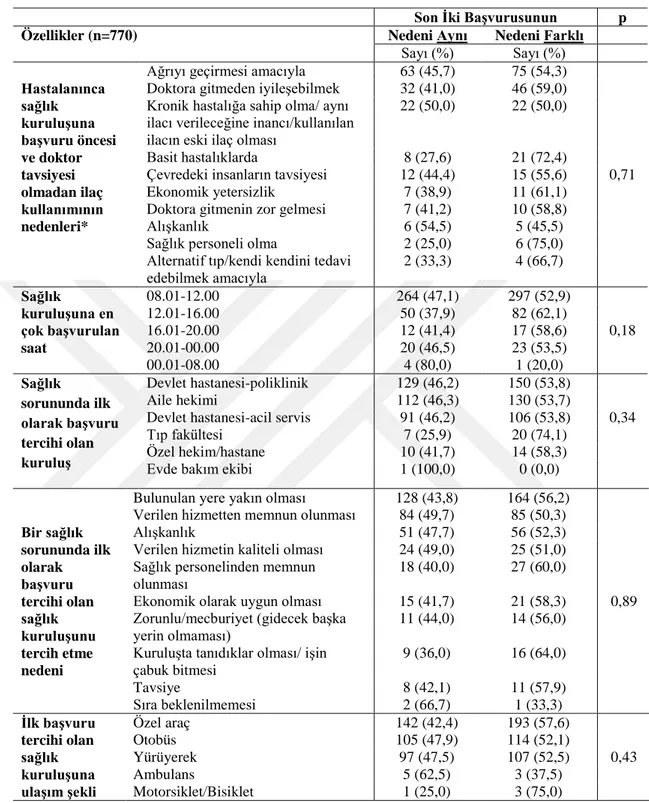
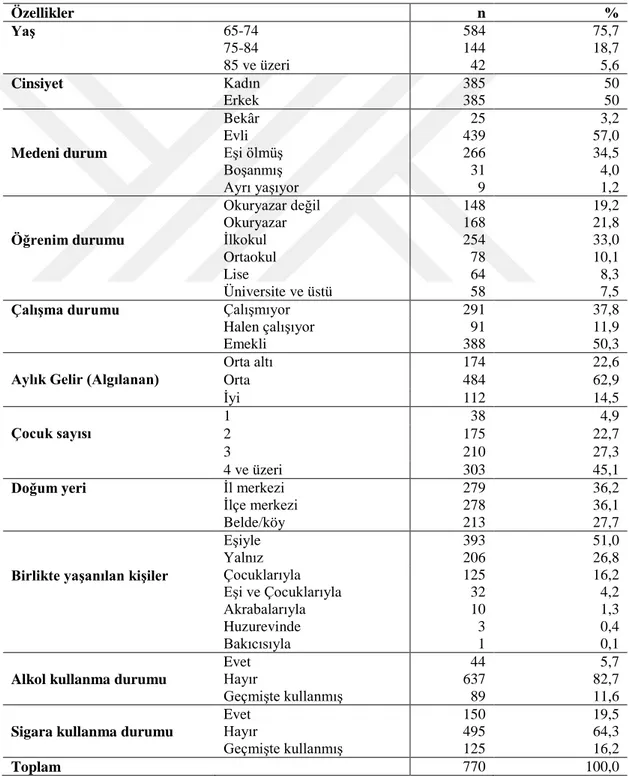
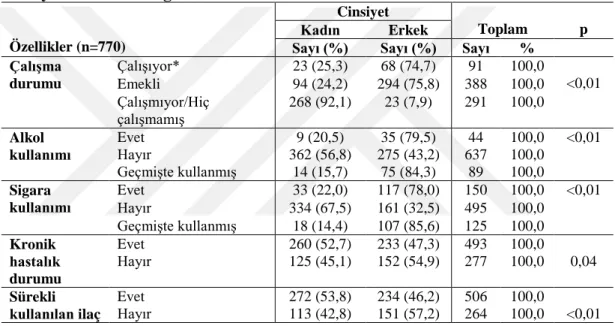
Burdur il merkezinde yaşayan 65 yaş ve üstü bireylerin aynı nedenle birden fazla kez sağlık kuruluşuna başvuru sıklığı, depresyon sıklığı, yaşam kalitesi ve ilişkili faktörler
Tam metin
Şekil


Benzer Belgeler
Yaralanma tarafı sağ olanlarda ÖÇB lezyonu görülme oranının yaralanma tarafı sol olanlara göre istatistiksel olarak anlamlı düzeyde yüksek olduğu saptandı (p=0,016;
7- Match the definitions with the correct expressions.. 8- Write a typical day of you shortly. Use times and “First-Second-Then-Later-After that-Finally” etc.) (10 pts.) (Sıradan
156 2 İbnü’s-Salâh’ın eseri üzerindeki çalışmalar için şu kitaplara bakılabilir: İsma- il Lütfi Çakan, Hadis Edebiyatı, İstanbul, 1985, s. Muhibbuddîn Ebû Saîd Ömer
Van’da ise sıcaklık İzmir’deki sıcaklığın -3 katından 4
Sonuç olarak baþta Hashimoto hastalýðý olmak üzere maternal otoimmun tiroid hastalýðý varlýðýnda, gebelerin erken gebelik döneminde tiroid fonksiyonlarý ve
The only way to improve the situation may be to implement the triage and trauma scoring into the daily activities of the EMTs. (Ann
Investigation of Zonguldak Coasts for Coastal Management Conference Paper · October 2005..
Enstitünüz Hemşirelik Anabilim Dalı Hemşirelikte Yönetim Yüksek Lisans programı öğrencisi Sevda ŞEN BEZİRCİ'nin "Farklı Kuşaklardaki Hemşirelerin Meslekten